Leistungsspektrum
Was ist eine „Blinddarmentzündung“?
Es handelt sich hierbei genau genommen um die Entzündung eines Anhängsels (der Appendix vermiformis) des eigentlichen Blinddarms (dem Anfangsteil des Dickdarmes). Daher wird medizinisch korrekt von einer Appendicitis gesprochen. Die Appendix ist ein etwa 0,5 cm im Durchmesser großes und unterschiedlich langes Anhangsgebilde am Blinddarm und übernimmt Aufgaben der Infektabwehr im Darm. Der dünne Durchmesser begünstigt Verstopfungen durch z.B. Kot(steine), Parasiten (Würmer) oder auch Fremdkörper (wie etwa kleine Obstkerne), welche vermutlich die Entzündung auslösen.
Welche Beschwerden verursacht die Blinddarmentzündung?
Häufig beginnt das Krankheitsbild mit einem nicht genau lokalisierbaren Schmerz um den Nabel herum oder im Oberbauch. Dieser verlagert sich dann zunehmend in den rechten Unterbauch. Übelkeit, Erbrechen und Fieber sowie ein allgemeines Krankheitsgefühl begleiten häufig den Schmerz. Schmerzen und übrige Krankheitszeichen können sich innerhalb weniger Stunden oder in zwei bis drei Tagen ausbilden
Welche Untersuchungen sind bei Verdacht auf eine Blinddarmentzündung erforderlich?
Häufig ist die Befragung des Patient*innen über den Krankheitsverlauf und die körperliche Untersuchung bereits wegweisend für die Diagnose. Ergänzend werden Entzündungswerte im Blut gemessen. Zudem erfolgt eine Ultraschalluntersuchung des Bauches. Bei unklarem Befund ist gelegentlich auch eine Computertomographie der Bauchhöhle notwendig. Bei Frauen ist zudem eine gynäkologische Untersuchung hilfreich, um Entzündungen der Eierstöcke, Eierstockzysten und andere Ursachen ausschließen zu können.
Warum muss eine Blinddarmentzündung operiert werden?
Erhärtet sich der Verdacht auf eine Appendicitis, muss meist operiert werden, um eine weitere Ausbreitung der Entzündung zu verhindern. Geschieht dies nicht, kann die Appendix durchbrechen (perforieren) und eine gefährliche Bauchfellentzündung mit Bauchhöhlenvereiterung hervorrufen. Dies ist auch heute noch ein möglicherweise lebensbedrohliches Krankheitsbild. Lässt sich der Verdacht nicht erhärten, so kann eine stationäre Beobachtung des Patienten mit Verlaufskontrollen des klinischen Befundes, der Laborwerte und ggf. des Ultraschalles angezeigt sein.
Wie wird die Blinddarmentzündung operiert?
Die Entfernung des Wurmfortsatzes (Appendektomie) wird minimal-invasiv (sog. Schlüsselloch-Chirurgie) mit drei kleinen Schnitten am Nabel und im Unterbauch vorgenommen. Der „Blinddarm“ wird aus seinen Verwachsungen gelöst und über den Bauchnabel entfernt und zur feingeweblichen Untersuchung eingeschickt. Alternativ kann in seltenen Ausnahmefällen über einen kleinen Schnitt im rechten Unterbauch offen (konventionell) operiert werden. Nach der Operation sind die vorher beklagten Beschwerden in der Regel verschwunden. Leichte Wundschmerzen werden durch Schmerzmedikamente, die drei bis sechs Tage eingenommen werden sollten, effektiv behandelt. Zwei bis vier Tage nach Operation kann man das Krankenhaus wieder verlassen. Nach ein bis zwei Wochen ist man wieder voll einsatzfähig, je nach beruflicher Tätigkeit.
Das Hernienzentrum Bad Oeynhausen ist ein Zentrum für die operative Therapie von Leisten- und Bauchwandbrüchen. Wir orientieren uns an den strengen Qualitätsmaßstäben der Deutschen Herniengesellschaft und der Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie und streben in naher Zukunft eine Zertifizierung als „Kompetenzzentrum für Hernienchirurgie“ dieser Organisationen an.
In unserem Zentrum werden alle Arten und Formen von Brüchen von einem spezialisierten Ärzteteam und in hoher Fallzahl behandelt. Das operative Spektrum umfasst sämtliche Leisten-, Nabel-, Narben-, parastomale-, Zwerchfell- und sonstige Bauchwandbrüche. Unser Team beherrscht alle gängigen Techniken. Somit wird für Sie das individuell schonendste und erfolgversprechendste Verfahren ausgewählt. Über die Hälfte der Eingriffe werden minimal-invasiv durchgeführt, also in der Schlüsselloch-Technik. Das ist ein besonders schmerzarmes Verfahren, welches eine rasche Wiederaufnahme der körperlichen Betätigung erlaubt.
Seit 2018 nehmen wir an der externen Qualitätssicherung der gemeinnützigen Gesellschaft Herniamed (www.herniamed.de) der Deutschen Herniengesellschaft teil. Dadurch ist eine engmaschige Nachuntersuchung und Qualitätskontrolle aller unserer Bruchoperationen gewährleistet. Dafür wurden wir mit dem Siegel „Qualitätsgesicherte Hernienchirurgie“ ausgezeichnet.
Bei einem Verdacht auf eine Hernie oder bei bereits gestellter Diagnose beraten wir Sie gerne über die Therapiemöglichkeiten.
Was ist ein Bruch (Hernie)?
Ein Bruch, lateinisch Hernie, bezeichnet den Austritt von Eingeweiden aus einer angeborenen oder erworbenen Lücke in den tragenden Bauchwandschichten. Durch den Druck in der Bauchhöhle können die tragenden Bauchwandschichten soweit auseinanderweichen, dass es zu einer beutelartigen sichtbaren Vorwölbung der restlichen Schichten kommt. Die innere Auskleidung dieser Vorwölbung besteht aus Bauchfell. Der Bruch kann ausgefüllt werden mit einem Fettzipfel oder Darmschlingen.
Durch sanften Druck von außen kann ein Bruch meist zurückgedrückt werden. Gelingt dies nicht, spricht man von einem eingeklemmten Bruch. Hierdurch kann ein lebensbedrohlicher Darmverschluss entstehen. Ein Bruch heilt nie von selbst und wird im Laufe der Zeit immer größer. Das Tragen eines Bruchbandes verhindert weder die Einklemmung noch das Größenwachstum. Daher sollte jeder Bruch geplant operiert werden. Nur durch eine Operation ist eine Heilung möglich.
Unser Ziel ist die rasche, schonende, komplikationslose und dauerhafte Heilung Ihres Bruches. Dazu gehören für uns:
- Patientenkomfort
- Patientensicherheit nach Vorgaben der WHO
- Spitzenmedizin durch Spezialisierung
- Mitwirkung an aktuellen Studien, Qualitätssicherung
- Einsatz modernster, auf den Patienten zugeschnittenen Operationsverfahren
- Kontinuierliche ärztliche Fortbildung durch Teilnahme an nationalen und internationalen Kongressen
- Verwendung modernster Implantate
- Individuelle Betäubungsverfahren
Bei einem Verdacht auf eine Hernie oder bei bereits gestellter Diagnose beraten wir Sie gerne über die Therapiemöglichkeiten. Ein Termin in unserer Sprechstunde kann über das Sekretariat vereinbart werden
Leistenbruch
Was bedeutet Leistenbruch?
Als Leistenbruch wird eine krankhafte Vorwölbung von Organen der Bauchhöhle (Darm/Blase) oder Fettgewebe aus dem Bauchraum bezeichnet. Hierbei tritt das Gewebe über eine sog. Bruchpforte, eine Schwachstelle in der Bauchdecke, hervor. Diese Schwachstelle liegt häufig im sogenannten Leistenkanals schrägverlaufend (indirekter Bruch), es kann aber auch zu einem geraden Durchtritt durch die Bauchwand kommen (direkter Bruch).
Der im Laufe des Lebens erworbene Leistenbruch wird begünstigt durch eine Druckerhöhung im Bauchraum z.B. bei chronischem Husten, Verstopfung etc. Einhergehend mit der Schwächung des Gewebes tritt der Leistenbruch oft im Zusammenhang mit einer körperlichen Anstrengung auf.
Im Leistenkanal verlaufen beim Mann der Samenleiter, Blutgefäße zum Hoden und Nerven; bei der Frau befindet sich das runde Mutterband (ein Aufhängeband der Gebärmutter) im Leistenkanal.
Welche Beschwerden verursacht ein Leistenbruch?
Sofern noch keine sichtbare Vorwölbung besteht, sind ziehende und drückende Beschwerden vor allem bei körperlicher Anstrengung erste Anzeichen. Viele Betroffene beschreiben ein Stechen. Wird der Bruch im Laufe der Zeit größer, so kann er beim Mann auch in den Hodensack hineinreichen.
Welche Untersuchungen sind beim Leistenbruch erforderlich?
In der Regel ist die körperliche Untersuchung mit Abtasten der Bruchpforten ausreichend. Hierbei stellt der Arzt bzw. die Ärztin die Vorwölbung von Organen und die erweiterte Bruchpforte fest. Ist der Bruch sehr klein oder bei der Tastuntersuchung nicht sicher abgrenzbar, wird ergänzend eine Ultraschalluntersuchung der Leistenregion durchgeführt.
Warum muss ein Leistenbruch operiert werden?
Ist die Diagnose eines Leistenbruches gestellt, ergibt sich damit bereits die Indikation (=Notwendigkeit) zur Operation, da sich ein Leistenbruch im Laufe der Zeit nicht von selbst zurückbildet, sondern im Gegenteil immer größer wird. Es besteht die Gefahr der Einklemmung des vorgefallenen Organs z.B. des Darmes. Somit ist auch die konservative Therapie mit einem Bruchband nicht zielführend, da diese nur das Symptom der Vorwölbung zu beseitigen sucht, aber nicht den eigentlichen Defekt in der Bauchwand beseitigt.
Die Operation sollte geplant erfolgen, möglichst bevor eine Einklemmung auftritt. Liegt eine Einklemmung vor, die sich nicht zurückschieben lässt, so muss die sofortige (notfallmäßige) operative Versorgung erfolgen.
Wie wird der Leistenbruch operiert?
Bei der Leistenbruch-Operation wird das Gewebe freigelegt und die vorgefallenen Anteile in die Bauchhöhle zurückverlagert. Die Schwachstelle in der Bauchwand (=Bruchpforte) wird verschlossen. Hierzu stehen verschiedene Methoden zur Wahl:
Minmal-Invasive oder endoskopische Operation in TAPP-Technik (per Bauchspiegelung, sog. Schlüssellochtechnik) Diese Technik stellt unser Standardverfahren zur Leistenbruchreparation dar. Sie erlaubt ein frühes Zurück zur normalen körperlichen Belastung (ca. zwei Wochen nach der Operation) und geht mit einer besonders niedrigen Rückfallrate einher. Diese Operation wird in Vollnarkose durchgeführt und ist mit einem ein- bis zweitägigen stationären Aufenthalt verbunden.
Offene Operation mit Leistenschnitt (ca. 6 cm breit) in der Technik nach Lichtenstein mit Einpflanzung eines Kunststoffnetzes zur Stabilisierung der Bauchwand. Diese Technik stellt das alternative Standardverfahren zur Leistenbruchreparation dar. Die Rückfallrate ist genauso niedrig wie die minimal-invasive Methode, die Operation ist auch in örtlicher Betäubung und bei entsprechenden Voraussetzungen auch ambulant möglich
Offene Operation mit Leistenschnitt (ca. 6 cm breit) in der Technik nach Shouldice mit Naht des körpereigenen Gewebes zur Stabilisierung der Bauchwand (=ohne Einpflanzung eines Kunststoffnetzes). Diese Technik wird in seltenen Fällen bei jungen Männern mit einem Leistenbruch angewandt. Die Operation ist auch in örtlicher Betäubung und bei entsprechenden Voraussetzungen auch ambulant möglich. Hier ist bis zur vollen Belastung eine längere körperliche Schonung erforderlich (ca. drei Monate).
Welches Verfahren bei Ihnen zur Anwendung kommt, wird im ausführlichen Gespräch mit dem Arzt gemeinsam mit Ihnen entschieden.
Schenkelbruch
Schenkelbrüche gehören zu den Brüchen der Leistenregion. Die Bruchpforte liegt jedoch unterhalb des Leistenbandes (im Gegensatz zum Leistenbruch).
Während Schenkelhernien beim Mann sehr selten sind, ist bei der Frau jeder 10. Bruch der Leistenregion eine Schenkelhernie. Bedingt durch die relativ kleine Bruchpforte findet sich bei einer Schenkelhernie oft keine typische Vorwölbung unter der Haut.
Zur Diagnoseerstellung ist neben dem tastenden Finger des erfahrenen Chirurgen oft die Ultraschalluntersuchung hilfreich. Tückischerweise kommt es bei Schenkelhernien häufiger zu einer Einklemmung als bei Leistenbrüchen. Schenkelhernien gehen häufiger mit Schmerzen einher als Leistenbrüche. Die Beschwerden bzw. Schmerzen strahlen meist in Richtung Oberschenkelinnenseite aus.
Die operative Behandlung erfolgt wie beim Leistenbruch, vorzugsweise in minimal-invasiver Technik (Schlüsselloch-Technik). Da herkömmlich operierte Schenkelbrüche zu Rückfällen neigen, verschließen wir die Bruchpforte in der Regel mit einem Kunststoffnetz.
Nabelbruch
Was bedeutet Nabelbruch?
Der Nabel stellt eine Schwachstelle der Bauchwand dar, nämlich dort, wo die Nabelschnurgefäße des Embryos hindurchtreten. Nach der Geburt muss diese Öffnung stabil vernarben. Geschieht dies nicht, kann durch die Lücke/Schwachstelle im Bereich des Nabels Gewebe aus dem Bauchraum (eine Darmschlinge oder ein Fettzipfel) unter die Haut heraustreten.
Welche Beschwerden verursacht der Nabelbruch?
Charakteristisch ist die Vorwölbung im Nabelbereich mit Verstreichen der Nabelgrube, Schmerzen, besonders bei körperliche Belastung, oder Berührung können auftreten, zudem ein Drücken, Ziehen oder Stechen. Manche Betroffene berichten von Völlegefühl oder einem flauen Gefühl bei Druck auf den Nabelbruch.
Welche Untersuchungen sind beim Nabelbruch erforderlich?
Die körperliche Untersuchung ist meistens ausreichend, um derartige Brüche zu diagnostizieren. Falls nötig wird ergänzend eine Ultraschalluntersuchung durchgeführt.
Warum muss der Nabelbruch operiert werden?
Wie bei anderen Bauchwandbrüchen besteht auch hier das Risiko der Einklemmung vorgefallener Darmanteile oder von Fettgewebe. Um dieser Notsituation zuvor zu kommen, sollten diese Brüche geplant operiert werden. Eine Bruch heilt nie von selbst, somit ist nach Diagnosesicherung auch die Indikation (Notwendigkeit) zur geplanten Operation gegeben. Die Ausnahme hiervon sind Nabelbrüche bei Kindern unter drei Jahren, da bei diesen der Bruch manchmal noch von selbst zuwächst. Hier kann mit der Operation gewartet werden, sofern keine Beschwerden bestehen.
Wie wird der Nabelbruch operiert?
Konventionelle Operation mit Bauchschnitt
Am Rand des Nabels wird ein kleiner Schnitt angelegt und die Nabelhaut von der Unterlage abgehoben. Der Bruchsack wird abgetragen. Bei kleinen Brüchen kann die Bruchpforte mit einer Naht direkt verschlossen werden. Bei einer größeren Lücke oder bei Übergewicht oder Vorliegen von Risikofaktoren wird eine Bachwandverstärkung mit Einpflanzung eines Kunststoffnetzes in die Bauchwand erforderlich.
Minimal-invasive Operation (per Bauchspiegelung, Schlüsselloch-Chirurgie)
Hierbei wird der Bruch von innerhalb der Bauchhöhle aus repariert. Per Bauchspiegelung wird zunächst das vorgefallene Gewebe in die Bauchhöhle zurückverlagert und dann ein Kunststoffnetz von innen vor der Bruchpforte platziert. Das Netz wird mit resorbierbaren Ankern in der Bauchdecke befestigt. Der Körper scheidet das Netz innerhalb von wenigen Wochen ein, so dass es zu einem Teil der Bauchdecke wird und dauerhaft in seiner Position bleibt.
Dieses Verfahren ist kommt zum Beispiel bei Rückfallbrüchen (erneuter Bruch nach bereits erfolgter Operation) oder sonstigen besonderen Bedingungen (z. B. stark übergewichtige*r Patient*in) zur Anwendung.
Welches Verfahren bei Ihnen zur Anwendung kommt, wird im Vorgespräch mit dem Arzt bzw. der Ärztin entschieden.
Epigastrischer Bruch
Was bedeutet epigastrischer Bruch?
Oberhalb des Nabels in der Linie bis zum Brustbein können im Laufe des Lebens Lücken in der eigentlich stabilen Bauchwand auftreten und durch diese Lücke Gewebe aus dem Bauchraum unter die Haut heraustrete
Welche Beschwerden verursacht der epigastrische Bruch?
Charakteristisch ist die Vorwölbung, insb. beim Aufrichten aus dem Liegen oder im Stehen. Schmerzen, besonders bei körperliche Belastung, oder Berührung können auftreten, zudem ein Drücken, Ziehen oder Stechen. Manche Betroffene berichten von Völlegefühl oder einem flauen Gefühl bei Druck auf den Bruch.
Welche Untersuchungen sind beim epigastrischen Bruch erforderlich?
Die körperliche Untersuchung ist meistens ausreichend, um derartige Brüche zu diagnostizieren. Falls nötig wird ergänzend eine Ultraschalluntersuchung der Bauchwand durchgeführt.
Warum muss der epigastrische Bruch operiert werden?
Wie bei anderen Bauchwandbrüchen besteht auch hier das Risiko der Einklemmung vorgefallener Darmanteile oder von Fettgewebe. Um dieser Notsituation zuvor zu kommen, sollten diese Brüche geplant operiert werden.
Eine Bruch heilt nie von selbst, somit ist nach Diagnosesicherung auch die Indikation (=Notwendigkeit) zur geplanten Operation gegeben.
Wie wird der Nabelbruch epigastrische Bruch operiert?
Konventionelle Operation mit Bauchschnitt
Über dem Bruch wird ein längs gerichteter kleiner Schnitt angelegt und die Haut von der Unterlage abgehoben. Der Bruchsack wird abgetragen. Bei kleinen Brüchen kann die Bruchpforte mit einer Naht direkt verschlossen werden. Bei einer größeren Lücke oder bei Übergewicht oder Vorliegen von Risikofaktoren wird eine Bachwandverstärkung mit Einpflanzung eines Kunststoffnetzes in die Bauchwand erforderlich.
Minimal-invasive Operation (per Bauchspiegelung, Schlüsselloch-Chirurgie)
Hierbei wird der Bruch von innerhalb der Bauchhöhle aus repariert. Per Bauchspiegelung wird zunächst das vorgefallene Gewebe in die Bauchhöhle zurückverlagert und dann ein Kunststoffnetz von innen vor der Bruchpforte platziert. Das Netz wird mit resorbierbaren Ankern in der Bauchdecke befestigt. Der Körper scheidet das Netz innerhalb von wenigen Wochen ein, so dass es zu einem Teil der Bauchdecke wird und dauerhaft in seiner Position bleibt.
Dieses Verfahren ist kommt zum Beispiel bei Rückfallbrüchen (erneuter Bruch nach bereits erfolgter Operation) oder sonstigen besonderen Bedingungen (z. B. stark übergewichtige*r Patient*in, Bruch an speziellen Stellen) zur Anwendung.
Welches Verfahren bei Ihnen zur Anwendung kommt, wird im Vorgespräch mit dem Arzt bzw. der Ärztin entschieden.
Narbenbruch (Narbenhernie)
Was bedeutet Narbenbruch?
In Deutschland beträgt die geschätzte Zahl neu aufgetretener Narbenbrüche 40.000-70.000 jährlich. In unserer Klinik werden im Jahr über 50 Narbenbrüche operiert.
Ein Narbenbruch kann im Bereich von Operationsnarben an der Bauchwand entstehen, wenn dort eine Schwächung der Bauchwand auftritt. Dies passiert nach bis zu 20% aller Operationen. In der Bauchwand entsteht dann eine Lücke (die sog. Bruchpforte) durch die Gewebe aus der Bauchhöhle (z.B. Fettgewebe oder Darmanteile) unter die Haut vorfallen kann. Dieser „Vorfall“ ist dann als Vorwölbung sicht- und tastbar. Ein Narbenbruch muss nicht notwendigerweise Beschwerden verursachen, gefürchtet ist jedoch die Einklemmung von Darmanteilen in der Bruchpforte, die dann absterben können, weil durch die Einklemmung die Blutzufuhr vermindert ist.
Die Entstehung eines Narbenbruchs wird durch folgende Umstände begünstigt
Husten, akute oder chronische Atemwegserkrankungen, maschinelle Beatmung nach Bauchoperation, Darmverschluss, Bauchwasser, Übergewicht, Nierenfunktions-störungen, Wundinfekte, Zuckerkrankheit, Tumorleiden, Eiweißmangel, Alkohol- und Nikotinmissbrauch, Bindegewebsschwäche, wiederholte Bauchschnitte, fehlerhafte Wundverschlusstechnik.
Welche Beschwerden verursacht der Narbenbruch?
Häufig bemerken die Patient*innen eine zunächst kleine Vorwölbung im Narbenbereich, diese kann sich im Zeitverlauf dann mehr oder weniger rasch vergrößern. Insbesondere bei der Betätigung der Bauchmuskulatur (z. B. beim Aufrichten aus dem Liegen, Stuhlgang, Husten und Niesen, schwerem Heben, Sport) tritt die Vorwölbung besonders deutlich hervor. Zudem können Schmerzen auftreten. Der Bruch kann meist per Hand in die Bauchhöhle zurückgedrückt werden. Bestehen allerdings starke Schmerzen und ist der Bruch nicht mehr zurückdrückbar liegt möglicherweise eine Einklemmung vor. Dann sollte unverzüglich ein Arzt aufgesucht werden, damit entweder der Bruch zurückgedrückt oder bei nachgewiesener Einklemmung eine umgehende Operation erfolgen kann bevor das vorgefallene Gewebe abstirbt.
Welche Untersuchungen sind beim Narbenbruch erforderlich?
Meistens kann die Diagnose durch die körperliche Untersuchung des*der Patient*in gestellt werden. Gelegentlich ist bei kleinen Bruchlücken, die nur schwer tastbar sind, eine ergänzende Ultraschalluntersuchung der Bauchdecke erforderlich. Bei großen Brüchen und stark übergewichtigen Patient*innen ist eine Computertomographie der Bauchhöhle notwendig, um die Ausmaße des Bruches einschätzen zu können.
Warum muss der Narbenbruch operiert werden?
Ein Narbenbruch bildet sich nie von selbst zurück. Im Gegenteil kommt es durch den Innendruck im Bauchraum zu einer stetigen Vergrößerung der Bruchpforte, so dass immer mehr Darmanteile unter die Haut vorfallen können. Zudem besteht jederzeit die Gefahr der Einklemmung. Um dieser Notfallsituation vorzubeugen, besteht prinzipiell mit der Diagnosestellung die Notwendigkeit einer Operation.
Wie wird der Narbenbruch operiert?
Konventionelle Operation mit Bauchschnitt
Bei sehr kleinen Brüchen unter 2 cm kann die Bauchdecke nach Wiedereröffnung der alten Narbe durch eine Naht geschlossen werden. Bei größeren Brüchen ist die Naht nicht erfolgversprechend, hier wird nach Eröffnung der Narbe die Bauchdecke durch Einpflanzung eines Kunststoffnetzes verstärkt. Dabei wird das Netz zwischen die Schichten der Bauchwand hinter die Muskulatur eingebracht (sog. Sublay-Technik).
Minimal invasive Operation (Bauchspiegelung, Schlüsselloch-Technik)
Hierbei wird der Bruch von innerhalb der Bauchhöhle aus repariert. Per Bauchspiegelung wird zunächst das vorgefallene Gewebe in die Bauchhöhle zurückverlagert und dann ein Kunststoffnetz von innen vor der Bruchpforte platziert. Das Netz wird mit Fäden und resorbierbaren Ankern in der Bauchdecke befestigt. Der Körper scheidet das Netz innerhalb von wenigen Wochen ein, so dass es zu einem Teil der Bauchdecke wird und dauerhaft in seiner Position bleibt.
Dieses Verfahren ist kommt zum Beispiel bei Rückfallbrüchen (erneuter Bruch nach bereits erfolgter Operation) oder sonstigen besonderen Bedingungen (z. B. stark übergewichtige*r Patient*in, Bruch an speziellen Stellen) zur Anwendung.
Ausgesprochen große Brüchen, bei denen bereits größere Anteil des Darms aus der Bauchhöhle in den Bruch verlagert sind, stellen eine besondere Herausforderung für den Chirurgen dar. Die Operation solcher Hernien erfordert immer ein individuelles Konzept für jede*n einzelnen Patient*in. Hier kommen mitunter ausgedehnte Operationen der Bauchwand zur Anwendung, bei denen die verschiedenen Schichten der Bauchdecke voneinander getrennt werden, um z.B. Gewebe aus den Flanken zur Mitte hin zu verlagern, damit dort der Bruch verschlossen werden kann (sog. Komponentenseparationstechnik).
Welches Verfahren bei Ihnen zur Anwendung kommt, wird in einem ausführlichen Gespräch mit dem Arzt bzw. der Ärztin entschieden.
Komplikationen nach Narbenbruchoperationen sind mit und ohne Netzeinlage selten. Nach der Implantation von großen Kunststoffnetzen kommt es nicht selten zu Flüssigkeitsansammlungen im Wundbereich (Serome), die sich meistens nach ein paar Wochen spontan zurückbilden und daher in der Regel nicht behandlungsbedürftig sind. Nur in seltenen Fällen, z.B. bei Fortbestehen größerer Flüssigkeitsansammlungen ist eine Punktion in örtlicher Betäubung erforderlich.
Häufiger kommt es für einige Wochen nach der Operation zu einem Ziehen in der Bauchwand, insb. bei Beugung oder Drehung des Rumpfes. Dies ist durch die Nähte der Bauchwandschichten und die Befestigung der Netze in der Bauchwand bedingt. Diese Beschwerden nehmen jedoch mit zeitlichem Abstand von der Operation ab und verschwinden dann gänzlich.
Bauchwandbruch bei künstlichem Darmausgang (Stomahernie)
Patient*innen, die einen künstlichen Darmausgang haben, leiden sehr häufig unter einer sog. Stomahernie. Die geschieht bei über 60% aller künstlichen Darmausgänge. Bei einer Stomahernie ist die Durchtrittsöffnung des Darmes durch die Bauchwand krankhaft erweitert, so dass ein Bruchsack mit Eingeweiden (Darmschlingen) nach außen hervortritt. Wir empfehlen die Operation bei chronischen Hautproblemen, bei Bauchschmerzen und Beschwerden die auf das Stoma zurückzuführen sind, bei Problemen der Stromversorgung, bei Größenzunahme der Hernie, wenn es im Bruchsack zu einem Passage-Hindernis der Darmentleerung kommt oder bei Notfällen (Darmverschluss oder Darmdurchbruch im Bruchsack).
Als Operationsmethode bevorzugen wir die minimal-invasive Technik (Bauchspiegeltechnik, Laparoskopie), da sie für die meistens mehrfach voroperierte Bauchdecke am schonendsten ist. Bei diesem Eingriff müssen zunächst Verwachsungen des Darmes gelöst und der in die Bauchdecke vorgefallene Darm zurück in die Bauchhöhle verlagert werden. Der Darm wird mit einem speziellen beschichteten Netz befestigt indem ein Tunnel gebildet wird, durch den der Darm vor dem Austritt zur Seite hin geschient wird (Sandwich-Technik). Erfahrungsgemäß lässt sich auf diese Weise ein guter Kompromiss zwischen dem Erhalten der Darmpassage und dem sicheren Verschluss der Hernie erreichen. Ein ähnliches Vorgehen wenden wir auch bei Stoma-Prolaps (Vorfall des Darms am künstlichen Ausgang nach außen) an.
Gerne beraten wir Sie persönlich zum idealen Zeitpunkt der Operation, zum Management der Hernie und zum Verhalten während der Beobachtungszeit. Bei der Entscheidungsfindung wird immer auch unsere Stoma-Therapeutin miteinbezogen.
Zwerchfellbruch
Was bedeutet Zwerchfellbruch (Hiatushernie)?
Brust- und Bauchraum sind durch das Zwerchfell voneinander getrennt. Die Speiseröhre liegt im Brustraum und geht durch eine Öffnung im Zwerchfell in den Bauchraum und hier in den Magen über. Diese Öffnung ist gerade so weit, dass die Speiseröhre hindurchpasst. Weitet sich diese Öffnung, spricht man von einem Zwerchfellbruch (lat. Hiatushernie). Dabei verlagert sich der Übergang von der Speiseröhre in den Magen in diese erweiterte Lücke und kann zu Funktionsstörungen führen.
Welche Auswirkungen hat ein Zwerchfellbruch?
Zwerchfellbrüche sind häufig. Sie treten bei etwa 1/4 aller Menschen über 50 auf. Die meisten Hiatushernien verursachen keinerlei Beschwerden oder Krankheitszeichen und bedürfen deshalb auch keiner Behandlung. Allerdings kann durch die Verlagerung des Übergangs der Verschlussmechanismus des Mageneingangs nicht ausreichend funktionieren und dadurch kann es zu einem Zurückfließen von Magensäure und eventuell auch Nahrung in die Speiseröhre kommen, was Sodbrennen und Brustschmerzen auslöst. Dies wird als Refluxkrankheit bezeichnet (GERD = gastro-esophageal reflux disease).
Manchmal wird ein Zwerchfellbruch so groß, dass ein Großteil des Magens oder sogar der komplette Magen sich durch die Lücke in den Brustraum verlagert (upside down-Magen oder Thoraxmagen). Dadurch kann erheblicher Druck auf die Lungen, das Herz oder das Zwerchfell ausgeübt werden. Dies kann unterschiedliche Beschwerden verursachen wie Luftnot, Druckgefühl hinterm Brustbein, Schmerzen, Herzrhythmusstörungen, Schluckbeschwerden, Erbrechen etc. Zudem können sehr große Hernien auch den oberen Magenanteil so einklemmen, dass es immer wieder zu Blutungen mit chronischer Blutarmut kommt.
Refluxkrankheit
Die Refluxkrankheit (GERD = gastro-esophageal reflux disease) ist die häufigste gutartige Erkrankung des Magen-Darm-Trakts weltweit. In seltenen Fällen kann durch die Refluxkrankheit eine Vorstufe von Speiseröhrenkrebs entstehen.
Welche Beschwerden verursacht die Refluxkrankheit?
Das häufigste Symptom ist Sodbrennen und saures Aufstoßen, aber auch Begleitsymptome wie Asthma, Husten, Schluckbeschwerden, Kehlkopfentzündung oder Schmerzen hinter dem Brustbein können auftreten. Die Beschwerden sind auf eine chronische Entzündung der Speiseröhrenschleimhaut zurückzuführen (Refluxösophagitis), die durch das Zurückfließen von saurem Mageninhalt in die Speiseröhre entsteht.
Welche Untersuchungen sind erforderlich?
Die typischen Beschwerden geben dem Arzt bzw. der Ärztin erste Hinweise auf eine Refluxösophagitis. Allerdings gibt es eine Reihe anderer Krankheiten, die ebenfalls Brustschmerzen verursachen. Diese müssen ausgeschlossen werden.
- Eine Magenspiegelung (Gastroskopie) ist die Methode der Wahl. Veränderungen der Schleimhaut sind so direkt erkennbar. Gegebenenfalls werden während der Magenspiegelung Schleimhautproben entnommen.
- Bei bestimmten Fällen wird ein pH-Metrie durchgeführt: Der*die Patient*in schluckt eine kleine Sonde, welche die Konzentration der Säure in der Speiseröhre misst.
- Zur Differenzierung zwischen anderen Krankheiten der Speiseröhre bedarf es mitunter einer sog. Ösophagus-Manometrie. Hierbei werden Drücke in der Speiseröhre und in ihrem unteren Schließmuskel gemessen.
- Besteht ein großer Zwerchfellbruch wird gegebenenfalls eine Computertomographie (CT) erforderlich.
Welche Behandlungsmöglichkeiten gibt es?
Ein Zwerchfellbruch und eine Refluxkrankheit heilen nie von selbst. Die Therapie besteht zunächst in einer Ernährungsumstellung, indem die Speisen und Getränke, welche schlecht vertragen werden, gemieden werden sollten. Auch der Verzicht auf scharfe oder stark gewürzte Speisen, auf späte Mahlzeiten usw. kann bereits eine Linderung bringen. Zudem verschreibt der Arzt bzw. die Ärztin säureblockierende oder säurebindende Medikamente. Diese müssen nicht selten lebenslang eingenommen werden. Wenn die Medikamente nicht den erwünschten Erfolg zeigen oder der*die Patient*in diese nicht verträgt bzw. sonstige Gründe gegen die lebenslange medikamentöse Therapie sprechen oder wenn es zu dauerhaften Schluckstörungen oder Blutungen am Mageneingang kommt, können diese Patient*innen minimal-invasiv operiert werden. Durch eine Operation kann das saure Aufstoßen dauerhaft behandelt werden und Medikamente müssen nicht mehr eingenommen werden.
Bei dieser Operation ist kein Bauchschnitt notwendig, der Eingriff erfolgt über eine Bauchhöhlenspiegelung = Laparoskopie (Schlüsselloch-Operation), d.h. es werden über minimale Schnitte chirurgische Instrumente in die Bauchhöhle eingebracht und der Magen wieder zurück in die Bauchhöhle gebracht und ein Teil des Magens als Manschette um die Speiseröhre geschlungen. Dadurch wird die Funktion des Schließmuskels wiederhergestellt (laparoskopische Fundoplikatio). Der Zwerchfellbruch wird dabei durch Nähte verschlossen. Bei einer besonders großen Lücke im Zwerchfell muss dieser Nahtverschluss durch das Einpflanzen eines Kunststoffnetzes verstärkt werden. Dieses Verfahren ist für die Patient*innen besonders schonend.
Organisatorischer Ablauf einer Refluxoperation
Alle Patient*innen, die zur Refluxoperation in unsere Klinik kommen, werden vor der stationären Aufnahme ambulant komplett für die Operation vorbereitet. Die Operation findet dann am Aufnahmetag statt. Nach der Operation verbleiben sie in der Regel drei bis fünf Tage bei uns.
Nach der Operation
Nach einer Refluxoperation treten für wenige Tage Wundschmerzen und Schulterschmerzen sowie ein Muskelkater der Bauchmuskulatur auf. Diese Beschwerden werden prophylaktisch durch Medikamente behandelt. Sie können am Abend der Operation wieder trinken und am nächsten Tag auch wieder essen. In seltenen Fällen kann es am Anfang zu leichten Schluckbeschwerden kommen, um das zu vermeiden, ist es wichtig, die Speisen gut zu kauen. Danach sind Einschränkungen in der Nahrungsaufnahme meist nicht erforderlich. Die säureblockierenden Medikamente werden nach der Operation nicht mehr benötigt. Hautfäden brauchen nicht gezogen zu werden. In der Regel ist nur ein kurzer Krankenhausaufenthalt von vier bis fünf Tagen notwendig. Nach Abklingen der Schmerzen im Wundbereich können Sie sich wieder belasten. Die Einschränkung dauert etwa zwei Wochen, nach dieser Zeit sind Sie wieder uneingeschränkt belastbar und arbeitsfähig.
Darmkrebs
Was bedeutet Darmkrebs?
Als Dickdarmkrebs bezeichnet man eine bösartige Schleimhautwucherung des Dickdarms und des Enddarms, auch Mastdarm genannt. In Deutschland erkranken jährlich ungefähr 50 von 100.000 Einwohnern an einem Dickdarmkrebs. Es ist das zweithäufigste Krebsleiden in der Bundesrepublik. Häufig wird diese Erkrankung auch nur als Darmkrebs bezeichnet. Die Erkrankung tritt überwiegend nach dem 50. Lebensjahr auf. Ein Drittel der Karzinome treten im Enddarm auf, zwei Drittel im Dickdarm.
Die meisten bösartigen Geschwülste entstehen aus Darmpolypen (Adenome), das sind gutartige Schleimhautveränderungen, die im Laufe von Jahren entarten und sich zu einem Krebs entwickeln können. Weitere Risikofaktoren sind langjährige chronische Entzündungen des Darms, z.B. Colitis ulcerosa und M. Crohn, und genetische Faktoren (z.B. vererbbare Darmpolypen = FAP) oder Krebsvorkommen in der Familie (HNPCC). Bei einem Erkrankungsalter jünger als 50 Jahren sollte die Möglichkeit einer familiären genetischen Vorbelastung überprüft werden. Fettreiche und ballaststoffarme Kost, Bewegungsmangel, Übergewicht, langjähriger Alkohol und Nikotinkonsum erhöhen ebenfalls das Krankheitsrisiko.
Welche Beschwerden (Symptome) treten auf?
Die Beschwerden bei einem kolorektalen Karzinom sind eher uncharakteristisch. Jede Änderung der Stuhlgewohnheiten nach dem 40. Lebensjahr wie zum Beispiel anhaltende Durchfälle und Verstopfung, Blut- oder Schleimbeimengungen oder -auflagerungen auf dem Stuhl sind verdächtig und sollten abgeklärt werden. Des Weiteren können Müdigkeit, ein ungewollter Gewichtsverlust, Blutarmut und bei größeren Tumoren auch Bauchschmerzen auftreten.
Welche Untersuchungen sind erforderlich?
Zunächst wird das Vorkommen von Krebserkrankungen in der Familie, insbesondere Darmkrebs, erfragt. Die Untersuchung des Stuhls auf verstecktes Blut (Hämoccult-Test) und das Austasten des Enddarms mit dem Finger gehören zu den ersten Untersuchungen. Als nächstes sollte eine Mastdarmspiegelung (Rektoskopie) und eine Dickdarmspiegelung (Koloskopie) durchgeführt werden. Hierbei können Gewebeproben von Veränderungen der Schleimhaut gewonnen werden und Polypen gleich komplett abgetragen werden.
Wird bei den Untersuchungen ein Karzinom festgestellt, sind weitere Untersuchungen zur Bestimmung der Ausdehnung der Erkrankung erforderlich:
- Röntgenuntersuchung der Lunge
- Ultraschalluntersuchung des Bauchraumes
- Ultraschalluntersuchung des Enddarmes (Endosonographie)
- Computertomografie und/oder Kernspintomografie der Bauch und Brusthöhle
- Blutentnahme und Bestimmung von Tumormarkern
- Bei erblich bedingtem Darmkrebs sollte eine genetische Beratung mit Untersuchung des Erbguts erfolgen.
Welche Behandlungsmöglichkeiten gibt es?
Alle Patient*innen, bei denen in unserem Krankenhaus ein Darmkrebs diagnostiziert wird, werden nach den Richtlinien eines von der Deutschen Krebsgesellschaft zertifizierten Darmzentrums behandelt. Dazu gehört, dass jede*r Patient*in vor Therapiebeginn in unserer interdisziplinären Tumorkonferenz vorgestellt wird. Hier kommen Onkolog*innen, Gastroenterolog*innen, Radiologen, Strahlentherapeuten und Chirurgen zusammen und erarbeiten ein individuelles Behandlungskonzept für jeden Erkrankten. Die Therapie ist abhängig von der Lokalisation und der Ausdehnung des Tumors (Tumorstadium). Nahezu alle Formen des Darmkrebses müssen operiert werden.
Die Standardoperationen werden entweder konventionell, d.h. über einen Bauchschnitt, oder minimal-invasiv in Schlüssellochtechnik (laparoskopisch) durchgeführt. Hierbei wird der tumortragende Darmabschnittt mit seinen Blutgefäßen und den Lymphbahnen entfernt. Der eigentliche Operationsumfang in der Bauchhöhle ist bei beiden Techniken identisch. Die Operationsdauer beträgt etwa zwei bis vier Stunden.
Bei bestimmten Tumorausbreitungen sollte nach der Operation (adjuvant) eine Chemotherapie erfolgen. Beim Mastdarmkrebs wird diese Behandlung in Kombination mit einer Bestrahlung häufig schon vor der Operation durchgeführt (neoadjuvant), um den Krebs zu verkleinern und das Risiko eines Rückfalls zu verringern. Bei weit fortgeschrittenem Tumorleiden oder hohem Lebensalter ist manchmal die radikale Operation nicht mehr sinnvoll. Unter diesen Bedingungen geht es vor allem darum, mit einem risikoarmen Eingriff Tumorsymptome zu beseitigen und eine zufriedenstellende Lebensqualität zu erreichen. Ist durch eine Operation der Krebs nicht mehr heilbar, kommt in Abhängigkeit vom Allgemeinzustand und Tumorsitz in einzelnen Fällen eine alleinige Chemo- oder Strahlentherapie in Frage.
Organisatorischer Ablauf einer Operation
Zur OP-Vorbereitung zählt zunächst die Aufklärung über den geplanten Eingriff durch den Arzt bzw. die Ärztin. Hier haben Sie die Möglichkeit Fragen zu stellen und alle Unklarheiten aus dem Weg zu räumen. Bei einigen Eingriffen ist eine spezielle Darmreinigung erforderlich. Dieser Eingriff erfolgt ausnahmslos in Vollnarkose und meist unter zusätzlicher Rückenmarksnarkose. Die Operation erfolgt entweder über einen Bauchschnitt oder in Schlüsselloch-Technik als minimal-invasiver Eingriff. Welches Verfahren für Sie geeignet ist, wird in einem Vorgespräch ausführlich besprochen. Bei afternahen Tumoren des Enddarms wird in der Regel ein künstlicher Dünndarmausgang angelegt, der den Stuhl für die Zeit der Heilung der Darmnaht ableitet. Dieser Ausgang (Anus praeter oder kurz Stoma genannt) wird dann nach drei Monaten wieder zurückverlegt. Im Anschluss an die Operation werden Sie für ein bis zwei Tage auf der Intensivstation überwacht.
Nach der Operation
Alle Bemühungen nach der Operation zielen auf eine möglichst rasche Erholung. Hier kommt das sogenannte „fast-track“-Prinzip (frei übersetzt: Schnellspur) zur Anwendung: Nach der Operation erhalten Sie eine wirksame und schonende Schmerztherapie. Der Kostaufbau erfolgt in Abhängigkeit von Ihrem Befinden ab dem ersten Tag nach der Operation mit Suppen und Joghurt, ab dem zweiten Tag dürfen Sie wieder Schonkost essen. Alle Schläuche – Venenzugang, Urinkatheter, Drainage – werden, falls überhaupt vorhanden, so früh wie möglich entfernt. Bereits am Abend des OP-Tages dürfen und sollen Sie wieder aufstehen. Einen normalen Verlauf vorausgesetzt liegt die Dauer des Krankenhausaufenthaltes nach der Operation bei etwa 10 bis 14 Tagen. Bei Entlassung sollten sich Ihre Wundschmerzen auf ein Minimum reduziert haben. Die vollständige Normalisierung Ihrer Darmtätigkeit und Stuhlgewohnheiten kann in Einzelfällen noch zwei bis drei Wochen dauern, anhaltende Einschränkungen sind aber nicht zu erwarten. Nach Abklingen der Schmerzen im Wundbereich können Sie sich wieder belasten. Eine besondere Diät brauchen Sie anschließend nicht einhalten, auf eine ausgewogene faser- und ballaststoffreiche Ernährung sollte jedoch geachtet werden. In der Regel steht Ihnen nach einer Darmkrebsoperation eine Anschlussheilbehandlung („onkologische Kur“) zu. Dies wird durch den Sozialdienst unseres Hauses in Absprache mit Ihnen und ihrem weiterbehandelnden Arzt bzw. der Ärztin organisiert.
Welche Prognose hat eine Darmkrebserkrankung?
Das hängt hauptsächlich vom Tumorstadium ab. Wurde der Tumor frühzeitig erkannt und bei der Operation vollständig entfernt, bestehen gute Heilungschancen. Bei ausgedehnten Tumorstadien und dem Vorhandensein von Metastasen ist die Prognose schlechter, aber auch hier stehen wir Ihnen mit individuellen Therapieoptionen zur Seite. So sind z.B. einzelne Metastasen in der Leber heutzutage gut durch eine Operation zu beseitigen. Neben unserem Team aus Ärztinnen und Ärzten, Pflegepersonal, Physiotherapeut*innen und Ernährungsberater*innen werden Sie und Ihre Angehörigen von Psycholog*innen, Seelsorger*innen und Sozialarbeiter*innen unterstützt. Vor der Entlassung erfolgt ein Abschlussgespräch, in dem alle Fragen besprochen und ausgeräumt werden. Sie erhalten einen ausführlichen Entlassungsbrief und einen Nachsorge-Pass, aus dem zu ersehen ist in welchen Zeitabständen welche Untersuchungen durchgeführt werden sollen. Falls nach der Operation weitere Therapien (Chemotherapie, Strahlentherapie) anstehen, werden diese durch uns organisiert und die entsprechenden Termine werden Ihnen und Ihrem Hausarzt mitgeteilt.
Divertikelkrankheit (Divertikulitis)
Was bedeutet Divertikelkrankheit?
Bei Divertikeln des Dickdarmes, welche in westlichen Industrieländern häufig vorkommen (Anstieg mit zunehmendem Lebensalter, jede* Dritte*r der über 60-jährigen), handelt es sich um erworbene Ausstülpungen der Darmwand. Zu über 80 Prozent ist der S-Darm (Sigma) befallen. Dies ist der vorletzte Teil des Dickdarms, der sich im linken Unterbauch befindet. Bei der Mehrzahl der Menschen verursachen diese Divertikel keine Beschwerden, sie haben keinen Krankheitswert. Man spricht von einer reizlosen Divertikulose. Der genaue Entstehungsmechanismus der Erkrankung ist bis heute nicht geklärt. Als Ursache für die Bildung von Divertikeln wird eine faser- und ballaststoffarme Kost, gesteigerte Drücke im Darm (wie z.B. bei Verstopfung) und altersbedingte Darmwandveränderungen angesehen.
Welche Beschwerden verursacht die Divertikelkrankheit?
Typische Beschwerden sind starke Schmerzen im linken Unterbauch mit krampfartigem oder auch anhaltendem Charakter, Fieber, Stuhlunregelmäßigkeiten, Schmerzen beim Wasserlassen. Beim Auftreten von Beschwerden oder Komplikationen spricht man von einer sog. Divertikelkrankheit. Als Ursache der Beschwerden liegt meist eine Entzündung von einem oder mehreren dieser Divertikel vor, man spricht von einer Sigmadivertikulitis oder kurz Divertikulitis. Etwa 10 bis 20 Prozent aller Menschen mit Divertikeln entwickeln im Laufe ihres Lebens eine solche Divertikulitis.
Als Komplikation einer Divertikulitis kann eine Perforation (Durchbruch) der Darmwand auftreten. Dann treten Darmbakterien aus dem Darm aus. Hierbei wird das Loch in der Darmwand entweder von Bauchfett abgedeckt, dann entsteht ein Abszess (Eiteransammlung), oder das Leck im Darm hat Verbindung mit der freien Bauchhöhle, dann läuft Stuhl in die Bauchhöhle, es entsteht eine lebensgefährliche Bauchfellentzündung (Peritonitis) und gegebenenfalls eine Blutvergiftung (Sepsis).
Eine weitere Komplikation stellt die Divertikelblutung dar. Diese kann gemeinsam mit einer Entzündung oder auch für sich alleine auftreten.
Als Folge von mehreren Entzündungsschüben kann sich im betroffenen Darmabschnitt eine narbige Enge entwickeln, die zu Verstopfung oder schmerzhafter Darmentleerung führen kann.
Welche Untersuchungen sind erforderlich?
Wenn Ihre Vorgeschichte oder die klinische Untersuchung den Verdacht auf eine akute Divertikelkrankheit/Divertikulitis nahe legt, sollten folgende Untersuchungen erfolgen:
- Eingehende körperliche Untersuchung durch den Arzt
- Die Bestimmung der Entzündungswerte im Blut
- Eine Ultraschalluntersuchung des Bauches
- Eine Computertomografie (CT) des Bauches
- Eine Darmspiegelung (Koloskopie)
Vor allem die Computertomografie kann mit hoher Sicherheit die Diagnose einer Divertikulitis von anderen Beschwerdeursachen abgrenzen. Hier kann zudem das Ausmaß der Divertikulitis am besten beurteilt werden. Sollte bei Ihnen eine operative Behandlung der Divertikulitis geplant sein, muss eine Darmspiegelung möglichst vor der Operation andere Dickdarmerkrankungen ausschließen.
Welche Behandlungsmöglichkeiten gibt es?
Die Divertikulose ist nicht behandlungsbedürftig, es empfiehlt sich aber, auf eine ballaststoffreiche Ernährung, ausreichende Trinkmenge und körperliche Bewegung zu achten. Die Therapie der Divertikulitis ist abhängig vom Ausmaß der Entzündung, die sich in der Computertomografie darstellt sowie dem Auftreten der anderen oben genannten Komplikationen.
Konservative Behandlung
Die unkomplizierte Divertikulitis – häufig nur mit mäßigen Schmerzen ohne Fieber/Krankheitsgefühl – lässt sich in der Regel durch eine Antibiotika-Gabe, Schmerzmedikamente und Schonkost über ca. eine Woche zur Ausheilung bringen. Die Beschwerden gehen dann rasch zurück und Sie erholen sich nach wenigen Tagen. Ob und wann eine erneute Entzündung auftritt (Rückfall) oder sich eine Komplikation einstellt, kann jedoch nicht vorhergesagt werden. Über die Frage, wie oft man eine Rückfall-Divertikulitis konservativ, d.h. ohne Operation, behandeln sollte, wird noch diskutiert. Es gilt zumindest als gesichert, dass mit der Häufigkeit der Entzündung die Wahrscheinlichkeit einer schweren Komplikation nicht zunimmt.
Operation
Wenn ein Darmdurchbruch mit Bauchfellentzündung besteht ist eine umgehende Operation erforderlich. Zudem gilt, dass eine Operation mit Entfernung des entzündeten Darmabschnitts erfolgen sollte, wenn eine Divertikulitis mit Komplikationen (Abszess, gedeckter Darmdurchbruch, Engstellung des Darms, Fistel) aufgetreten ist und zudem, wenn anhaltende Beschwerden unter der konservativen Behandlung verbleiben. Die Divertikelblutung kommt in ca. 80 Prozent der Fälle von selbst zum Stillstand, jede*r vierte Patient*in erlebt jedoch eine erneute Blutung. In der lebensbedrohlichen Blutung muss notfallmäßig operiert werden.
Organisatorischer Ablauf einer Operation
Zur OP-Vorbereitung zählt zunächst die Aufklärung über den geplanten Eingriff durch den Arzt oder die Ärztin. Hier haben Sie die Möglichkeit Fragen zu stellen und alle Unklarheiten aus dem Weg zu räumen. Die Darmreinigung erfolgt ähnlich, wie vor einer Darmspiegelung. Dieser Eingriff erfolgt in Vollnarkose und meist unter zusätzlicher Rückenmarksnarkose. In der Regel erfolgt die Operation in Schlüsselloch-Technik als minimal-invasiver Eingriff. Hierzu wird nach Einleiten von CO2-Gas in die Bauchhöhle über vier kleine Hautschnitte und Einführen von chirurgischen Instrumenten in die Bauchhöhle der S-Darm von seinen Verwachsungen gelöst und über einen kleinen Hilfsschnitt über dem Schambein entfernt. Die Darmneuverbindung erfolgt über ein durch den After eingeführtes Klammernahtgerät. Ein Aufenthalt auf der Intensivstation ist nur in Ausnahmefällen nötig.
Nach der Operation
Alle Bemühungen nach der Operation zielen auf eine möglichst rasche Erholung, hier kommt das sogenannte „fast-track“- Prinzip (frei übersetzt: Schnellspur) zur Anwendung: Nach der Operation erhalten Sie eine wirksame und schonende Schmerztherapie. Der Kostaufbau erfolgt in Abhängigkeit von Ihrem Befinden ab dem ersten Tag nach der Operation mit Suppen und Joghurt, ab dem zweiten Tag dürfen Sie wieder Schonkost essen. Alle Schläuche – Venenzugang, Urinkatheter, Drainage – werden, falls überhaupt vorhanden, so früh wie möglich entfernt. Bereits am Abend des OP-Tages dürfen und sollen Sie wieder aufstehen. Einen normalen Verlauf, vorausgesetzt liegt die Dauer des Krankenhausaufenthaltes nach der Operation bei ca. sieben Tagen. Bei Entlassung sollten sich Ihre Wundschmerzen auf ein Minimum reduziert haben. Die vollständige Normalisierung Ihrer Darmtätigkeit und Stuhlgewohnheiten kann in Einzelfällen noch zwei bis drei Wochen dauern, anhaltende Einschränkungen sind aber nicht zu erwarten. Nach Abklingen der Schmerzen im Wundbereich können Sie sich wieder belasten. Eine besondere Diät brauchen Sie anschließend nicht einhalten, auf eine ausgewogene faser- und ballaststoffreiche Ernährung sollte jedoch geachtet werden.
Wörtlich übersetzt heißt „fast-track“-Schnellspur. Das bedeutet nicht, dass eine Operation möglichst schnell durchgeführt werden soll. Vielmehr steckt ein relativ neues Behandlungskonzept dahinter, bei dem Ärzte, Ärztinnen, Pfleger*innen und Patient*innen gemeinsam daran arbeiten, die negativen Begleiterscheinungen einer Bauchoperation möglichst gering zu halten und eine schnelle Erholung nach der Operation zu gewährleisten. Grundgedanke ist, die negativen Einflüsse auf den Organismus auf ein Minimum zu beschränken und die Selbstheilungskräfte des Körpers zu mobilisieren. Somit kann die Kaskade aus Angst, Stress, Unselbständigkeit, Schmerz, Organfunktionsstörungen, Immobilisation und die daraus resultierenden Komplikationen wirkungsvoll durchbrochen werden. Dieses inzwischen sehr erfolgreiche Konzept bedeutet für Patient*innen geringere allgemeine Risiken, bessere und schnellere Erholung nach einer Operation und führt nebenbei zu einer Verkürzung des stationären Aufenthaltes.
Welche Erkrankungen werden so behandelt?
Grundsätzlich können alle chirurgischen Erkrankungen auf diese Art behandelt werden, ein Schwerpunkt liegt jedoch auf den geplanten Operationen der Bauchhöhle, insb. Operationen an Magen, Leber, Bauchspeicheldrüse, Dünn- und vor allem Dickdarm.
Aus welchen Bausteinen besteht die „Fast-track“-Rehabilitation?
Vermeidung von Stress
Wo immer möglich, sollten Angst und Stress auslösende Faktoren kontrolliert und minimiert werden. Dies beginnt mit einem einfühlsamen Gespräch und einer ausführlichen Aufklärung über die Erkrankung, deren Behandlung und den zu erwartenden Ablauf. Am Abend und am Morgen vor der Operation erhalten die Patienten zudem ein den Schlaf förderndes und die Angst lösendes Medikament, um ausgeruht in die Operation zu gehen.
Optimale Schmerzbehandlung
Schmerzen sind nach Operationen nicht vollkommen vermeidbar, aber sie können durch geeignete Maßnahmen so erträglich gemacht werden, dass sie die weitere Genesung nicht behindern. Die wirkungsvollste Form der Schmerzbehandlung bei großen bauchchirurgischen Operationen ist die Periduralanalgesie (PDA) mit Hilfe eines sehr dünnen rückenmarksnahen Katheters. Sie hemmt nicht nur die Weiterleitung der Stressreize zum Gehirn, sondern vermeidet auch die Schmerzwahrnehmung äußerst effektiv. Ein wichtiger Effekt der PDA-Behandlung liegt darin, dass die Darmlähmung, die nach großen Bauchoperationen sonst regelhaft auftritt und zu Übelkeit und Erbrechen führen kann, fast völlig vermieden werden kann. Diese Form der Schmerztherapie wird ergänzt durch möglichst nebenwirkungsarme Medikamente, die je nach Bedarf zusätzlich eingenommen werden können. Bereits zwei Tage nach der Operation sind die Schmerzen in der Regel so weit abgeklungen, dass der Schmerzkatheter entfernt werden kann und die Behandlung mit Tabletten allein fortgesetzt werden kann.
Körperliche Aktivität
Längere Phasen der Bettlägerigkeit gehen mit einem deutlich erhöhten Risiko von Lungenentzündungen, Thrombosen und Embolien einher. Außerdem nimmt die Müdigkeit zu und die körperlichen Kräfte schwinden rasch. Sie sollten aktiv und effektiv mithelfen, diese Gefahren auf ein Minimum zu beschränken, indem Sie bereits vor der Operation möglichst wenig im Bett liegen und die freie Zeit zu körperlicher Aktivität nutzen. Nach der Operation werden Sie noch am Operationstag mit Hilfe des Pflegepersonals aufstehen, auf dem Stationsflur gehen und im Stuhl sitzen. Bereits am Folgetag sollten Sie das Ziel, sich mehrere Stunden außerhalb des Bettes aufzuhalten, wieder erreichen.
Ernährung
Damit der Körper nicht zu sehr austrocknet und Energiereserven aufgebaut werden können, die Sie für die Operation benötigen, können und sollten Sie bis 2 Stunden vor der Operation klare Flüssigkeiten trinken. Feste Nahrung darf nur bis sechs Stunden vor der Operation verzehrt werden. Eine Darmspülung zur Vorbereitung der Operation ist nicht mehr immer notwendig. Bereits am Nachmittag des Operationstages dürfen und sollen Sie wieder trinken. Am nächsten Morgen wird Ihnen bereits ein leichtes Frühstück serviert werden.
Chirurgische Techniken
Die Ziele der Chirurgischen Technik im Rahmen der „Fast-track“-Rehabilitation bestehen in erster Linie darin, die Verletzungen zu minimieren. Das wird am besten durch die minimal-invasive oder laparoskopische Chirurgie (auch Schlüsselloch-Chirurgie genannt) erreicht. Wenn diese OP-Technik nicht möglich ist, bevorzugen wir quere Schnitte an der Bauchdecke, weil dadurch die postoperativen Schmerzen und Lungenfunktionsstörungen vermindert werden können. Wir verzichten weitgehend auf die Verwendung von Wunddrainagen und Magensonden, weil diese für den Patienten belastend sind und der Nutzen nicht gesichert ist. Blasenkatheter können bereits am Morgen nach der Operation entfernt werden.
Zusammenwirken der Einzelbausteine
Ein Konzept, dass auf wesentliche Bausteine verzichtet, wird nicht zum Erfolg führen. Gerade weniger Angst bedeutet geringere Anspannung und Schmerzen. Weniger Stress bedeutet eine bessere Organfunktion. Nur der weitgehend schmerzfreie Patient ist motiviert, aktiv an der Mobilisation mitzuwirken. Weniger Darmlähmung macht den schnellen Kostaufbau möglich. Alle Verbesserungen gemeinsam reduzieren die Abhängigkeit von Ärztinnen, Ärzten und Pflegepersonal und beschleunigen die Selbstregulation des Organismus.Dieser gesamte Ablauf wird überwacht und natürlich den Bedürfnissen des einzelnen Patienten angepasst. Unser Ziel ist dabei, die oben genannten Risiken zu minimieren, damit Sie besser und schneller nach einer Operation genesen. Der Entlassungstermin wird individuell in Absprache mit Ihnen festgelegt.
Zenker-Divertikel Resektion
Achalasie - Myotomie n. Heller
Verletzungen der Speiseröhre
Zwerchfellbruch-Operation (Hiatushernie, Fundoplikatio)
Magenteilentfernung bei GIST (Gastro-intestinaler Stromatumor), in der Regel minimal-invasiv
Magenresektion bei nicht heilenden Magengeschwüren
Ernährungssonden-Platzierung endoskopisch/laparoskopisch (PEG/Gastrostomie)
Notfalloperationen bei Magendurchbruch (Ulcusperforation) oder Geschwürblutung
Magenkrebs
Was bedeutet Magenkrebs?
Als Magenkrebs (Magenkarzinom) bezeichnet man eine bösartige Schleimhautwucherung des Magens. In Deutschland erkranken jährlich ungefähr 20 von 100 000 Einwohnern an Magenkrebs. Die Erkrankung tritt meistens jenseits des 50. Lebensjahres auf. Risikofaktoren sind u. a. Ernährungsgewohnheiten und chronische Entzündungen des Magens.
Welche Beschwerden (Symptome) treten auf?
Die Symptome eines Magenkarzinoms sind uncharakteristisch. Es kann zu Bauchschmerzen, Gewichtsabnahme, Nahrungsmittelunverträglichkeiten, Appetitlosigkeit und schwarzem Stuhl kommen. Diese Beschwerden können auch durch viele andere Erkrankungen hervorgerufen werden. Daher sollte bei Oberbauchbeschwerden, die länger als zwei Wochen anhalten, eine Magenspiegelung erfolgen. Nur so kann ein Magenkrebs ausgeschlossen bzw. früh erkannt werden.
Welche Untersuchungen sind erforderlich?
Die Magenspiegelung wird ambulant in einem Kurzschlaf durchgeführt und ist daher nicht unangenehm. Es werden Gewebeproben entnommen und vom Pathologen unterm Mikroskop untersucht. Bestätigt sich die Diagnose Magenkrebs sind weitere Untersuchungen notwendig, um die Ausdehnung der Erkrankung, das sogenannte Tumorstadium, zu bestimmen:
- Röntgenuntersuchung der Lunge
- Computertomographie des Bauchraumes und des Brustraums
- Ultraschalluntersuchung der Magenwand mit dem Endoskop (Endosonographie)
- Bauchhöhlenspiegelung (sog. Staging-Laparoskopie)
Mit diesen Untersuchungen erfahren die Ärzte, wie weit sich der Krebs in der Magenwand ausgedehnt hat und ob Absiedlungen in den Lymphknoten oder in entfernten Organen (sog. Metastasen) vorliegen. Die Bestimmung des individuellen Tumorstadiums ist besonders wichtig, da sich daran das Therapiekonzept für jeden einzelnen Patienten orientiert.
Welche Behandlungsmöglichkeiten gibt es?
Jeder Patient mit einem Magenkrebs wird vor Beginn der Therapie in der interdisziplinären Tumorkonferenz vorgestellt. Hier kommen Onkologen, Gastroenterologen, Chirurgen, Pathologen, Radiologen und Strahlentherapeuten zusammen und erarbeiten ein maßgeschneidertes Therapiekonzept für jeden einzelnen Patienten. Entsprechend der individuellen Tumorausdehnung kommen folgende Therapiekonzepte in Betracht:
- Endoskopische Tumorentfernung
In frühen Tumorstadien kann eine vollständige Entfernung des Tumors durch eine Magenspiegelung erfolgen. Der Magen kann dabei belassen werden.
- Operation
Der Chirurgie kommt eine Schlüsselstellung in der Behandlung des Magenkrebses zu. In den meisten Fällen ermöglicht nur die vollständige Entfernung des Magens mit den vorsorgenden Blutgefäßen und den umgebenden Lymphknoten die Heilung der Erkrankung. Bei Magenkrebs im Mageneingang wird auch der untere Teil der Speiseröhre mit entfernt. Nach der Magenentfernung wird der Dünndarm an die Speiseröhre genäht (Rekonstruktion nach Roux-Y).
Bei Absiedlungen in anderen Organen (Metastasen) kann durch die Operation keine dauerhafte Heilung mehr erzielt werden. Die Entfernung des Magens kommt hier nur in Sondersituationen, z.B. bei anhaltenden Blutungen aus dem Tumor in Betracht.
- Chemotherapie
Mehr als die Hälfte aller Patienten mit Magenkrebs erhält heute vor und nach der Operation eine Chemotherapie. Die Operation verzögert sich durch diese Chemotherapie um einige Wochen und dies beunruhigt viele Patienten mit Magenkrebs. Trotzdem ist diese Vorgehensweise sinnvoll und wichtig, da große Untersuchungen gezeigt haben, dass die Heilungschancen durch diese Vor- und Nachbehandlung verbessert werden können.
- Strahlentherapie
Beim Magenkarzinom findet die Strahlentherapie heute nur in Ausnahmefällen Anwendung.
- Stenteinlage/Ernährungsfistel
Bei Menschen, deren Magenkarzinom nicht mehr mit dem Ziel der Heilung operiert werden kann (z.B. bei Absiedlungen in der Leber) kann bei Einengung des Magenausgangs ein Drahtgeflecht (sog. Stent) die Enge überbrücken. Ein solcher Stent wird im Rahmen einer Magenspiegelung eingebracht. Eine Alternative ist das Aufnähen einer Dünndarmschlinge an den Magen, um die Engstelle am Magenausgang per Umleitung zu umgehen. Beide Maßnahmen sollen die normale Nahrungsaufnahme weiterhin ermöglichen.
Organisatorischer Ablauf einer Operation
Alle Patienten, die mit einem Magenkrebs in unsere Klinik kommen, werden von Chirurgen und Gastroenterologen gemeinsam betreut. Notwendige Untersuchungen, die nicht ambulant erfolgen können, werden hier zeitnah durchgeführt, so dass die Operation ohne Verzögerung erfolgen kann. Zur Operations-Vorbereitung zählt zunächst die Aufklärung über den geplanten Eingriff durch den Arzt. Hier haben Sie die Möglichkeit Fragen zu stellen und alle Unklarheiten aus dem Weg zu räumen, gerne auch im Beisein Ihrer Angehörigen. Die Operation erfolgt entweder über einen Bauchschnitt oder in Ausnahmefällen in Schlüsselloch-Technik. Hierfür ist ausnahmslos eine Vollnarkose und meist unter zusätzlicher Rückenmarksnarkose geeignet.
Nach der Operation
Alle Bemühungen nach der Operation zielen auf eine möglichst rasche Erholung. Unmittelbar nach der Operation ist vor allen Dingen eine optimale Schmerztherapie wichtig. Schmerzfreiheit führt zu einer schnelleren Genesung. Hierbei werden die Patienten intensiv durch die Abteilung für Anästhesie und Intensivtherapie mit Schmerztherapie betreut, in der Regel wird den Patienten ein rückenmarksnaher Schmerzkatheter eingepflanzt. Einen normalen Verlauf vorausgesetzt liegt die Dauer des Krankenhausaufenthaltes nach der Operation bei ca. zwei Wochen. Bei Entlassung sollten sich Ihre Wundschmerzen auf ein Minimum reduziert haben. Die vollständige Normalisierung Ihrer Darmtätigkeit und Stuhlgewohnheiten kann in Einzelfällen noch zwei bis drei Wochen dauern, anhaltende Einschränkungen sind aber nicht zu erwarten. Nach Abklingen der Schmerzen im Wundbereich können Sie sich wieder belasten. Der Körper muss sich zunächst auf die neue Situation ohne Magen umstellen. Prinzipiell darf alles gegessen werden, jedoch nicht mehr so viel auf einmal, wie vor der Operation. Die Anzahl der Mahlzeiten über den Tag verteilt sollte auf 6-8 kleine Portionen gesteigert werden. In der ersten Zeit kommt es häufig zu einem Gewichtsverlust der später meist wieder ausgeglichen wird. In der Regel steht Ihnen nach einer Magenkrebsoperation eine Anschlussheilbehandlung („onkologische Kur“) zu. Diese wird durch den Sozialdienst unseres Hauses in Absprache mit Ihnen und ihrem weiterbehandelnden Arzt organisiert.
Dee Bewältigung der Diagnose Magenkrebs und der Therapiefolgen ist anstrengend und schwierig. Wichtig ist, dass Patienten ihre Ängste und Sorgen sowie Ihre Erwartungen offen ansprechen. Dabei unterstützen wir Sie engagiert und verständnisvoll mit unserem Team aus Ärzten, Pflegepersonal, Physiotherapeuten, Ernährungsberatern, Psychologen, Sozialarbeitern, Seelsorgern und ehrenamtlichen Mitarbeitern. Nicht zuletzt ist die Unterstützung der Familie entscheidend, damit die Patienten nach der Operation rasch wieder eine gute Lebensqualität trotz der Diagnose erlangen. Auch für Fragen der Angehörigen steht unser Team gerne zur Verfügung.
Jeder Patient erhält bei der Entlassung einen ausführlichen Entlassungsbrief sowie den Operationsbericht für den einweisenden Arzt. Hier werden alle relevanten Informationen wie z.B. Medikamente, Rehabilitationsmaßnahmen und eine Empfehlung zur Durchführung einer Tumornachsorge aufgeführt.
Portkatheter
Was ist ein Portkatheter und wozu dient er?
Ein Port (lat. porta = Tür / Pforte) ist ein unter die Haut gepflanzter Katheter, welcher einen sicheren Zugang zum Blutgefäßsystem ermöglicht. Der Port selbst besteht aus einer Kunststoffkammer mit einer Silikonmembran und einem daran angeschlossenen Schlauch. Der Port wird ähnlich einem Herzschrittmacher unter die Haut eingepflanzt und der Schlauch über eine Vene mit seiner Mündung bis kurz vors Herz vorgeschoben. Mit einer Kanüle kann die Portkammer angestochen werden, um Medikamente oder Infusionen zu verabreichen, ohne eine Vene im Arm oder an der Hand zu punktieren. Wenn eine Infusion angeschlossen wird, fließt diese über die Kammer und den Schlauch in die großen Gefäße nahe des Herzens. Dort ist der Blutfluss so hoch, dass die Medikamente sofort stark verdünnt werden und die Gefäßwand nicht mehr reizen können.
Wer braucht einen Port und warum?
Die meisten Patienten bekommen einen Port zur Durchführung einer Chemotherapie bei einer Krebsrerkrankung. Die Krebsmedikamente greifen die Venenwand an, dadurch kann sich diese leicht entzünden und sich verschließen. Mit der Zeit kann es quälend sein, immer wieder eine neue Punktionsstelle am Arm zu suchen. Durch eine Portimplantation sind manche Therapien überhaupt erst möglich. Neben der Chemotherapie kann ein Port aber auch zur künstlichen Ernährung, zur Schmerztherapie o.a. angelegt werden.
Wie wird ein Port angelegt?
Die Operation erfolgt in örtlicher Betäubung, eventuell zusätzlich mit einer leichten Schlafspritze, in Ausnahme auch in Vollnarkose, im Rahmen einer ambulanten Operation. Der Hautschnitt liegt in der Schulterfalte (zwischen Brust- und Schultermuskel) und ist ca. 4 cm lang. Über diesen Schnitt wird eine Schultervene aufgesucht und eröffnet. Nun kann der Schlauch unter Röntgenkontrolle bis kurz vors Herz vorgeschoben werden. Die Portkammer wird dann auf der Brustmuskulatur unter dem Schlüsselbein festgenäht und die Wunde verschlossen. Die Hautnaht wird vom Körper aufgelöst, es müssen keine Fäden gezogen werden. Der Port kann sofort benutzt werden.
Wie lange kann ein solcher Port benutzt werden, im Körper bleiben?
So lange wie nötig. Es gibt selten Portkatheter die sich verstopfen oder die sich infizieren, diese müssen korrigiert oder entfernt werden. Nach Beendigung der Krebsbehandlung kann der Port in örtlicher Betäubung mühelos wieder entfernt werden, bei manchen Patienten bleibt er für immer.
Kann man diese Operation ambulant durchführen lassen?
Portkatheterimplantationen dauern in der Regel ca. 20 Minuten und können in örtlicher Betäubung durchgeführt werden, damit eignen sie sich ideal für eine ambulante Operation.
Gallensteinleiden (Cholecystolithiasis)
Was ist „die Galle“ und wie machen Steine krank?
Die Gallenflüssigkeit wird in der Leber gebildet und über die Gallengänge in den Zwölffingerdarm geleitet, wo sie zur Verdauung vor allem der Fette benötigt wird. Ein Teil der Flüssigkeit wird über einen Nebengang in die Gallenblase geleitet und dort gespeichert. Die Gallenblase klebt unterhalb der Leber. So kann bei einer großen Portion fettreicher Nahrung zusätzliche Galle aus diesem Zwischenspeicher in den Darm gelangen. Gallensteine können sich bilden, wenn die Zusammensetzung der einzelnen Bestandteile der Gallenflüssigkeit sich verändert. Jedoch nicht immer verursachen sie Beschwerden. Oft werden Gallensteine bei einer Ultraschalluntersuchung zufällig entdeckt, dann bedürfen sie auch keiner Therapie. Gallensteine, die in der Gallenblase liegen, können aber Entzündungen der Gallenblase hervorrufen (Cholecystitis). Kleinere Steine können aus der Gallenblase in den Gallengang gelangen und dort Schmerzen und Verstopfungen einen Gallestau und eine Gelbsucht (Ikterus) verursachen.
Welche Beschwerden verursachen Gallensteine?
Unspezifische Oberbauchbeschwerden mit Druck- /Völlegefühl im (rechten) Oberbauch, Übelkeit, Blähungen, Unverträglichkeit bestimmter Speisen und Getränke (z.B. fette, gebratene, blähende Speisen, Kaffee, kalte Getränke). Koliken: starke, krampfartige Schmerzen im rechten Oberbauch, die in den Rücken oder die Schulter ausstrahlen können. Bei Gallenwegsentzündungen zusätzlich Fieber. Entzündung der Gallenblase: rechtsseitiger Oberbauchschmerz, Fieber. Bauchspeicheldrüsenentzündung: heftiger, meist gürtelförmiger Oberbauchschmerz. Tritt auf, wenn ein Stein die gemeinsame Mündungsstelle des Gallenganges und des Bauchspeicheldrüsenganges verstopft. Heller (lehmfarbener Stuhl) und dunkler Urin als Zeichen einer Abflussbehinderung mit Gallestau und Gelbsucht.
Welche Untersuchungen sind beim Gallensteinleiden erforderlich?
Wird ein Gallensteinleiden aufgrund der geschilderten Beschwerden vermutet, so wird die Diagnose durch die Ultraschalluntersuchung des Bauchraumes gesichert. Zusätzlich werden Blutwerte (sogenannte Leber-, Gallengangs- und Entzündungswerte) bestimmt.
Gibt es Anzeichen für einen Stein im Gallengang (Choledocholithiasis), kann dieser mittels einer speziellen Form der Magenspiegelung über den Zwölffingerdarm aus dem Gallengang geborgen werden (ERC), hierbei werden auch die Gallenwege mit Röntgenkontrastmittel dargestellt.
Wann muss die Gallenblase operiert werden?
Sofern die Gallensteine zufällig entdeckt werden und keine Beschwerden verursachen, besteht keine Notwendigkeit einer Operation. Sind die Gallensteine mit Koliken oder den oben beschriebenen Beschwerden symptomatisch geworden besteht die Indikation (Grund) zur Operation. Sofern eine akute Entzündung der Gallenblase vorliegt, ist meistens eine direkte Operation innerhalb von ein/zwei Tagen erforderlich.
Wie wird die Gallenblase operiert?
Der weitaus größte Teil der Gallenblasenoperationen wird minimal-invasiv, d.h. in der sog. Schlüsselloch-Technik mit drei bis vier kleinen Schnitten am Bauch durchgeführt. Dabei wird die Gallenblase mitsamt den Steinen von der Leber abgelöst und über den Bauchnabel herausgezogen und komplett entfernt.
Selten ist bei der Operation ein Wechsel auf die konventionelle sog. offene Operationstechnik mittels Bauchschnitt am Rippenbogenrand erforderlich. Dies kann passieren, wenn eine sehr schwere akute Entzündung oder schwerste Verwachsungen nach großen Voroperationen vorliegen.
Leichte Wundschmerzen werden durch Schmerzmedikamente, die drei bis sechs Tage eingenommen werden sollten, effektiv behandelt. Zwei bis vier Tage nach Operation kann man das Krankenhaus wieder verlassen. Nach ein bis zwei Wochen, je nach beruflicher Tätigkeit, ist man wieder voll einsatzfähig.
Welche Folgen hat das Fehlen der Gallenblase auf die Ernährung?
Das Fehlen der Gallenblase hat in der Regel keine nachteiligen Auswirkungen auf die Ernährung, eine spezielle Diät ist nicht erforderlich. Gelegentlich treten Störungen der Fettverdauung auf mit Durchfall und/oder Blähungen.
Welche Funktion hat die Leber?
Die Leber ist ein zentrales Organ des Stoffwechsels. Sie nimmt mit dem Blut des Pfortaderkreislaufs die Stoffe, die über die Darmschleimhaut aufgenommen wurden auf. Hierbei stellt sie die Nährstoffe für den gesamten Organismus bereit und filtert Giftstoffe heraus und baut diese ab. Die in den Leberzellen gebildete Galleflüssigkeit wird über Gallengänge gesammelt und schließlich über den Hauptgallengang in den Zwölffingerdarm geleitet, dort wird sie für die Verdauung der Nahrungsfette gebraucht.
Welche Beschwerden verursachen Lebererkrankungen?
Aufgrund der unterschiedlichen Krankheitsbilder und Ausprägungen kommen viele Symptome vor. Unspezifische wie z.B. Oberbauchschmerz, Übelkeit, Gewichtsabnahme kommen vor, spezifische Symptome sind beispielsweise eine Gelbfärbung der Haut durch Abflussbehinderung der Galleflüssigkeit.
Welche Untersuchungen sind beim Lebererkrankungen erforderlich?
Zunächst erfolgt die körperliche Untersuchung des*der Patient*in inklusive Blutentnahme. Eine Ultraschalluntersuchung (ggf. ergänzend die Kontrastmittel-verstärkte Sonographie) ist das erste bildgebende Verfahren. Zusätzlich kann eine Computertomographie (CT) und / oder Kernspintomographie (MRT) erforderlich sein. Sind Befunde nicht sicher einzuordnen, so wird aus den verdächtigen Bezirken eine Gewebeprobe zur mikroskopischen Untersuchung entnommen.
Welche Lebererkrankungen werden operiert?
Gutartige Geschwülste und Zysten
Während kleine Leberzysten nicht behandelt werden müssen, können bei entsprechender Größe jedoch starke Symptome wie Schmerzen oder Druckgefühl im Oberbauch auftreten. Hier wird in der Regel ein minimal-invasiver Zugang (per Bauchspiegelung, „Schlüsselloch-Chirurgie“) gewählt, um die Zyste zu eröffnen und damit zu entlasten.
Ferner werden Blutschwämme (Hämangiome) und durch Hormonwirkung bedingte Geschwülste (FNH, fokal noduläre Hyperplasie) beobachtet, diese erfordern in der Regel jedoch keine operative Therapie.
Bösartige Geschwülste (Leberkrebs / Lebermetastasen)
Unter den bösartigen Geschwülsten der Leber finden sich sowohl Tumoren aus lebereigenem Gewebe als auch Absiedlungen anderer Tumorarten.
Absiedlungen in der Leber werden in Zusammenhang mit Krebs des Dickdarms, des Mastdarms, des Magens, der Bauchspeicheldrüse, der Speiseröhre, der Brustdrüse sowie seltener auch bei Krebsarten anderer Organe beobachtet.
Zu den eigentlichen Lebertumoren gehören das hepatozelluläre Karzinom (HCC), das aus den Leberzellen entsteht und das cholangiozelluläre Karzinom (CCC), das aus den Zellen der kleinen Gallengänge innerhalb der Leber entsteht.
Wie wird die Leber operiert?
Gutartige Geschwülste und Zysten
Leberzysten können in den meisten Fällen minimal-invasiv (per Bauchspiegelung, sog. Schlüsselloch-Chirurgie) entfernt werden. Bei der Operation wird die Zyste „entdeckelt“ und die Zystenflüssigkeit abgesaugt.
Gutartige Tumoren werden je nach Lokalisation innerhalb der Leber entweder minimal-invasiv oder offen über einen Bauchschnitt operiert.
Bösartige Geschwülste (Leberkrebs/Lebermetastasen)
Ziel der chirurgischen Therapie ist die Entfernung des gesamten Tumors inklusive eines umgebenden Anteils gesunden Lebergewebes als „Sicherheitsabstand“. Das Ausmaß der Gewebeentfernung hängt von der Anzahl der Tumore, deren Größe und Lokalisation ab. Als OP-Verfahren kommen atypische Leberresektionen (nur des tumortragenden Areals), die Lebersegmentresektion (ein Segment oder mehrere anatomisch definierte Segmente) bis hin zur Entfernung einer Leberhälfte sog. Hemihepatektomie in Betracht. Je nach Art der Erkrankung werden auch Lymphknoten im Durchblutungsstrang der Leber mitentfernt.
Welches Verfahren zur Anwendung kommt, wird im Falle von bösartigen Erkrankungen im Rahmen der Tumorkonferenz interdisziplinär (d. h. mit Chirurg*innen, Gastroenterolog*innen, Onkolog*innen, Radiolog*innen, Strahlentherapeut*innen und Patholog*innen) für jede*n Patient*in individuell besprochen.
Welche Komplikationen können auftreten?
Neben den allgemeinen Komplikationen wie z.B. Wundinfektionen, Lungen- oder Blasenentzündung etc. gibt es auch operationsspezifische Risiken.
Aufgrund der guten Blutversorgung der Leber besteht das Risiko von Blutungen bei oder Nachblutungen nach der Operation. Aus der Schnittfläche an der Leber kann zudem eine Leckage für Galleflüssigkeit auftreten. Um diese Risiken zu minimieren stehen unterschiedliche Versiegelungstechniken zur Verfügung.
Wie verläuft die postoperative Behandlung?
Bei größeren Eingriffen erfolgt unmittelbar postoperativ eine Überwachung auf der Intensivstation. Je nach Allgemeinzustand sowie unter Berücksichtigung der Kreislauf- und Atmungsfunktion erfolgt dann im Verlauf die Verlegung auf die Normalstation.
Die eingebrachten Wunddrainagen werden nach etwa dre bis fünf Tagen entfernt. Der Kostaufbau wird frühzeitig begonnen und der*die Patient*in soll sich möglichst früh auch aus dem Bett mobilisieren. Nach sieben bis zehn Tagen kann mit einer Entlassung bei unkompliziertem Verlauf gerechnet werden.
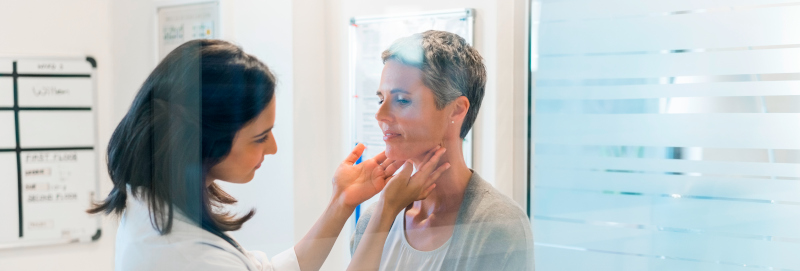
Grundlagen
Die Schilddrüse produziert ein Hormon, das eine wichtige Funktion in der Regulation der Stoffwechselaktivität des Körpers hat. Schilddrüsenerkrankungen sind sehr häufig; jeder sechste Mensch in Deutschland hat einen krankhaften Befund der Schilddrüse. In den häufigsten Fällen ist die Schilddrüse vergrößert (Struma) und es finden sich Knoten in der Schilddrüse (Knotenstruma). Hierbei ist die Hormonproduktion der Schilddrüse jedoch meist nicht gestört. Ursächlich ist meist ein Jodmangel. Schilddrüsenvergrößerungen treten zudem familiär gehäuft auf. Jährlich werden in Deutschland etwa 100.000 Operationen an der Schilddrüse vorgenommen.
Welche Beschwerden treten auf?
Bei einer Vergrößerung der Schilddrüse kommt es zu Beschwerden am Hals: Die häufigsten sind Schluckstörungen, Kloßgefühl im Hals, Asymmetrie des Halses und bei sehr großen Schilddrüsen Luftnot und/oder Heiserkeit.
Bei einer Überfunktion der Schilddrüse kommt es zu einer erhöhten Herzfrequenz und Herzrasen, zu vermehrtem Schwitzen, zum Gewichtsverlust, zum Haarausfall und zu innerer Unruhe/Nervosität.
Welche Untersuchungen sind erforderlich?
Wenn ihre Vorgeschichte und die klinische Untersuchung den Verdacht auf eine Schilddrüsenerkrankung nahelegen, sollten folgende Untersuchungen erfolgen:
- Die Bestimmung der Schilddrüsenhormone im Blut
- Eine Ultraschalluntersuchung der Schilddrüse
- Bei einigen Erkrankungen muss zusätzlich eine Schilddrüsenszintigraphie in einer nuklearmedizinischen Praxis durchgeführt werden
Mit diesen Untersuchungen kann der überwiegende Teil der Schilddrüsenerkrankungen hinreichend abgeklärt werden. Im Rahmen der Ultraschalluntersuchung bekommt der Arzt bzw. die Ärztin durch das unterschiedliche Erscheinungsbild der Knoten Hinweise auf deren Beschaffenheit und kann somit harmlose von verdächtigen Knoten unterscheiden.
Falls verdächtige Knoten festgestellt werden, kann eine ultraschallgesteuerte Feinnadelpunktion zur Entnahme von Schilddrüsengewebe erfolgen. Diese Untersuchung wird durch einen in dieser Technik spezialisierten Arzt bzw. Ärztin, meist einen Nuklearmediziner oder Endokrinologen, durchgeführt.
Wann sollte ein Schilddrüsenknoten operiert werden?
Die Indikation zur operativen Therapie von Schilddrüsenerkrankungen wird immer gemeinsam mit dem behandelnden Hausarzt bzw. der Hausärztin und dem*der Nuklearmediziner*in/Endokrinolog*in gestellt.
Die Indikationen sind:
- Lokale Probleme bei der Knotenstruma (siehe oben)
- Eine deutlich vergrößerte Schilddrüse auch ohne lokale Beschwerden
- Eine Überfunktion der Schilddrüse bei Versagen der konservativen (medikamentösen) Therapie (siehe unten)
- Vorliegen von verdächtigen Knoten, die eine Krebsvorstufe darstellen
- Der Verdacht auf oder der Nachweis einer bösartigen Schilddrüsenerkrankung (Schilddrüsenkrebs).
Die Operationsstrategie unterscheidet sich bei den unterschiedlichen Erkrankungen wie folgt:
Schilddrüsenknoten
Hierbei müssen alle Knoten in der jeweiligen Schilddrüsenhälfte entfernt werden. In den meisten Fällen wird die betroffene Schilddrüsenseite komplett entfernt. Liegen verdächtige Knoten in beiden Schilddrüsenlappen vor, muss meist die ganze Schilddrüse entfernt werden. Manchmal wird ein kleiner Rest gesunden Gewebes belassen.
Morbus Basedow
Bei dieser Erkrankung sind sämtliche Zellen der Schilddrüse gleichmäßig erkrankt. Daher ist bei dieser Erkrankung die vollständige Entfernung der Schilddrüse erforderlich.
Bösartige Erkrankung der Schilddrüse
Neben der Entfernung der gesamten Schilddrüse sollten hier zusätzlich die umgebenden Lymphknoten vollständig entfernt werden.
Nervenschonung bei der Operation
Bei der Operation müssen die beiden Stimmbandnerven (Nervus laryngeus recurrens), die unmittelbar hinter der Schilddrüse liegen, in den Kehlkopf ziehen und die für die Stimmbildung verantwortlich sind, besonders geschont werden. Wird der Stimmbandnerv bei der Operation verletzt, kann das schwerwiegende Folgen (vorübergehende oder bleibende Heiserkeit bis zur Notwendigkeit eines Lüftröhrenschnitts) nach sich ziehen. Entscheidend für die Schonung des Nervens ist die frühe Darstellung bei der Operation. Hierbei wird in unserer Klinik bei jeder Operation das sogenannte Neuromonitoring eingesetzt. Dieses hilft dem Chirurgen, die Nerven zu lokalisieren und zu identifizieren. Zudem wird die Funktionstüchtigkeit des Nervens überprüft, um möglichst nervenschonend und funktionserhaltend vorzugehen.
Wie funktioniert Neuromonitoring?
Es wird nach dem Prinzip „Stimulation und Reizantwort“ verfahren. Über eine feine Sonde wird vom Operateur ein minimaler Stromstoß abgegeben. Handelt es sich bei der gereizten Struktur um den Stimmbandnerv, leitet dieser den Impuls an den Kehlkopfmuskel weiter und das Stimmband bewegt sich. Diese Stimmbandbewegung wird über den Beatmungsschlauch im Kehlkopf gemessen und durch ein optisches Signal am Monitor des Messgeräts und durch einen Ton angezeigt. So kann sich der Operateur von der Lage und Funktion des Nervens überzeugen und die Operationstaktik an die anatomischen und funktionellen Gegebenheiten anpassen.
Besonders hilfreich ist das Neuromonitoring bei erschwerten Operationsbedingungen. Dies trifft z.B. für große Schilddrüsen zu, bei einer Krebsoperation oder bei Wiederholungseingriffen. Hierbei ist der Nerv besonders gefährdet, verletzt zu werden. In solchen Fällen benutzen wir in unserer Klinik das sogenannte permanente Neuromonitoring. Hierbei wird der Vagusnerv mit einer Stimulationselektrode verbunden und es werden permanent in jeder Sekunde während der gesamten Operation kleine Stromstöße abgegeben. Der Operateur muss zur Kontrolle nicht die Präparation unterbrechen, sondern bekommt andauernd über ein akustisches Signal eine Rückmeldung über die regelrechte Nervenfunktion. Das ermöglicht dem Chirurgen sofort zu erkennen, wenn sich der Nerv in Gefahr befindet, und zu handeln, bevor eine Nervenirritation zu einer Schädigung führt.
Alternative/ergänzende Behandlung
Kleine Knotenstrumen, die keine Beschwerden machen und in der Ultraschalluntersuchung nicht verdächtig erscheinen, können durch regelmäßige Ultraschall- und Laborkontrollen verlaufsbeobachtet werden.
Sollte sich in einer Knotenstruma ein stoffwechselüberaktiver Knoten finden und sonst keine Operationsindikation bestehen, so kann dieser überaktive Knoten sehr gut mit der sogenannten Radio-Jodtherapie behandelt werden. Bei dieser Therapie wird dem Körper radioaktiv markiertes Jod injiziert. Dies reichert sich dann sehr spezifisch im Schilddrüsengewebe an und zerstört diesen stoffwechselaktiven Knoten.
Der Morbus Basedow ist eine Autoimmunerkrankung, die zunächst immer mit Medikamenten behandelt wird. In etwa 50% der Fälle tritt darunter eine Ausheilung ein. Nur bei Patient*innen, die nach 18-monatiger medikamentöser Therapie einen Rückfall ihrer Schilddrüsenüberfunktion haben, muss die Schilddrüse darüber hinaus behandelt werden. Hier kommen zwei Alternativen in Betracht: bei großer Schilddrüse und bei Augenbeteiligung sollte eine Schilddrüsenoperation erfolgen. Zudem kann ein Morbus Basedow auch sehr gut mittels Radio-Jodtherapie behandelt werden.
Bei einem Teil der bösartigen Schilddrüsenerkrankungen ist nach der Operation eine zusätzliche Radio-Jodtherapie notwendig. Diese erfolgt in der Regel 6 Wochen nach der Operation. Nach dieser kombinierten Therapie des Schilddrüsenkrebses ist die Prognose der Patient*innen mit Schilddrüsenkrebs hervorragend. Fast alle Menschen können dauerhaft geheilt werden.
Organisatorischer Ablauf einer Schilddrüsenoperation
Wenn Sie sich über eine Schilddrüsenoperation in unserer Klinik informieren möchten, nehmen Sie telefonisch mit dem Sekretariat Kontakt auf (Telefon 0 57 31 / 77 14 04) oder schreiben Sie eine E-Mail:
allgemeinchirurgie-oeynhausen(at)muehlenkreiskliniken.de
Sie erhalten dann umgehend einen ersten Beratungstermin in der Sprechstunde.
Folgende Unterlagen sollten sie zu ihrem Termin mitbringen:
- Eine Überweisung oder eine Einweisung zur stationären Behandlung von ihrem Hausarzt bzw. ihrer Hausärztin
- Ergebnisse bereits durchgeführter Untersuchungen (falls vorhanden)
- Den Untersuchungsbefund eines HNO-Arztes bze. HNO-Ärztin, der die Funktion der Stimmbänder dokumentiert
- Eine Auflistung der von Ihnen eingenommenen Medikamente
In der Sprechstunde werden die Befunde gewertet und mit Ihnen ein individuelles Vorgehen besprochen. Sollte eine Operation empfohlen werden, wird ein entsprechender Termin vereinbart und die Operation im Rahmen eines zusätzlichen ambulanten Treffens vorbereitet. Dieser Termin findet an einem Vormittag wenige Tage vor der Operation statt und dauert ca. 2 Stunden. Hierbei wird Ihnen erneut Blut abgenommen, zudem ggf. ein EKG geschrieben. Außerdem finden die abschließenden Aufklärungsgespräche mit dem Chirurgen und dem Anästhesisten statt.
Die Operation erfolgt am Aufnahmetag und in Vollnarkose. Der*die Patient*in wird vom Narkosearzt bzw. der Narkoseärztin mit einem speziellen Beatmungsschlauch versorgt, der durch Elektroden eine Überwachung der Stimmbänder mit dem Neuromonitoring ermöglicht. Wenn der Patient eingeschlafen ist, erfolgt die Polsterung und Lagerung. Diese ermöglicht einerseits eine gute, möglichst Wirbelsäulenschonende Positionierung des*der Patient*in, andererseits wird durch ein leichtes Überstrecken von Kopf und Hals eine optimale Lagerung für den*die Operateur*in erreicht.
Nach der Operation
Nach einer Operation der Schilddrüse treten kurzfristig Wundschmerzen auf, die wir prophylaktisch behandeln. Sie können am Abend der Operation wieder trinken und essen. Wir verwenden Hautfäden, die sich auflösen, somit muss nach kein Fadenmaterial am Hals entfernt werden. Am zweiten Tag wird das Wundpflaster entfernt und Sie können wieder duschen. Vor der Entlassung werden Sie nochmals von einem HNO-Arzt oder -Ärztin untersucht, der die Funktionstüchtigkeit der Stimmbänder überprüft. Nach Abklingen der Schmerzen im Wundbereich können Sie sich wieder uneingeschränkt belasten. Die Einschränkung dauert in der Regel eine Woche bis zehn Tage. Nach dieser Zeit sind Sie auch wieder arbeitsfähig.
Eine ausreichende Menge von Schilddrüsenhormonen ist für den menschlichen Organismus wichtig. Bei der ganz überwiegenden Anzahl der von uns durchgeführten Schilddrüsenoperationen verbleibt so wenig Schilddrüsengewebe im Körper, dass lebenslang Schilddrüsenhormon ersetzt werden muss. Einmal am Tag müssen Sie dann eine Tablette einnehmen. Vier bis sechs Wochen nach der Operation wird durch den Hausarzt bzw. der Hausärztin die Stoffwechsellage der Schilddrüse durch eine Blutentnahme überprüft. Dann muss gegebenenfalls die Dosis des Schilddrüsenhormons angepasst werden. Eine darüber hinaus gehende regelmäßige Kontrolle der Schilddrüsenhormone sollte einmal im Jahr erfolgen.
Unter der Voraussetzung, dass der Hormonspiegel richtig eingestellt ist, haben Sie mit keiner Einschränkung nach der Entfernung der Schilddrüse zu rechnen und Sie können genauso weiterleben wie vor der Operation.