Herzlich willkommen in der Universitätsklinik für Neurologie und Neurogeriatrie
Die Universitätsklinik für Neurologie und Neurogeriatrie am Johannes Wesling Klinikum Minden betreut über 3.500 Patient*innen jährlich auf zwei Allgemeinstationen, einer Neurologischen Intensivstation, einer überregionalen Schlaganfallstation (Stroke Unit) und auf zwei geriatrischen Stationen.
Die Versorgung ambulanter neurologischer Patient*innen erfolgt in verschiedenen Ambulanzen sowie im Konsiliar- und Notfalldienst. Das ärztliche und pflegerische Team wird von speziell auf die Bedürfnisse neurologischer Patient*innen geschulten Physiotherapeut*innen, Logopäd*innen, Ergotherapeut*innen, Diätassistent*innen, Sozialarbeiter*innen und einem Neuropsycholog*innen unterstützt. Unter bestimmten Umständen kann eine neurologische Frührehabilitation in der Neurologischen Klinik durchgeführt werden.
Ältere Patient*innen mit neurologischen Erkrankungen werden auf 35 Betten in der Neurogeriatrie behandelt. Spezielle (neuro-)geriatrische Komplexbehandlungen über ein bis drei Wochen beinhalten neben spezialisierten geriatrischen Pflegeleistungen und ein umfangreiches Rehabilitationsprogramm. Das neurogeriatrische Team kann auf sechs Fachärzten und Fachärztinnen für Neurologie mit der Zusatzbezeichnung Geriatrie, zwei Neuropsycholog*innen sowie ein kompetentes Team von spezialisierten Kotherapeut*innen zurückgreifen. Die interdisziplinäre Zusammenarbeit mit der Universitätsklinik für Geriatrie (Direktor Professor Dr. Lakomek) aber auch allen anderen Kliniken und Instituten des JWK ermöglicht dabei die fachübergreifende Betreuung unserer Patientinnen und Patienten.
Im Akutbereich werden alle Erkrankungen des zentralen und peripheren Nervensystems und der Muskulatur mit besonderem Schwerpunkt im Bereich der Neurologischen Intensivmedizin und Schlaganfallbehandlung nach neuesten wissenschaftlichen Erkenntnissen diagnostiziert und behandelt. Die Universitätsklinik für Neurologie und Neurogeriatrie behandelt dafür auf sechs eigenständigen neurointensivmedizinischen Betten mit voller Beatmungskapazität mit einem Ärzte-Team, das auf gesamthaft acht Fachärztinnen und Fachärzte für Neurologie mit der Schwerpunktbezeichnung Intensivmedizin oder spezielle neurologische Intensivmedizin zurückgreifen kann.
Schlaganfallpatient*innen werden auf einer der ersten drei Stroke Units Deutschlands (etabliert 1996) sowie der ersten deutschen, durch die Europäische Stroke Organization als Stroke Center zertifizierten, überregionalen Stroke Unit nach den aktuellsten Standards versorgt. Für die neuesten interventionellen Behandlungstechniken (zum Beispiel Thrombektomie) kooperiert die Universitätsklinik für Neurologie und Neurogeriatrie mit umliegenden Kliniken über die Kreis- und Landesgrenzen hinaus. Durch die interdisziplinäre Behandlung zusammen mit der Universitätsklinik für Neurochirurgie und dem Institut für (Neuro-)radiologie ist hier eine flächendeckende Versorgung rund um die Uhr gesichert (24 Stunden am Tag, 7 Tage die Woche, 365 Tage im Jahr).
Auf diesen Seiten möchten wir Ihnen einen Überblick über Erkrankungen und deren Behandlungsmethoden, wie wir sie in der Klinik für Neurochirurgie anwenden, geben. So gehören zum weiteren Leistungsspektrum die Diagnose und Therapie von Gehirn- bzw. Rückenmarkserkrankungen (zum Beispiel Schlaganfälle, epileptische Anfälle, Migräne, Multiple Sklerose und andere entzündliche Erkrankungen, gut- oder bösartigen Tumore, Bewegungsstörungen wie Morbus Parkinson) sowie Erkrankungen des peripheren Nervensystems (zum Beispiel Guillain-Barré-Syndrom) und der Muskeln.
Der Schlaganfall – Fragen und Antworten
Ein Schlaganfall wird ausgelöst, wenn ein Teil des Gehirns nicht mehr ausreichend durchblutet wird. Betroffene haben plötzlich auftretende starke Kopfschmerzen, Lähmungen oder Sprachstörungen. Häufig ist die Ursache ein Blutgerinnsel, welches ein Gefäß im Gehirn verstopft. Eine Übersicht häufig gestellter Fragen über einen Schlaganfall finden Sie unter folgendem Link:
Der Schlaganfall – Fragen und Antworten
Multiple Sklerose
In unserer Neurologischen Klinik werden pro Jahr etwa 200 Patientinnen und Patienten mit Multipler Sklerose stationär untersucht und behandelt. Außerdem finden ambulante Behandlungen in der Privatsprechstunde von Prof. Schellinger und nach Überweisung durch einen Neurologen oder Nervenarzt in der MS-Ambulanz (Terminvergabe unter 0571 790-53501) statt. Durch die enge Zusammenarbeit mit den führenden Forschungszentren ist das diagnostische und therapeutische Vorgehen stets auf dem aktuellen Niveau.
Was ist Multiple Sklerose?
Die Multiple Sklerose (MS) ist eine entzündliche Erkrankung des Nervensystems, die ganz unterschiedlich verlaufen kann und meist im frühen Erwachsenenalter beginnt.
Das Gehirn stellt eine Art Schaltzentrale dar, in der Signale über das Rückenmark zum Körper gesendet oder von dort empfangen werden; diese werden von verschiedenen Nervenfasern geleitet, die ähnlich wie elektrische Kabel von einer Schutz- bzw. Isolierschicht, dem Myelin, umgeben sind. Bei MS entstehen durch eine Fehlfunktion des Immunsystems Entzündungsherde, bei denen sich die Entzündung gegen das Myelin richtet. Dadurch können die Botschaften nicht so wirkungsvoll übertragen werden: je nach Lage des Entzündungsherdes kann es zu verschiedenen Symptomen, wie z.B. Sehstörungen, Taubheitsgefühlen, Lähmungen, Gang- oder Blasenstörungen kommen.
Das akute Auftreten von einem oder mehreren Entzündungsherden mit entsprechenden körperlichen Störungen und Ausfällen nennt man Schub. Ein Schub entwickelt sich innerhalb von Stunden oder Tagen und klingt nach einiger Zeit wieder ab. Im Verlauf kann das entzündete Nervengewebe vernarben (sklerosieren). Seltener entwickelt sich eine MS ohne die genannten Schübe - die Krankheit verläuft dann schleichend zunehmend ("chronisch progredient").
Wie wird die Diagnose MS gestellt?
Das Erscheinungsbild der MS ist sehr vielgestaltig; die meisten Anfangsbeschwerden der MS können auch durch andere Krankheiten verursacht werden. Es ist in den letzten Jahren leichter geworden, eine MS festzustellen.
Nach der sorgfältigen Erhebung der Krankheitsgeschichte schließt sich eine gründliche neurologische Untersuchung durch den Arzt an. Die frischen oder älteren Entzündungsherde können durch eine Kernspintomographie, die nicht mit einer Strahlenbelastung verbunden ist, dargestellt werden. Um den für MS typischen Entzündungsprozess nachzuweisen - und andere Ursachen der Symptome auszuschließen, wird eine Untersuchung des Liquors, des sogenannten "Nervenwassers" durchgeführt.
Meistens schließen sich noch weitere Untersuchungen wie verschiedene Labortests sowie die Untersuchung der Sehnerven (VEP - "Schachbrettmusteruntersuchung") an. Die Diagnose "Multiple Sklerose" kann nur gestellt werden, wenn nachgewiesen ist, dass die Entzündung zu verschiedenen Zeiten und an verschiedenen Orten des Nervensystems aktiv ist. Dies ist z. B. der Fall, wenn 2 Schübe aufgetreten sind, oder wenn in der Kernspintomographie mehrere unterschiedlich alte Herde gefunden werden. Manchmal ist nach dem ersten Ereignis noch keine sichere Diagnosestellung möglich.
Wenn wir die Diagnose stellen, erfolgt eine individuelle Risikoabschätzung für den weiteren Krankheitsverlauf und ein ausführliches Aufklärungsgespräch, auch über die notwendigen Therapien.
Wie ist der Krankheitsverlauf bei MS?
Der Verlauf einer MS kann von Patient zu Patient sehr unterschiedlich sein. Deshalb ist es anfangs oft nicht möglich, eine sichere Voraussage zu treffen. Die Angst, bald einen Rollstuhl zu brauchen ist in den allermeisten Fällen unbegründet. Durch die Fortschritte, die in der Behandlung der MS in den letzten Jahrzehnten gemacht wurden, hat sich die Prognose der MS gebessert, Ziel ist jetzt ein Zustand, in dem keine Aktivität der Erkrankung nachweisbar ist.
Bei der Behandlung der MS gibt es drei Aspekte:
Bei einem Schub wird dieser zunächst mit Kortison (drei bis fünf Tage Methylprednisolon, ggf. Wiederholung mit erhöhter Dosis) behandelt.
Bei schlechtem Ansprechen und schwerwiegenden Symptomen kann innerhalb von vier bis sechs Wochen eine Plasmapherese nötig sein.
Um die zugrundeliegende Entzündungsaktivität zu beeinflussen, gibt es aktuell 14 zugelassene Präparate (weitere in der Zulassung/Erprobung). Diese unterscheiden sich in Wirksamkeit, Nebenwirkungen und Darreichungsform, so dass die Auswahl des richtigen Medikamentes von vielen Faktoren abhängig ist und mit dem Patienten individuell besprochen werden muss.
Mittlerweile gibt es zunehmend auch Behandlungsoptionen für die chronisch progredienten Verlaufsformen der MS.
Als dritter Faktor ist eine symptomatische Therapie eventuell bleibender Symptome mittels Physiotherapie, Ergotherapie oder Logopädie zu nennen.
Dystonie
Dystonien sind Erkrankungen des Nervensystems, bei denen es zu unwillkürlichen und anhaltenden Verkrampfungen aller oder bestimmter Muskeln kommt, so dass Bewegungen unwillkürlich ausgeführt oder andere, gewollte Bewegungen gehemmt werden.
Teilweise sind diese Verkrampfungen von Schmerzen begleitet. Diese Verkrampfungen gehen vom zentralen Nervensystem aus und können ganz verschiedene Ursachen haben. Wenn sich einzelne Muskelgruppen verkrampfen, spricht man von fokalen, d.h. herdförmigen Dystonien. Dies sind z. B. die Schiefhals- Erkrankungen (Retro-, Antero-, Latero-, oder Tortikollis), die Gesichtsdystonien (Blepharospasmus, Meige-Syndrom) aber auch Hand- und Fußdystonien, wie z. B der Schreibkrampf.
Mit dem sehr stark verdünnten und darum ungefährlichen Giftstoff des Bakteriums Clostridium botulinum, dem sog. Botulinumtoxin, können einzelne Muskeln vorübergehend, d.h. für einige Monate, ganz oder teilweise gelähmt werden. Eine Behandlung mancher herdförmiger Dystonien ist so durch Spritzen von Botulinumtoxin in den überaktiven Muskel möglich. Dies kann auch bei anderen Krankheiten mit überaktiven Muskeln, wie z. B. Spastik, hilfreich sein. Bei gutem Erfolg muss die Behandlung alle drei bis vier Monate wiederholt werden.
In der Dystonieambulanz der Neurologischen Klinik Minden werden etwa 120 Patient*innren regelmäßig mit Botulinumtoxin-Injektionen behandelt. Die Anmeldung kann durch Hausärzte oder niedergelassene Fachärzte erfolgen.
Tumore des Nervensystems
In der Neurologischen Klinik des Johannes Wesling Klinikums werden pro Jahr etwa 100 Patient*innen mit Tumoren stationär/ambulant untersucht und behandelt. Durch die enge Zusammenarbeit mit führenden Forschungszentren ist das diagnostische und therapeutische Vorgehen stets auf aktualisiertem Niveau.
Der Verdacht, die Diagnose und die Therapie einer Tumorerkrankung stellen allesamt eine große Belastung für die Betroffenen und ihre Angehörigen dar. Gerade den damit in Zusammenhang stehenden psychologischen Belastungen versuchen wir Sorge zu tragen! Durch unsere diagnostischen Möglichkeiten können wir rasch eine weiterführende Aussage zum Krankheitsbild machen. Häufige Tumoren in unserer Klinik diagnostizierte und behandelte Tumore sind Glioblastome, Astrozytome, Oligodendrogliome, Lymphome und Meningeome.
Wenn wir die Diagnose einer Tumorerkrankung stellen, erfolgt eine individuelle Abschätzung bzgl. des Krankheitsverlaufes und ein ausführliches Aufklärungsgespräch über die weiteren diagnostischen Notwendigkeiten und/oder therapeutischen Möglichkeiten. Dabei wird grob zwischen Therapien, die auf den Krankheitsprozess selber abzielen (Operation, Bestrahlung, Chemotherapie) oder helfen die mit der Krankheit einhergehenden Beschwerden zu lindern (sog. symptomatische Therapie – z. B. Krankengymnastik), unterschieden.
Im Rahmen eines interdisziplinären Tumorboards arbeiten wir eng mit der Neurochirurgischen Klinik, der Gemeinschaftspraxis für Strahlentherapie, der Klinik für Hämatologie und internistische Onkologie sowie niedergelassenen Ärzten zusammen. Die Teilnahme an multizentrischen Therapiestudien ist selbstverständlich.
www.hirntumor.net
www.neuroonkologie.de
Neurogeriatrie
Seit April 2008 betreut die Neurologische Klinik diesen Bereich zusammen mit der Universitätsklinik für Geriatrie, die ein umfangreiches Rehabilitationsprogramm für ältere Patienten anbietet.
Auf der Station A2g werden ältere Patienten nach verschiedenen Erkrankungen medizinisch, physiotherapeutisch, ergotherapeutisch, logopädisch und pflegerisch behandelt, um eine Rückkehr in die gewohnte häusliche Lebenssituation zu ermöglichen.
Station A2g: Telefon: 05 71 / 7 90-13 00
Zwischen 10.00 und 12.30 Uhr, von Montag bis Freitag, können Sie unter der
Telefonnummer 05 71 / 7 90 - 5 35 50 folgende Spezial-Ambulanzen erreichen:
- Botox-Ambulanz und IVIG
- Ultraschallambulanz oder FEES
- EMG-Ambulanz (für Messungen der Nervenleitgeschwindigkeiten, Muskeln, Karpaltunnelsyndrome) oder Arbeitsunfälle
- MS-Ambulanz, Hochschulambulanz und Privatambulanz
- Hirntumorsprechstunde, Lumbalpunktionen
Geplante stationäre Behandlungen in der Neurologie und Neurogeriatrie
Die Grundvoraussetzung für eine stationäre Behandlung ist die entsprechende Verordnung eines niedergelassenen Arztes.
Um den richtigen Ablauf festlegen zu können, benötigen wir zudem Vorbefunde und einen aktuellen Medikamentenplan. Sollte bei Ihnen jemals eine Besiedlung mit einem multiresistenten Erreger bekannt geworden sein, benötigen wir diese Information.
Bitte schicken Sie alle diese Unterlagen (im Zweifel bitte alles schicken, was Sie haben)
- per E-Mail an: planung.neuro[at]muehlenkreiskliniken[dot]de oder
- per Fax an 05 71 / 7 90-2 95 35 50 oder
- per Brief an die Universitätsklinik für Neurologie und Neurogeriatrie, Planung, Hans-Nolte-Str. 1, 32429 Minden
Wir melden uns nach Eingang der Unterlagen zurück, in der Regel innerhalb von 14 Tagen.
Manchmal reicht es schon, sich einmal auszusprechen und Gedanken über die veränderte Lebenssituation auszutauschen und eine Adresse zu haben, bei der man Rückenstärkung bekommt, wenn man sie am nötigsten braucht. Hierfür ist das Team des Schlaganfallbüros Ihr Ansprechpartner.
Wie beraten wir?
Telefonisch und schriftlich. Nach telefonischer Terminvereinbarung auf Wunsch auch zuhause.
Wen beraten wir?
Schlaganfallbetroffene und ihre Angehörigen, interessierte Bürgerinnen und Bürger.
Unsere Aufgaben und Ziele
Aufklärung über Risiken sowie vorbeugende Maßnahmen. Ansprechpartner für Betroffene und Angehörige.
Ihre Ansprechpartnerin
Yvonne Mahr, Telefon: 0 15 73 / 9 12 45 02
Träger des Schlaganfallbüros
Förderverein Schlaganfall Neurologische Klinik Minden e. V.
Sparkasse Minden-Lübbecke
IBAN: DE71490501010041003591, BIC: WELADED1MIN
Alle Leistungen sind kostenlos.
Wir sind jedoch auf finanzielle Unterstützung angewiesen. Der Förderverein Neurologische Klinik Minden e.V. freut sich über jede Spende. Alle Zuwendungen sind steuerabzugsfähig.
Selbsthilfegruppen
Als Betroffene und als pflegende Angehörige sind Sie herzlich eingeladen, jederzeit Kontakt zur Gruppe aufzunehmen und an den Gruppenangeboten teilzunehmen. Ein Schlaganfall ist für die Betroffenen, aber auch für die Familienangehörigen ein einschneidendes Ereignis, das viele Veränderungen mit sich bringt. Isolation und Einsamkeit sind für die Betroffenen und die pflegenden Angehörigen leider allzu häufig die Folge. Für die pflegenden Angehörigen kommen nicht selten Hilflosigkeit und Überforderung hinzu. Berichte von Menschen aus Selbsthilfegruppen zeigen immer wieder, dass die Gemeinschaft in der Gruppe Gleichbetroffener den Einzelnen über viele Hürden hinweggeholfen hat. Gerade in dieser Situation ist der Kontakt zu anderen Menschen besonders wichtig. Oft ist es erstaunlich, wieweit sich auch lange bestehende Ausfälle mit Geduld und Ausdauer noch verbessern lassen.
Minden
Jeden Dienstag von 15 – 16.30 Uhr im Begegnungszentrum Bärenkämpen, Sieben Bauern 20A, 32425 Minden
Ansprechpartnerin: Gerda Dallmann-Bulthuis, Telefon: 05 71 / 3 44 46
Aphasikergruppe Minden
Jeden 2. Donnerstag von 17 - 19 Uhr im Gemeindezentrum "Die Arche", Dankerser Strasse 64, 32423 Minden
Ansprechpartner: Frank Tiemann, Telefon: 05 71 / 31 286
Kneipp-Verein Minden
Rehasport
Ansprechpartner: Frank Kühne, Telefon: 01 76 / 43 41 26 73
Schlaganfall-Café
Schlaganfall! Mit einem Schlag ist ALLES anders...
...Beziehungen, Beruf, Bewegung, Stimmung, Appetit und, und, und...
Wir möchten Ihnen hier einen Raum und die Gelegenheit geben zum Sprechen, Lachen, Weinen, Helfen oder Energie finden. Und vor allen Dingen können / sollen Sie erfahren: Anderen geht es genau so wie mir! Jede/Jeder ist willkommen, „jung oder alt“, Betroffene oder Angehörige, Freunde...
Unsere Räumlichkeiten sind ebenerdig, Parkplatz vor der Tür, Kaffee und Kuchen schon da (gegen einen kleinen Obulus) und wir freuen uns, Sie/dich begrüßen und
kennenlernen zu dürfen!
An jedem 2. Mittwoch im Monat von 16 – 18 Uhr
im Dorfgemeinschaftshaus „Alte Schmiede“ in Petershagen/Gorspen-Vahlsen, Haferkamp 2 (gegenüber Gasthaus Lange-Loh)
Ihre Ansprechpartnerin bei allen Fragen
Frau Krueger-Young
Telefon: 0 15 73 / 9 12 45 02
Normalstation
Der Neurologischen Klinik stehen 40 Betten auf den Normalstationen C16 und C17 zur Verfügung. Dazu kommen Betten auf der geriatrischen Station A2g. Auf diesen Stationen werden alle Patienten behandelt, die nicht der Überwachung auf der Schlaganfallstation oder der Neurologischen Intensivstation bedürfen. Auf der geriatrischen Station erfolgt eine rehabilitative geriatrische Komplexbehandlung mit dem Ziel der Wiedereingliederung älterer Patienten in das häusliche Umfeld.
Station C17, Telefon: 0571 / 7 90 11 70
Station C16, Telefon: 0571 / 7 90 11 60
Station A2g, Telefon: 0571 / 7 90 13 00
Intensivstation
Auf der Neurologischen Intensivstation werden Patienten mit lebensbedrohlichen neurologischen Erkrankungen oder schwerwiegenden Krankheitskomplikationen überwacht und behandelt. Häufige Krankheitsbilder sind: Schwere Hirninfarkte und Hirnblutungen, epileptische Anfälle, Hirnhaut- und Hirnentzündungen (Meningitis und Enzephalitis) schwere Entzündungen der Nervenwurzeln (Guillain-Barré-Syndrom) und Enzephalopathien/Komata unklarer Ursache. Das Ziel der Intensivbehandlung und Intensivpflege ist die Überwindung und Besserung von Störungen lebenswichtiger Körperfunktionen sowie die Verhütung von Komplikationen.
Um diese Ziele zu erreichen, arbeiten speziell geschulte und erfahrene Ärzte, Schwestern und Pfleger, rund um die Uhr im Schichtdienst auf der Station. Das Team ist besonders qualifiziert im Umgang mit neurologisch schwerstkranken Patienten. Auf der Station werden spezielle neurologische Therapieverfahren durchgeführt, häufig auch in enger Zusammenarbeit mit Ärzten aus anderen Fachabteilungen wie zum Beispiel der Neurochirurgie, Kardiologie, Nephrologie oder Anästhesie. Im Bereich der hochspezialisierten Behandlung von Schlaganfallpatienten verfügt die Klinik über eine zertifizierte "Stroke Unit".
Auf der Intensivstation werden Geräte eingesetzt, die lebenswichtige Körperfunktionen wie Atmung und Herztätigkeit ununterbrochen überwachen (Monitore). Zudem kommen Geräte zum Einsatz, die wiederholt oder kontinuierlich die Gehirn- und Rückenmarksfunktionen überwachen (EEG, evozierte Potentiale, Hirndruckmonitoring, Ultraschall). Neurologisch Schwerstkranke benötigen häufig Schichtröntgenaufnahmen (Computer- oder Kernspintomografie). In Einzelfällen werden auch röntgenologische Katheteruntersuchungen der Gehirngefäße durchgeführt (Angiographie). Die damit verbundenen Transporte der Schwerstkranken sind besonders aufwändig, da die Überwachung und Behandlung ohne Unterbrechung während des Transports und der Untersuchung fortgeführt werden müssen. Sie stellen auch ein Risiko für den Kranken dar, so dass sie auf das unbedingt notwendige Maß beschränkt werden.
Wenn Organfunktionen schwerwiegend beeinträchtigt sind oder eine besondere medikamentöse Behandlung erforderlich ist, müssen spezielle Geräte vorübergehend die gestörten Organfunktionen unterstützen, zum Beispiel mit Hilfe eines Beatmungsgerätes.
Darüber hinaus kommen Venenkatheter zum Einsatz, die eine notwendige Zufuhr von Medikamenten, Flüssigkeiten und Nährstoffen gewährleisten. Medikamente, Flüssigkeiten und Nährstoffen werden über Pumpen (Infusomaten, Perfusoren) genauestens dosiert verabreicht. Sobald möglich werden Patienten dann über eine Magensonde ernährt. Mit anderen Kathetern können verschiedene Kreislauffunktionen überwacht werden. Der Urin wird in der Regel über einen Blasenkatheter abgeleitet und die Ausscheidungsmenge genau protokolliert. All diese Katheter und Schläuche stellen auch ein Infektionsrisiko für den Patienten dar, sie müssen sorgsam gelegt werden und gut überwacht werden. Die Kranken werden in der Regel in Spezialbetten gelagert, um die Behandlung zu erleichtern und die Bildung von Druckstellen zu verhüten.
Die Dauer der Intensivbehandlung richtet sich nach der zu Grunde liegenden Erkrankung. Gerade bei neurologischen Erkrankungen kann die Therapie sehr langwierig sein, im Einzelfall mehrere Wochen oder gar Monate andauern.
Obwohl es auf der Intensivstation feste Arbeitsabläufe gibt, können diese durch plötzliche, nicht vorhersehbare Notfälle durcheinander geraten. Hiervon sind auch die vorgesehenen Besuchzeiten nicht ausgenommen. Die plötzlich notwendig gewordene Umstellung von Arbeitsabläufen kann den Eindruck von Unruhe erzeugen und Besuchszeiten verzögern oder unterbrechen.
Ein wichtiges Ziel unserer Krankenbeobachtung und Behandlung ist es, zu vermeiden, dass der Kranke unter Schmerzen, Angst oder Unruhe leidet. Soweit dies möglich ist und zu keiner zusätzlichen Gefährdung führt, wird der Kranke mit entsprechenden Medikamenten behandelt, damit die Zeit auf der Intensivstation möglichst stressfrei verläuft. Hier können auch Angehörige einen wichtigen Beitrag zur Genesung leisten. Durch beruhigende, zuversichtliche Gespräche mit vertrauten Personen können sie zur Stabilisierung, Sicherheit und Orientierung der Kranken beitragen.
Wir versuchen den Angehörigen jederzeit mit einem Gespräch zur Seite zu stehen und Sie über den Krankheitsverlauf zu informieren. In der Regel findet dies mit festen Ansprechpartnern aus dem engsten Familienkreis statt.
Im Johannes Wesling Klinikum ist die Neurologische Intensivstation zusammen mit der Internistischen Intensivmedizin auf der Station I14 untergebracht (Telefon 05 71 / 7 90-10 40); Besuchszeiten täglich 16 bis 19 Uhr.
Stroke Unit
Schlaganfälle entstehen entweder durch eine Mangeldurchblutung, weil ein zum Gehirn führendes Gefäß plötzlich verstopft (Hirninfarkt) oder durch eine Blutung ins Gewebe durch den plötzlichen Riss eines Blutgefäßes (Hirnblutung).
Die Schlaganfallstation (Stroke Unit) der Universitätsklinik für Neurologie und Neurogeriatrie am Klinikum Minden wird seit 1996 betrieben. Sie gehört damit zu den ersten Spezialstationen dieser Art in Deutschland. Jährlich werden über 1000 akute Schlaganfallpatient*innen auf der Stroke Unit behandelt. Obwohl jeder Schlaganfall ein Notfall ist, benötigt nicht jede*r Patient*in zwangsläufig die Überwachung auf einer solchen Spezialstation. Nach umgehender Untersuchung in der Notaufnahme wird je nach Untersuchungsergebnissen und Risikoeinschätzung durch erfahrene Ärzte entschieden, ob die Behandlung auf der Schlaganfallstation, der Neurologischen Intensivstation oder auch der Allgemeinstation erforderlich ist.
Auf der Schlaganfallstation werden Patient*innen mit Schlaganfällen überwacht und behandelt, bei denen eine Verschlechterung droht oder aber die Gefahr eines weiteren Schlaganfalls besteht. Bei diesen Patient*innen kommen moderne, zum Teil auch risikoreiche Therapieverfahren zur Anwendung, die einer besonderen Überwachung bedürfen.
Das Ziel der Behandlung auf der Schlaganfallstation ist die optimale Abklärung, Überwachung und Behandlung von Patient*innen mit einem frischen Schlaganfall sowie die Verhütung von Verschlechterungen und Komplikationen. Um diese Ziele zu erreichen arbeiten speziell geschulte und erfahrene Schwestern, Pfleger, und Ärzte rund um die Uhr im Schichtdienst auf der Station. Das Team ist besonders qualifiziert im Umgang mit Schlaganfallpatient*innen. Ergänzt wird das Team durch Physiotherapeuten, Ergotherapeuten, Logopäden und Sozialarbeiter.
Auf der Stroke Unit werden spezielle Therapieverfahren für Schlaganfallpatient*innen durchgeführt, zum Beispiel die Lysetherapie. Im Rahmen dieser Behandlung wird in den ersten 4,5 Stunden nach Symptombeginn versucht, die verschlossene Ader im Gehirn durch ein Medikament wieder zu eröffnen. Da die Behandlung nicht ungefährlich ist, wird sie nur auf dieser Station durchgeführt.
Darüber hinaus kommen weitere Behandlungen zur Anwendung, die insbesondere auf die Verhütung von Verschlechterungen und anderen Komplikationen ausgerichtet sind.
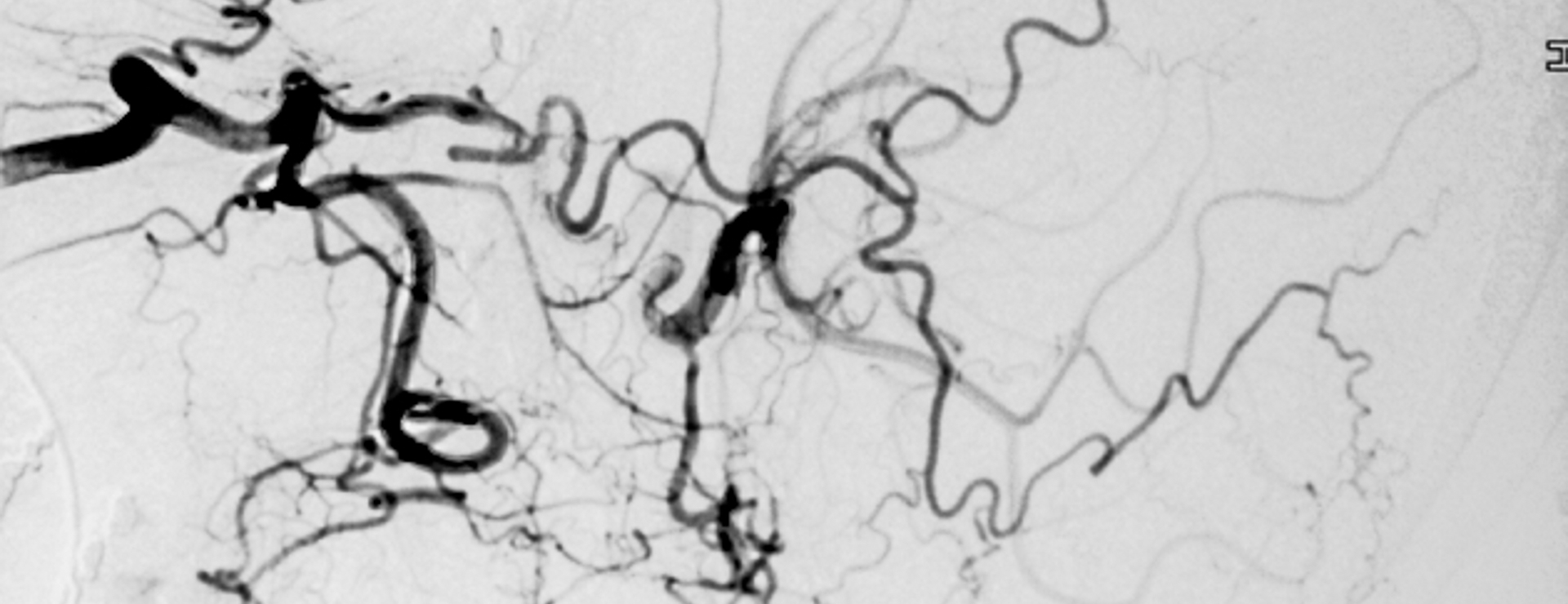
Die Schlaganfalltherapie erfolgt in enger Zusammenarbeit mit Spezialisten anderer Fachabteilungen, insbesondere der Neuroradiologie, der Neurochirurgie und der Kardiologie. In besonderen Fällen kann es erforderlich sein, ein verstopftes Gefäß mittels eines Katheters wiederzueröffnen und aufzudehnen (lokale Lyse, bzw. Angioplastie mit Stenting), oder aber ein gerissenes Gefäß auf dem Boden einer Gefäßaussackung (Aneurysma) mittels Platinspiralen abzudichten (Coiling) oder operativ zu verschließen (Clipping).
Eine hochgradige Einengung (Stenose) der Halsschlagader (Arteria carotis), die zu einem Schlaganfall geführt hat, wird mit einem Katheter aufgedehnt. Um das Gefäß offen zu halten, wird anschließend ein Stent platziert. (Bilder: Radiologische Abteilung des Johannes Wesling Klinikums Minden)
Eine Gefäßaussackung (Aneurysma) ist geplatzt und hat zu einer Gehirnblutung (Subarachnoidalblutung) geführt. Um weitere Blutungen zu vermeiden, wird das Aneurysma geclippt oder wir hier mit Platinspiralen, die mittels eines Katheters in den Aneurysmasack eingebracht werden, verschlossen. (Bilder: Radiologische Abteilung des Johannes Wesling Klinikums Minden)
Im Einzelfall werden auch neue Medikamente, die noch nicht über eine Apotheke erhältlich sind oder sich im Handel befinden, im Rahmen von behördlich zugelassenen und streng überwachten klinischen Prüfungen (Studien) untersucht. Über solche Untersuchungen wird der Betroffene in jedem Fall ausführlich informiert und muss eine schriftliche Zustimmung geben. Solche Untersuchungen/Studien sind immer freiwillig und können jederzeit abgebrochen werden. Nur besonders aussichtsreiche oder hoffnungsvolle Medikamente werden nach ausführlicher Voruntersuchung überhaupt erst zu einer klinischen Prüfung zu gelassen.
Auf der Schlaganfallstation werden Geräte eingesetzt, die lebenswichtige Körperfunktionen wie Atmung und Herz- und Kreislauftätigkeit ununterbrochen überwachen (Monitore). Weiterhin besteht auf der Station jederzeit die Möglichkeit einer umfassenden Ultraschalldiagnostik.
Regelmäßig werden die Patient*innen mit Venenverweilkanülen versorgt, im Einzelfall kommen auch zentrale Venenkatheter zum Einsatz, die eine notwendige Zufuhr von Medikamenten, Flüssigkeiten und Nährstoffen gewährleisten. Medikamente, Flüssigkeiten und selten auch Nährstoffen werden über Pumpen (Infusomaten, Perfusoren) genau dosiert verabreicht.
Häufig leiden Schlaganfallpatient*innen auch an Schluckstörungen und müssen vorübergehend mit einer Ernährungssonde versorgt werden.
Im Johannes Wesling Klinikum ist die Schlaganfallstation integriert in die I15, die neurologisch-internistische Intermediate-Care-Station (Telefon: 05 71 / 7 90 10 50); Besuchszeiten täglich 16 bis 19 Uhr.
Die Universitätsklinik für Neurologie und Neurogeriatrie nimmt seit vielen Jahren an zahlreichen nationalen und internationalen klinischen Studien nach dem Arzneimittel (AMG)- und Medizinproduktegesetz (MPG) teil. Ziel klinischer Studien ist die systematische Verbesserung der Behandlung der Patienten durch das Finden optimaler Behandlungskonzepte, verbesserter Operationstechniken und/oder schneller und detaillierter Diagnostik.
Aktuell werden in unserer Klinik Studien in folgenden Indikationen durchgeführt:
- Schlaganfall
- Multiple Sklerose
- Neuroonkologie (Tumorerkrankungen des Gehirns)
Die Anforderungen an klinische Studien sind komplex und unterliegen strengen gesetzlichen Regelungen und ethischen Vorgaben. Alle beteiligten Prüfärzte, Studienkoordinatoren und Studienassistenten unserer Klinik werden regelmäßig für die Durchführung von klinischen Studien geschult und weitergebildet.
Als zentraler Ansprechpartner für die Patienten steht Ihnen ein zertifizierter Studienkoordinator in unserem Studienbüro für neurologische Studien zur Verfügung.
Kontaktdaten
Johannes-Wesling-Klinikum Minden
Universitätsklinik für Neurologie und Neurogeriatrie
Matthias Kruse /Studienbüro Neurologie
Hans-Nolte-Straße 1
32429 Minden
Tel.: 0571-790-3505
F ax: 0571-790-293505
E-Mail: matthias.kruse[at]muehlenkreiskliniken[dot]de

Prof. Dr.
Peter Schellinger
Direktor

Sabine Alvermann
Chefarztsekretariat
Telefon: 05 71 / 7 90 35 01
Fax: 05 71 / 7 90 29 35 00

Dr.
Joerg Glahn
Ltd. Oberarzt
Facharzt für Neurologie, Intensivmedizin

Dr.
Vera Straeten
Oberärztin
Fachärztin für Neurologie, Geriatrie, Intensivmedizin

Christel Plaßmeier
Oberärztin
Fachärztin für Neurologie, Intensivmedizin;
Fachärztin für Physikalische Therapie
und Rehabilitationsmedizin

Dr.
Silke Marckmann-Boenke
Oberärztin
Fachärztin für Neurologie, Geriatrie,
Intensivmedizin

Simone Jenniges
Oberärztin
Fachärztin für Neurologie, Geriatrie, Intensivmedizin

Dr.
Jörg Philipps
Oberarzt
Facharzt für Neurologie, Geriatrie, Intensivmedizin

Michael Schwarze
Oberarzt
Facharzt für Neurologie, Intensivmedizin

Dr.
Jan Schubert
Geschäftsführender Oberarzt
Facharzt für Neurologie,
Intensivmedizin, Medikamentöse Tumortherapie, Geriatrie

Dr.
Marcel Groen
Oberarzt
Facharzt für Neurologie, Intensivmedizin

Siham Abou Said
Assistenzärztin
Fachärztin für Neurologie

Zoran Arizanov
Assistenzarzt

Alexandra Beier
Assistenzärztin

Katharina Förstel
Assistenzärztin i. psychiatrischen Jahr

Isa Häkkinen
Assistenzärztin

Margarita Hauptmann
Assistenzärztin
Fachärztin für Neurologie

Njomeza Hoxha Maxhuni
Assistenzärztin

Erkida Hysaj
Assistenzärztin

Elena Irimia
Assistenzärztin

Mark Knaup
Assistenzarzt

Tim Niklas Kuczera
Assistenzarzt

Dr.
Georgios Liogkas
Assistenzarzt
Facharzt für Neurologie

Sahar Moghaddamian
Assistenzärztin

Jovana Nikolic
Fachärztin für Neurologie

Dr.
Anne-Sophie Putzer
Assistenzärztin
Fachärztin für Neurologie

Anna-Lena Ramsey
Assistenzärztin

Lamya Sabbagh
Assistenzärztin
Fachärztin für Neurologie, Intensivmedizin

Isida Shkembi
Assistenzärztin

Annika Siegeroth
Assistenzärztin

Lorena Stuckert
Assistenzärztin

Dr. med. univ.
Moritz Thielking
Assistenzarzt

Dorothea Bracht
Psychologin

Dr. rer. nat.
Johannes Corbach
Psychologe