Erkrankungen und Behandlungen
Das Leistungsspektrum der Universitätsklinik für Allgemeine Orthopädie der Auguste-Viktoria-Klinik Bad Oeynhausen umfasst das gesamte Spektrum der operativen und konservativen Behandlungsmaßnahmen bei Erkrankungen der Haltungs- und Bewegungsorgane. Unter der Leitung von Prof. Dr. med. Christian Götze werden ambulante Diagnostik und Behandlung wie auch stationäre Therapieverfahren der orthopädischen Chirurgie und Traumatologie durchgeführt. Als zertifiziertes Endoprothetikzentrum der Maximalversorgung wird darüber hinaus das gesamte Spektrum des künstlichen Gelenkersatzes abgedeckt. Hierbei kommen neueste studienbasierte Therapieverfahren und operative Techniken zum Einsatz.
Die Schwerpunkte der operativenVersorgung umfassen die arthroskopischen bzw. offenen Gelenkoperationen, die gelenkerhaltende Chirurgie, die endoprothetische Primär- und Revisionschirurgie aller großen Gelenke sowie die Versorgung von periprothetischen Frakturen und Infektionen. Fußchirurgische Eingriffe bei Fehlstellungen der Zehen, des Vor- und Rückfuß sind wesentlicher Bestandteil des täglichen Operationsprogramms. Als spezieller Bestandteil der endoprothetischen Versorgung wird die Sprunggelenksprothetik seit Jahren als Standardeingriff in unserem Referenzzentrum durchgeführt.
Rheumaorthopädische Eingriffe an sämtlichen großen und kleinen Gelenken werden in Zusammenarbeit mit den internistischen Rheumatologen behandelt. In der Behandlung wird dabei großer Wert auf den Gelenkerhalt in Kombination mit biologischen Rekonstruktionsverfahren gelegt. Gelenkdestruktionen werden durch den endoprothetischen Ersatz stets unter dem Aspekt der neusten rheumaorthopädischen Entwicklungen behandelt.
Mit 91 operativen und konservativen Betten bildet die Universitätsklinik für Allgemeine Orthopädie einen herausragenden Schwerpunkt in der Patientenversorgung der Mühlenkreiskliniken und ermöglicht in enger Zusammenarbeit mit der integrierten Werkstatt für Technische Orthopädie eine ganzheitliche Versorgung vor Ort. Hilfsmittelversorgungen und rehabilitative Maßnahmen garantieren bereits während des Klinikaufenthaltes eine optimale Versorgung.
Die Ärzte der Auguste-Viktoria-Klinik vereinen Kompetenz mit fundiertem Wissen. Leistungen der Prävention führen sie ebenso zuverlässig und kompetent durch wie komplexe und anspruchsvolle Operationen. Sie sind Spezialisten auf ihrem Gebiet und arbeiten in einem eingespielten Team. Die hohe fachliche Kompetenz gibt ihren Patienten Sicherheit und Zufriedenheit- auch bei sehr komplizierten Eingriffen. Ihre langjährige Erfahrung gewährleistet ausgezeichnete medizinische Qualität und reduziert das Risiko auf ein Minimum. Das erfahrene und freundliche Pflegepersonal sowie spezialisierte Physiotherapeuten unterstützen den Leistungsfortschritt jedes einzelnen Patienten, um einen möglichst kurzen Aufenthalt so angenehm wie möglich zu machen.
Impingement-Syndrom: Operationen/arthroskopische subakriomale Dekompression
Das Impingement-Syndrom (Engpasssyndrom) der Schulter ist eine sehr häufige orthopädische, degenerative Erkrankung des Schultergelenkes, bei der es zu einer Einengung der Rotatorenmanschettensehnen des Oberarmkopfes unter dem Schulterdach kommt. Die Erkrankung tritt ab dem 35. bis 40. Lebensjahr auf und geht mit anfänglichen Belastungsschmerzen v. a. bei Überkopfarbeiten einher. Später bestehen die Schmerzen auch bei leichter Belastung sowie in Ruhe. Die Gründe für das Engpasssyndrom können vielfältig sein. Durch eine eingehende klinische Untersuchung und zusätzliche Röntgen-, Ultraschall- oder ggf. kernspintomographische Untersuchung wird die Diagnose gestellt.
Therapie
Wenn entsprechende konservative Verfahren, insbesondere geziehltes Muskelaufbautraining erfolglos waren, sollte eine Schultergelenkspiegelung mit Erweiterung des Raumes unter der Schulterhöhe (Subakromialraum) durchgeführt werden. Hierzu wird im Rahmen einer Gelenkspiegelung (Arthroskopie) der schmerzhafte Schleimbeutel unter dem Schultereck entfernt und ggf. ein Knochensporn von der Schulterhöhe abgetragen. Um Gewebeverklebungen mit anschließender schmerzhafter Bewegungseinschränkung vorzubeugen, führen unsere Spezialisten aus der krankengymnastischen Abteilung intensive Übungsbehandlungen einschließlich Motorschienenbehandlungen durch, die unter gezielter Schmerztherapie mit einem Schmerzkatheter oder einer Schmerzpumpe durch die Abteilung für Anästhesie unseres Hauses begleitet wird. Wir empfehlen unseren Patient*innen die bereits vor der Operation begonnenen Muskelaufbauübungen zur Aufrechterhaltung des Handlungserfolges langfristig in Eigenregie fortzusetzen.
Kalkschulter (Tendinopathia calcarea, Tendinits calcarea): Operative Entfernungen
Die Kalkschulter ist eine häufige orthopädsche Schultererkrankung. Die Kalkeinlagerung in die Sehnen tritt in der Regel im 3. bis 5. Lebensjahrzent auf. Die Kalkeinlagerungen können über längere Zeit bestehen ohne zu Beschwerden zu führen. Brechen die Kalkeinlagerungen in den Schleimbeutel ein, so kommt es zu plötzlichen, äußerst schmerzhaften Entzündungen. Diese Zustände können erfolgreich konservativ (Kühlung, Ruhigstellung, entzündungshemmende Medikamente) behandelt werden, da sich der Kalk in der Folge gelegentlich selbst auflöst. Kommt es zu länger bestehenden Schleimbeutelreizungen, sind die Beschwerden dem beim Schulterengesyndrom (subakriomiales Impingement) ähnlich. In diesen Fällen führen wir die Entferung des Kalkdepots gewebeschonend im Rahmen einer Gelenkspiegelung durch (Arthroskopie). Hierbei untersuchen wir regelhaft auch das Schulterhauptgelenk (Glenohumeralgelenk) auf der Suche nach Begleitveränderungen. Bei der Entfernung des Kalkdepots wird auch der entzündete Schleimbeutel und ggf. ein Knochensporn vom Schultereck (Akromion) entfernt.
Schmerzhafte Schultersteife (Frozen Shoulder, Kapsulitis konstruktiva)
Die „frozen shoulder“ kann ohne ersichtlichen Grund spontan, nach vorangegangenen Verletzungen oder auch gelegentlich nach Operationen auftreten. Die Erkrankung ist gekennzeichnet durch starke Schulterschmerzen mit zunehmender Einsteifung des Gelenkes. Regelmäßig entstehen entzündliche Kapselverdickungen und Verklebungen im Sinne der „adhäsiven Kapsulitis“. Spontan tritt diese Erkrankung besonders häufig bei Diabetikern auf. Besonders unangenehm ist diese „Schultersteife“ für Sportler bei Ballspielarten z. B. Tennis-, Handball- oder auch Golfspielern.
Unter konservativer Therapie kann es oft zu einem spontanem „Auftauen“ der Schulter mit Rückgang der Beschwerden kommen. Dieser Prozess kann allerdings 1 – 3 Jahre dauern.
Therapie
Sollte es trotz Durchführung konservativer Maßnahmen zu keiner Besserung kommen, führen wir gewebeschonend im Rahmen einer Schulterspiegelung eine Kapsellösung (Arthrolyse) durch. Hierdurch lässt sich nach Ende der Operation in der Regel eine freie Beweglichkeit herbei führen. Um erneute Verklebungen und Verwachsungen zu vermeiden, hat es sich in unserer Erfahrung bewährt, eine 4 – 7-tägige stationäre Behandlung anzuschließen. Während dieser Zeit folgt durch die Spezialisten unserer krankengymnastischen Abteilung eine intensive, individuelle krankengymnastische Behandlung inkl. Motorschiene (CPM). Die Behandlung erfolgt unter geziehlter Schmerzbehandlung durch die Abteilung für Anästhesie unseres Hauses mittel Schmerzkatheter oder Schmerzpumpe.
Rotatorenmanschetten-Rupturen
Ab dem 40. bis 50. Lebensjahr treten häufig verschleissbedingte (degenerative) Veränderungen der Schultersehnen (Rotatorenmanschette) auf. Sehr häufig finden sich solche Veränderungen im Rahmen eines Engpasssyndroms (Impingement-Syndrom). Hierbei kann es zum Aufquillen der Sehnen, Teilrissen oder auch vollständigen Rissen kommen. Vollständige Risse führen zu einem plötzlich auftretenden Kraftverlust. Betroffen ist hierbei insbesondere das seitliche Heben des Armes. Diese verschleißbedingten Risse treten häufig bei sog. „Bagatellereignissen“ auf. Hierunter versteht man Belastungen oder auch Unfallereignisse, die bei einer gesunden Sehne nicht zum Riss führen würden.
Bestehen die Risse der Rotatorenmanschette über längere Zeit und sind sie groß, kann es zur Ausbildung eines Gelenkverschleißes (Arthrose) kommen.
Unfallbedingte Risse der Sehne sind selten und kommen in der Regel bei unfallbedingten Verrenkungen (Luxationen) des Schultergelenkes vor
Therapie
Wir streben eine operative Herstellung der Sehne an. Hier hat sich das gewebeschonde Verfahren im Rahmen einer Gelenkspiegelung (Arthroskopie) in unseren Händen bewährt. Hierbei wird der Sehnenstumpf unter Kontrolle vor einem Bildschirm dargestellt, von Verklebungen befreit und über Anker, die in der Ausrissregion in den Knochen eingebracht werden, fixiert. Die Nachbehandlung erfolgt je nach Größe des Risses zunächst mit Ruhigstellung in einer speziellen Schiene und Bewegungsübungen durch Krankengymnasten und Motorschiene (CPM).
Bei sehr ausgedehnten Sehnendefekten ist gelegentlich eine direkte Rekonstruktion nicht zu erreichen. In diesen Fällen steht uns ein breites Spektrum von Behandlungsverfahren zur Verfügung, dass abhängig vom Alter, der Knochenqualiät, dem Funktionsanspruch des*der Patient*in und Begleiterkrankungen eingesetzt werden kann:
- Tyberkuluplastik
- Kappenprothese
- Inverseprothese
Tyberkuluplastik
Hierbei werden auf gewebeschonde Art im Rahmen einer Gelenkspiegelung (Arthroskopie) die vorstehenden Knochenanteile, an denen ehemals die Sehnen angesetzt haben, abgeflacht um ein schmerzhaftes Anstoßen am Schulterdach zu vermeiden.
Kappenprothese
Hierbei wird die Gelenkfläche des Oberarmkopfes mit einer glatten Metallkappe, die wahlweise tementiert oder zementfrei verankert werden kann, geglättet. Gleichzeitig kann hier der vorstehende, ehemalige Sehnenansatz geglättet werden. Hiermit kann häufig eine deutliche Schmerzlinderung, insbesondere wenn bereits degenerative Gelenkflächenveränderungen vorliegen, herbeigeführt werden. Eine Funktionsverbesserung ist i.d.R. jedoch nur über die Verminderung der Schmerzen möglich.
Inverseprothese
Hierbei handelt es sich um eine Schultergelenksprothese, wobei im Bereich des Gelenkkopfes die Pfanne und im Bereich der natürlichen Gelenkpfanne der Prothesenkopf eingesetzt wird. Mit diesem Kunstgriff wird das Drehzentrum des Gelenkes Richtung Körperzentrum verlagert. Hierdurch kann der große Schultermuskel (Deltamuskel) die Funktion der durch gerissene Sehen ausgefallenen Muskel übernehmen, wodurch es einerseits zu einer Schmerzminderung und deutlichen Verbesserung der Schulterfunktion kommt.
Schulter-Instabilität
Man unterscheidet im Wesentlichen zwei große Gruppen von Instabilitäten. Die angeborene Instabilität (habituelle Instabilität, nicht traumatische Instabilität) einerseits und die durch einen Unfall bedingte Instabilität (traumatische Instabilität). Bei der traumatischen Instabilität ist es durch die erste Verrenkung, die im Rahmen eines Unfalles entstanden ist, zu einer Schädigung der Kapsel, des bindegewebigen Randes der knöchernen Pfanne (Labrum) oder auch des Knochens im Bereich der Pfanne und des Kopfes gekommen. Kommt es in Folge dieser Verletzungen zu weiteren Verrenkungen, die dann auch unter Alltagsbedingungen, also ohne Unfall auftreten können, spricht man von einer traumatischen Instabilität. Diese Form der Instabilität lässt sich mit gutem Erfolg operativ behandeln. Dies geschieht, je nach Ausmaß der Schädigung, vorzugsweise auf gewebeschonende Weise im Rahmen einer Gelenkspiegelung (Arthroskopie). Hierbei werden die ausgeweiteten Kapselanteile, sowie die abgerissenen Labrumanteile durch Ankersysteme gerafft und am knöchernen Rand der Pfanne fixiert.
Bei größeren Defekten oder sehr häufig aufgetretenen Verrenkungen bevorzugen wir offene Operationsverfahren. Je nach Schwere der Veränderung reichen die von einer Refixation des abgerissenen Labrums sowie in der Kapselraffung bis hin zur knöchernen Rekonstruktion der verletzten Pfanne.
Die atromatische Schulterinstabilität ist durch anlagebedingte Veränderungen des Bindegewebes und/oder der Nervensteuerung der Schulter bedingt. Sie kommt häufig beidseitig vor und es entstehen i.d.R. Verletzungen der Sehnen, des Labrums oder der Knochen. Typischerweise ereignen sich die ersten Verrenkungen bei Alltagsbewegungen (Kreisen der Arme, Verschränken der Hände hinter dem Kopf, plötzliche Armbewegungen zum Aufrechterhalten des Gleichgewichtes...). Insbesondere Jugendliche können häufig auch wesentlich die Schulter aus- und wieder einrenken. Bei diesen Formen der Instabilität steht die konservative Therapie im Vordergrund. Operative Maßnahmen haben in der Regel schlechte Ergebnisse.
Schulter-Endoprothesen
Schulter-Endoprothesen haben sich mitlerweile sehr gut im klinischen Alltag bewährt. Sie werden bei Verschleißerkrankungen, rheumatischen Erkrankungen, sowie bestimmten Brüchen und Unfallfolgen eingesetzt. Je nach Ausgangsbefund verwenden wir verschiedene Prothesenarten:
- Kappenprothesen
- anatomische stielverankerte Kopfprothesen
- anatomische stielverankerte Totalendoprothesen
- Inverseprothesen
- Frakturprothesen
Kappenprothesen
Wenn technisch möglich, bevorzugen wir eine zementfreie oder zementierte Kappenprothese. Diese bietet gegenüber stielverankerten Prothesen den Vorteil, dass der Oberarmschafftknochen nicht angetastet werden muss. Entscheidend für die Wahl einer „Kappenprothese“ ist, dass die knöcherne Substanz des Oberarmkopfes noch hinlänglich erhalten und die Beweglichkeit der Schulter nicht wesentlich eingeschränkt ist. Auch die Gelenkpfanne sollte nicht stark ungleimäßig abgenutzt sein. Der Knochenverlust durch derartige Prothesen ist nur minimal. Die Prothesen liefern bei intakten Sehnenverhältnissen exzellente, klinische Ergebnisse. Wir sehen diese Prothesen besonders geeignet in der Versorgung jüngerer Patient*innen mit fortgeschrittener Arthrose des Schultergelenkes.
Ein weiterer Schwerpunkt für die Versorgung mit Kappenprothesen sind sehr alte Patient*innen mit schweren Nebenerkrankungen und einer Arthrose auf dem Boden von Sehneninfekten (Rotatorenmanschetten, Defektartropathie). In diesen Fällen kann die Kappenprothese zu einer akuten Schmerzlinderung beitragen. Funktionsverbesserungen sind hierbei jedoch nur durch die Schmerzlinderung zu erwarten.
Anatomische stielverankerte Oberarmkopfprothesen und Totalendoprothesen
Ist die Knochensubstanz des Oberarmkopfes stark verändert, liegt eine starke Bewegungseinschränkung der Schulter durch Vernarbungen vor. Es erlauben moderen stielverankerte anatomische Prothesen eine gute Wiederherstellung der anatomischen Verhältnisse. Bei deutlich asymetrisch abgenutzter Gelenkpfanne kann hier eine zusätlich Prothesenkomponente erforderlich sein. Hier liegen uns gute langfristige Ergebnisse mit Erhalt der Prothesen über 90 Prozent nach mehr als 10 Jahren vor. Wir verwenden hier einen Prothesentyp der während der Operation den individuellen anatomischen Verhältnissen jedes*jeder einzelnen Patient*in angepasst und montiert wird.
Inverseprothesen
Bei sehr ausgedehnten Rissen der schulterbewegenden Sehnen und hieraus folgenden Gelenkveränderungen (Rotatorenmanschettendefektarthropathie) impantieren wir eine Inverseprothese. Hierbei wird im Bereich der Oberarmkopfpfanne und im Bereich der Schulterpfanne der Prothesenkopf eingesetzt. Durch diesen Kunstgriff gelingt es, das anatomische Drehzentrum des Gelenkes Richtung Körperzentrum zu verlagern. Hierdurch kann die Funktion der defekten Rotatorenmanschette durch den großen Schultermuskel (Deltamuskel) übernommen werden.
Frakturprothesen
Bei speziellen Bruchformen des Oberarmkopfes, bei dem durch die unfallbedingten Durchblutungsstörungen dem Absterben des gelenktragenden Teiles des Oberarmkopfes gerechnet werden muss oder die Gelenkfläche hochgradig zerstört ist, weisen Operationsverfahren, die eine Einrichtung des Bruches und Stabilisierung mit Platten, Nägeln, Schrauben oder Drähten zum Ziel haben, sehr schlechte Ergebnisse auf. In diesen Fällen wählen wir die Versorgung mit einer speziellen Frakturprothese, die der zerstörten Schulter sehr individuell angepasst werden kann und die durch ihre zementfreie Verankerung die Voraussetzung schafft, dass die abgebrochenen sehnentragenden Knochenanteile wieder anheilen können.
Arthroskopie des Ellenbogengelenkes
Spiegelungen des Ellenbogens treten bezüglich der Häufigkeit weit hinter entsprechenden Eingriffen des Schulter- und Kniegelenkes zurück.
Die Indikation zur Arthroskopie des Ellenbogengelenkes ist gegeben zur:
- Entfernung von Knochenspornen, die die Beweglichkeit beeinträchtigen
- Entfernung freier Gelenkkörper
- Probenentnahme bei entzündlichen Schleimhautveränderungen
- Lösung von Verwachsungen (Arthrolyse).
Die Synovektomie (Entfernung der Gelenkschleimhaut) bei Rheumatoide arthritis wird hingegen auch weiterhin vornehmlich offen chirurgisch vorgenommen, da hierdurch die komplette Entfernung der Schleimhaut am besten gelingt. Bei nur leichten rheumatischen Erkrankungen, beginnender Arthrose und freien Gelenkkörpern, stellt die Arthroskopie jedoch die Methode der Wahl dar. Der Eingriff wird in unserer Klinik vorgezogen auch ambulant durchgeführt.
Epikondylitis des Ellenbogen (Tennis-/Golfer-Ellenbogen)
Überbeanspruchungen im Bereich der Sehnenansätze der Handmuskeln/im Bereich des Ellenbogens führen oft zu dauerhaften Schmerzen. Bevorzugt sind hier die Ansätze der Muskeln am äußeren Ellenbogenknochen (Epikondylos radiales). Diese Überlastungen können Sportler (Tennisellenbogen), Berufstätige (Elektriker) und andere treffen. Seltener sind hier die Muskelansätze am inneren knöchernen Vorsprung des Ellenbogens (Epikondylos ulnare) betroffen (Golferellenbogen). Für die Epikondylitis wird grundsätzlich eine konservative Behandlung bevorzugt. Bekannt sind hier die lokale Salbeneinreibung, Friktionsmassage, Ultraschalltherapie, Stoßwellenbehandlung, die örtliche Einspritzung von Kortison und das Tragen einer Epikondylitis-Spange oder -Bandage. Auch vorrübergehende Ruhigstellung in einer Schiene zur Entlastung der Muskelansätze gehört zu den konservativen Maßnahmen. Wichtig ist dies auch bei beruflichen oder sportlichen Überlastungen, im Wechsel der Technik oder z. B. auch Wechsel des Schlägers beim Tennis.
Operative Therapie
Kommt es durch die Anwendung der genannten konservativen Therapieansätze nicht zur Beschwerdefreiheit und konnten andere Erkrankungen, die ähnliche Beschwerden verursachen, ausgeschlossen werden, (Nervenkompression des Ellen- oder Speichennerven) besteht die Möglichkeit der operativen Therapie. Über einen bogenförmigen Hautschnitt werden die Sehnenansätze am Knochen dargestellt und die überlasteten Ansatzregionen zum Teil abgetragen. Gleichzeitig wird der Knochen geglättet. Eine vorübergehende Ruhigstellung für ca. 2 Wochen in einer Schiene wird anschließend empfohlen. Die Operation wird in der Regel ambulant durchgeführt.
Sulcus Ulnaris Syndrom
Bezeichnend ist für eine Irritation des N. ulnaris, dass Kribbelparästhesien (Missempfindungen) bis in den Kleinfinger ausstrahlen. Meist bestehen auch am Ort des Geschehens, am medialen (innenseitigen) Epicondylus Spontan – und Druckschmerzen. Dieses kann durch regelmäßiges Auflehnen des Ellenbogens, durch knöcherne Vorsprünge, aber auch sehr häufig durch Entzündungen des Gelenkes eintreten. Einer operativen Behandlung sollte in jedem Fall eine fachneurologische Untersuchung vorausgehen. Bei einem Engpasssyndrom des Nervus Ulnaris am Ellenbogen führen wir eine erfolgversprechende Dekrompression des Nerven mit einer ggf. Nervenverlagerung durch. Die Operation erfolgt in der Regel ambulant.
Gelenkerhaltende Operationen bei rheumatoider Arthritis
Operationen am Ellenbogengelenk bei rheumatoider Arthritis stehen vergleichsweise gegenüber z. B. den Eingriffen an der Hand, am Fuß oder am Kniegelenk relativ im Hintergrund. Dennoch ist die Beachtung der entzündlichen Destruktion der Gelenke sehr bedeutend. Kann trotz guter medikamentöser Behandlung die lokale Schwellung am Ellenbogengelenk nicht eingedämmt werden, so wird auch insbesondere zur Verbesserung der Beweglichkeit und zum Erhalt der Gelenkflächen eine Synovektomie in bewährt offener Technik durchgeführt. Hierdurch können über 90% der entzündlichen Gelenkhaut, der Synovitis entfernt werden. Entscheidend ist, dass in der Regel nur ein Hautschnitt ausreicht, um die gesamte massive Entzündung zu erreichen. Bei dieser Operation kann bei besonderer Zerstörung und ggf. Instabilität auch gleichzeitig das Radiusköpfchen entfernt werden. In Einzelfällen wird zusätzlich der N. ulnaris verlagert, wenn eine besondere Enge durch die Entzündung und knöcherne Veränderungen eingetreten sind.
Frakturen am Ellenbogengelenk
Radiuskopf-Fraktur, Ellenbogengelenknahe Frakturen (Olecranon / Humerus)
Durch die Beteiligung von 3 Knochen am Ellenbogengelenk ist die Vielfalt der Verletzungsmöglichkeiten groß und scheidet hier Brüche des ellenbogennahen Oberarmes (kondyläre und syprakondyläre Humerusfrakturen), Brüche des Speichenköpchens (Radiusköpfchen) und die des Ellenbogens (Olecranon). Die Brüche können Einzeln oder in Kombination auftreten. Zudem kann es auch zu Verrenkungen der einzelnen Gelenkanteile kommen.
Eine konservative Behandlung ist in der Regel nur bei nicht verschobenen, stabilen Brüchen oder stabil wieder einzurenkenden Verränkungen (Luxationen) sinnvoll. Ziel der Behandlung ist die Wiederherstellung der beteiligten Gelenkflächen um der Entwicklung einer Arthrose vorzubeugen. Der komplezierten Anatomie des Ellenbogens entsprechend, erfolgt die Stabilisierung mit unterschiedlichen Verfahren (Schrauben, Platten, Drähten). Angestrebt wird eine bewegungsstabile Versorgung um eine möglichst zügige funktionelle Behandlung anzuschließen, da gerade das Ellenbogengelenk bei längerer Ruhigstellung zu Einsteifungen neigt.
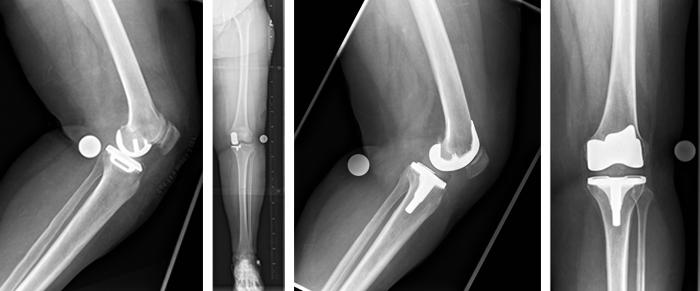
Totalendoprothese am Ellenbogengelenk
Im Vergleich mit den anderen großen Gelenken des Körpers spielt die Prothesenversorgung des Ellenbogengelenkes eine untergeordnete Rolle. Dies liegt auf der einen Seite daran, dass Arthrosen des Ellenbogengelenkes deutlich seltener vorkommen als an der Hüfte, dem Knie oder der Schulter, andrerseits aber auch an der diffizilen Operationstechnik und des Risikos der Nähe großer Nerven, Gefäße und der dünnen Weichteildecke des Gelenkes, wodurch das Risiko von Heilungsstörungen relativ hoch ist. Durch den rheumaorthopädischen Schwerpunkt und die Präsens von Ärzten für spezielle orthopädische Chirurgie und spezielle Unfallchirurgie in unserem Hause, haben wir vergleichsweise viel Erfahrung mit der Operation. Auch die technische Entwicklung der Prothesen hat in den 2 Jahrzehnten deutliche Fortschritte gemacht, so dass inzwischen eine große Therapiesicherheit besteht.
Indikationen für den Gelenkersatz am Ellenbogen stellen die späten Zustände einer rheumatoiden Arthritis und auch die schwerstgradigen Arthrosen, insbesondere nach Verletzungen des Ellenbogens mit heute bewährten Prothesenmodellen, dar. Wir überblicken bei diesen Prothesen sehr gut Ergebnisse, so dass in der Regel Schmerzfreiheit bei guter Gelenkfunktion erzielt werden kann. Der Ellenbogen kann frühfunktionell bewegt und beübt werden.
Entsprechend der Einteilung von Kniegelenk-Endoprothesen nach der internationalen Norm (ISO) werden auch die Ellenbogengelenkprothesen in Kategorien gegliedert:
- Ungekoppelte, (Oberflächenersatz)
- Teilgekoppelte
- Starrgekoppelte, achsgeführte Ellenbogenprothesen
Die ungekoppelten Ellenbogen-Prothesen haben nur ein sehr enges Indikationsspektrum. Die große Gefährdung liegt hier immer noch in einer nicht ausreichenden Stabilität, so dass ein spezielles Risiko einer Verrenkung besteht.
Insbesondere bei den rheumatischen Erkrankungen der Ellenbogengelenke kommt es im fortgeschrittenen Stadium zu einer erheblichen Zerstörung von Knorpel, Knochen und Bändern, so dass ein Oberflächenersatz meist nicht ausreichend ist. Für diese Situationen haben sich stabile, teil- oder starrgekoppelte Prothesen bewährt. Eine ausreichende knöcherne Integrität zur langfristigen Stabilität der Endoprothesen ist eine grundsätzliche Voraussetzung für das Gelingen dieser Operation.
Der stationäre Aufenthalt beträgt in der Regel ca. 14 Tage, meist wird auch eine stationäre Rehabilitation angeschlossen. Auch postoperativ wird eine weitere Physiotherapie zur Wiederherstellung der muskulären Kraft als sinnvoll erachtet.
Kontraindikationen für den endoprothetischen Ersatz des Ellenbogengelenkes stellen insbesondere bakterielle Entzündungen dar. Diese müssen auch an anderen Gelenken durch entsprechende Operationen und medikamentöse Therapie, zunächst mit Antibiotika, zur Ausheilung gebracht werden.
Unsere Patient*innen werden durch eine eingehende präoperative Aufklärung über die Besonderheiten der Ellenbogengelenksendoprothetik informiert. So gilt, dass Schwerstarbeiter (u. a. Bauarbeiter) sich ggf. einer Umschulung unterziehen sollten, da eine maximale Belastbarkeit wie bei einem gesunden Gelenk nicht möglich ist.
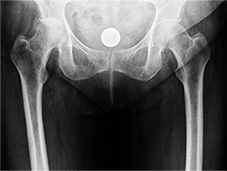
Knöcherne Fehlstellungen im Bereich des Hüftgelenkes führen durch Gelenkinkongruenz zu frühzeitigem Verschleiß der betroffenen Hüfte. Langfristig führt dies zur Entstehung einer sekundären Arthrose und zu einem nicht mehr rückgängigen Schaden des Knorpelgewebes des Hüftgelenkes. Die betroffenen Patient*innen klagen zunächst über einen Belastungsschmerz, später über zunehmenden Ruheschmerz in der Leiste mit Einschränkungen der Lauf- und Bewegungsleistung.
Um den langfristigen Schaden zu reduzieren, können Korrekturosteotomien die Lastübertragung des Gelenkes verbessern, der Druck im Gelenk und die Schmerzen können reduziert werden. Die Gelenkbeweglichkeit und Lebensqualität der betroffenen Patient*innen wird verbessert. Die Dysplasiehüfte mit Fehlstellung in der Pfanne (Acetabulum) und am Schenkelhals lassen sich durch Korrekturen in der Stellung optimieren.
Hauptziele der endoprothetischen Versorgung des Hüftgelenkes sind die Schmerzlinderung bzw. -befreiung und die Verbesserung der Beweglichkeit bei gleichzeitig langer Implantationsdauer der Endoprothese und niedriger Revisionsrate.
In unserer Fachklinik werden jährlich ca. 300 Primärimplantationen und ca. 60 Wechseloperationen am Hüftgelenk durchgeführt. Unsere Komplikationsrate hinsichtlich von Frühlockerungen und Infektionen nach Hüftgelenksendoprothesenimplantation liegt unter 1%.
Durch das Vorhandensein verschiedener Hüftgelenksendoprothesenmodelle können wir jeden Patienten hinsichtlich seines Alters und seiner Anatomie individuell versorgen und somit eine gute Voraussetzung für das Erreichen eines guten Langzeitergebnisses schaffen:
- Implantation einer zementierten Hüfttotalendoprothese bei den älteren Patienten mit reduzierter Knochenqualität
- Implantation einer zementfreien Hüfttotalendoprothese über minimalinvasive Techniken
- Implantation einer Hüfttotalendoprothese in Hybridtechnik (Kombination der zementfreien und zementierten Technik
- Implantation von schenkelhalserhaltenden Kurzschaftprothesen bei jungen Patienten in minimalinvasiver Technik (nach Röttinger)
- Implantation von Sonderprothesen bei Pfannendysplasie, hüftgelenksnahen Frakturen, großen knöchernen Defekten bei Prothesenlockerungen
- Sowie Oberflächenprothesen, sogenannten McMinn Prothesen zur Überkronung des Hüftkopfes
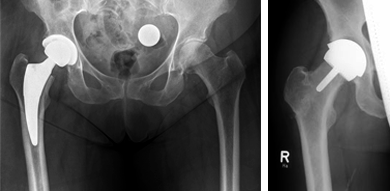
Für den dauerhaften Erfolg nach Implantation eines künstlichen Hüftgelenkes sind sowohl eine optimale Operationsvorbereitung, als auch eine umfassende und fachkompetente Nachbehandlung erforderlich. Die "Überkronung" des Hüftgelenks durch eine Hüftkappe (Typ BHR: Burmingham Hip Resurfacing) wird vorwiegend bei jungen Männern mit fortgeschrittenem Gelenkverschleiß als mögliches Verfahren angeboten. Das Besondere an dieser Operationstechnik ist, dass der Hüftkopf und der Schenkelhals nicht wie bei der üblichen Hüftprothesenimplantation reseziert und verworfen werden, sondern belassen werden und somit die Biomechanik des Gelenkes nicht verändert wird.
Alternativ können die Prothesen in minimalinvasiver Technik (MIS), Zugang nach Röttinger implantiert werden. Das Entscheidende der minimal invasiven Implantationstechniken ist jedoch nicht die Länge des Hautschnittes, sondern die Schonung des tiefer liegenden Gewebes. Hierbei wird die Prothese durch eine Lücke zwischen 2 Muskeln eingebracht. Je weniger Muskulatur der Chirurg während der Operation ablöst, um an das Gelenk zu gelangen, desto geringer fallen in der Regel Blutverlust und postoperative Schmerzen aus. Vorrangiges Ziel der minimal invasiven Versorgung ist die schnellere Mobilität und raschere Rehabilitation der Patienten. Die Liegedauer im Krankenhaus hat sich durch dieses OP-Verfahren deutlich verkürzt und die Nachbehandlung in eine der Rehabilitationseinrichtungen kann schon früher beginnen.
Im Rahmen eines regelmäßigen Kursangebotes bietet unsere physiotherapeutische Abteilung in Zusammenarbeit mit dem Club Vital e.V. Bad Oeynhausen endoprothetisch versorgten Patienten die Möglichkeit, das postoperative Ergebnis durch muskelaufbauende Übungen zu stabilisieren sowie durch das Erlernen von effektiven und sicheren Bewegungsabläufen Probleme im Alltag zu vermeiden bzw. zu bewältigen.
Aufgrund der demographischen Entwicklung und der immer älter werdenden Bevölkerung ist bei verlängerter Prothesenliegedauer die Gefahr einer Hüftprothesenlockerung gegeben. Mittel- bis langfristig verspüren die Patienten zunehmende Beschwerden im Bereich der Leiste oder entlang des Oberschenkels. Nach eingehender klinischer Untersuchung, die den ersten Verdicht einer bestehenden Lockerung ergibt, sind aktuelle Röntgenbilder im Vergleich zu den Bildern zum Zeitpunkt der Primärimplantation entscheidend.
Veränderungen in der Stellung der Implantate zum Knochen des Hüftgelenkes weisen auf die Lockerung des Implantates hin. Grundsätzlich wird bei Verdacht der Prothesenlockerung durch eine Punktion an unserer Klinik ein Infekt ausgeschlossen. Durch Gewinnung des Gelenksekrets kann durch eine differenzierte Untersuchung eine Keimbestimmung erfolgen. Somit lässt sich eine aseptische von einer septischen Endoprothesenlockerung differenzieren.
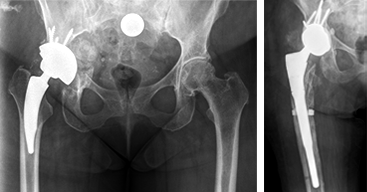
Grundsätzlich sollte zur optimalen Vorbereitung des anstehenden Eingriffes der ehemalige Operationsbericht und Prothesenpass eingesehen werden um sich bestmöglich für den geplanten Wechseleingriff vorzubereiten. Auch in der Wechselsituation orientieren wir uns an den aktuellen neusten Entwicklungen in der Revisionschirurgie. Dabei stellen zementfreie Implantate in der Wechselsituation an der Pfanne und am Schaft auch bei dem älteren Patienten ein Verfahren dar, bei dem eine ausreichend stabile Situation erreicht werden kann. Bei ungenügender Knochenstabilität werden zementierte Implantate in Verbindung mit Stützringen an der Hüftpfanne oder zementierte Langschäfte eingesetzt. Vorrangiges Ziel dieser Operationen an der Auguste Viktoria Klinik bleibt die frühzeitige Mobilisation der betroffenen Patienten, um eine möglichst schnelle Verbesserung der Lebensqualität zu erreichen.
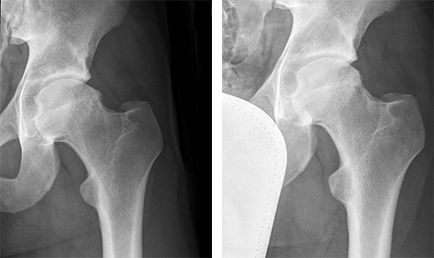
Das zunehmende Interesse der Orthopädie an der gelenkerhaltenden Hüftchirurgie hat zusammen mit einer verbesserten radiologischen Diagnostik zu einem tieferen Verständnis bekannter und zur Definition bislang unbekannter Erkrankungen des Hüftgelenkes beigetragen. Neben Erkrankungen der Gelenkrandlippe (Labrum acetabulare) und des Hüftkopfbandes (Ligamentum capitis femoris), neben Veränderungen der Gelenkschleimhaut (Synovia) und Fehlstellungen der Pfannenausrichtung (Retroversion des Acetabulums) ist zudem auch das Anschlagsphänomen des Schenkelhalses am Pfannenrand (femoro-acetabulares Impingment) zu nennen.
Nicht selten manifestieren sich die genannten Erkrankungen schon im frühen Erwachsenenalter. Eine Behandlung in diesem Alter sollte mit dem Ziel durchgeführt werden, die endoprothetische Versorgung des betroffenen Gelenkes abzuwenden oder sie zumindest möglicht lange hinauszuschieben. Auf der Suche nach alternativen Behandlungsmethoden hat sich die Hüftgelenksspiegelung (Hüftarthroskopie) in unserer Klinik als fester Bestandteil des operativen Spektrums etabliert. Wie zuvor am Schulter-, Ellbogen-, Knie- und Sprunggelenk liefert auch die Hüftarthroskopie ständig Informationen zum Verständnis der funktionellen Anatomie und zur Krankheitsentstehung (Pathogenese), was ein besseres Abgrenzen von gesunden und pathologischen Befunden erlaubt. Die arthroskopische Chirurgie des Hüftgelenkes hat sich von der simplen Entfernung freier Gelenkkörper, Labrum- und Knorpelglättungen und der teilweisen Entfernung der Gelenkschleimhaut (Synovektomie) hin zu Ersatzknorpel bildenden Maßnahmen wie Mikrofrakturierung, Kapselspaltungen und rekonsturierenden Operationen am Femurkopf-Schenkelhalsübergang weiterentwickelt.
Als radiologische Primäruntersuchung bei Patient*innen mit Hüftschmerzen dient nach wie vor die konventionelle Röntgenaufnahme als bildgebendes Verfahren der ersten Wahl. Jedoch zeigt das Röntgenbild häufig einen unauffälligen Befund. In solchen Fällen steht heute mit der Magnetresonanztomographie (MRT / MRI) eine sehr sensitive und spezifische Untersuchungsmethode zur Verfügung, die eine Vielzahl pathologischer Befunde in einem noch therapierbaren Stadium hinreichend abzubilden vermag. Hierzu kann unterstützend ein Kontrastmittel (Gadolinium-DTPA) zur besseren Darstellung der Läsion intravenös oder auch intraartikulär (direkte Gelenkeinspritzung) verabreicht werden.
Zur Hüftarthroskopie wird der Patient auf den Rücken oder die Seite gelagert. Die primäre Positionierung des Arthroskops und des Arbeitszuganges wird zunächst fluoroskopisch kontrolliert vorgenommen, um hierbei das Risiko einer Verletzung der Weichteilstrukuren des Hüftgelenkes zu minimieren. Danach wird zunächst der eigentliche Gelenkraum zwischen Hüftkopf und Hüftpfanne (zentrales Kompartiment) untersucht und gegebenenfalls auch therapiert. Anschließend wird der Femurkopf-Schenkelhalsübergang (peripheres Kompartiment) untersucht und behandelt. Während der Operation wird auf das betroffene Bein über den im Traktionsarm fixierten Fuß ein je nach Situation verschieden starker Längszug ausgeübt, um das Hüftgelenk bedarfsgerecht therapieren zu können.
Die Nachbehandlung sieht den Beginn der Mobilisation des Gelenkes spätestens am Tag nach der Operation vor, vielfach auch schon am Nachmittag des OP-Tages. Zu diesem Zeitpunkt steht zunächst die frühfunktionelle Beübung des Gelenkes im Vordergrund. Übungen unter Lastaufnahme schließen sich in Abhängigkeit vom Operationsumfang in den nächsten Tagen an. Der Gebrauch von Unterarmgehstützen ist ebenfalls in Abhängigkeit vom Operationsumfang für einen bestimmten Zeitraum nach einigen Operationen notwendig. Die Hüftarthroskopie kann ambulant wie auch stationär durchgeführt werden. Die krankengymnastische Behandlung bei ambulantem Vorgehen ist durch ein Therapieprotokoll für den nachbehandelnden Physiotherapeuten ausführlich dargestellt, sodass Sie auch hier auf einem sicheren Weg zu schmerzfreiem Gehen zurückfinden.
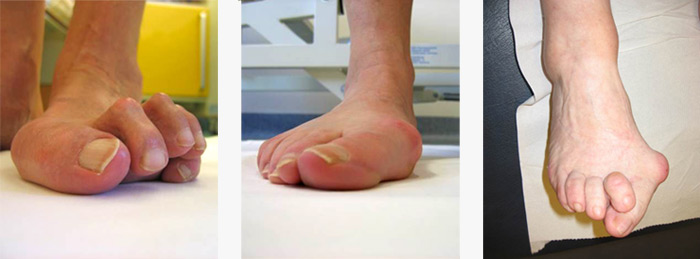
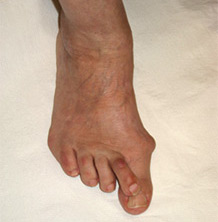
Hallux valgus („Ballenzeh“)
Der Hallux valgus beschreibt die Schiefstellung der Großzehe im Grundgelenk nach außen. Ursache des Hallux valgus können neben dem Spreizfuß falsches Schuhwerk sein. Insbesondere anzuschuldigen sind hier hochhackige Schuhe. Das Köpfchen des ersten Mittelfußknochens weicht nach innen aus, wodurch die Sehnen zu den Zehen nicht mehr zentral über das Gelenk, sondern nach außen ziehen und somit die Großzehe in eine schiefe Position bringen. Über dem Ballen bilden sich häufig schmerzhafte Entzündungen, verursacht durch den Schuh. Die Umstellung auf das Tragen von flachem Schuhwerk kann nur im Anfangsstadium helfen. Maßgefertigte Einlagen helfen beim Gehen und reduzieren den Druckschmerz auf den vorstehenden Großzehenballen.
Eine einmal eingetretene deutliche Fehlstellung der Großzehe lässt sich nur durch eine Operation korrigieren. Diese ist besonders im Falle von Schmerzen angeraten.
Es gibt eine Vielzahl verschiedener Operationsverfahren, die sich prinzipiell durch die Lage und Art der Knochendurchtrennung unterscheiden.
Es gibt kein perfektes Verfahren: alle haben unterschiedliche Vor- und Nachteile. Ziel ist die Stellungskorrektur der Zehe und die Wiederherstellung der Gelenkachse. Meist ist eine Kombination verschiedener Maßnahmen zur vollständigen Korrektur notwendig. Bewährt hat sich die Knochendurchtrennung kurz vor dem Zehengrundgelenk in Kombination mit einer plastischen Korrektur der Gelenkkapsel.
In Abhängigkeit von der Ausprägung der Fehlstellung, den Verschleißerscheinungen der Gelenke und dem Alter der Patienten kommen verschiedene Verfahren zur Anwendung:
Operation nach McBride
Reine Weichteileingriffe mit Sehnenverlagerung sind jungen Patienten ohne Arthrosezeichen und mäßig ausgeprägter Fehlstellung vorbehalten.
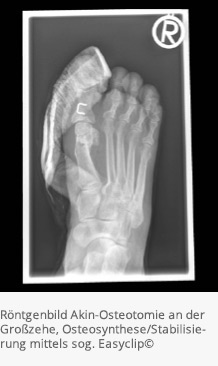
Operationen nach Akin
Hierunter wird eine Achskorrektur des Großzehengrundgelenkes verstanden. Die Operationsmethode kommt zur Anwendung, falls die Fehlstellung in einem anlagebedingt schief gewachsenen Großzehengrundgelenk ihre Ursache hat.
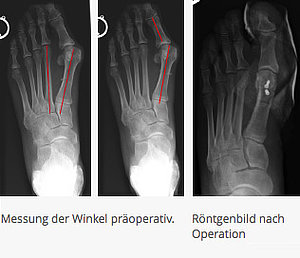
Korrekturosteotomie nach Reverdin Green
Man führt bei der Operation eine komplexe dreidimensionale Korrektur im Bereich des Köpfchens des ersten Mittelfußknochens durch. Das Köpfchen wird hierbei unter Entnahme eines Knochenkeiles in eine regelrechte Achse gebracht und zur Korrektur der Gesamtachse des Mittelfußknochens nach außen verschoben und mit einer oder zwei Schrauben in dieser Position fixiert. Diese Schrauben müssen nicht wieder entfernt werden. Der Vorteil dieser Methode ist eine relativ kurzstreckige Durchtrennung des Knochens mit der Möglichkeit zur dreidimensionalen Korrektur der Gelenkstellung.
Liegt die Ursache der Zehenfehlstellung in einem vergrößerten Winkel zwischen 1. und 2. Mittelfußstrahl, so wird dieser Winkel durch eine Achskorrektur des hinteren Anteils des 1. Mittelfußstrahles korrigiert.
Die genannten Verfahren können in Einzelfällen auch in Kombination angewendet werden.
Die Nachbehandlung erfolgt mit einem Vorfußentlastungsschuh, in dem von Anfang an Vollbelastung möglich ist. Darüber hinaus empfehlen wir eine Nachtlagerungsschiene, die 3 Monate lang getragen werden soll.
Hallux rigidus (Arthrose im Großzehengrundgelenk)
Der Hallux rigidus bezeichnet eine arthrosebedingte schmerzhafte Bewegungseinschränkung im Großzehengrundgelenk. Hierdurch ist die normale Abrollbewegung des Fußes behindert, was insbesondere zu Schmerzen beim Laufen ohne Schuhe führt.
Zu Beginn der Beschwerden kann eine orthopädische Zurichtung der Schuhe mit Versteifung der Sohle und Anbringen eines Abrollhöckers die Beschwerden beheben oder lindern.
Auch die Infiltration von Kortison in das Gelenk kann zu einer vorübergehenden Beschwerdelinderung beitragen. Nach der Ausschöpfung aller nichtoperativen Behandlungsmethoden (Einlagenversorgung, Krankengymnastik, Elektrotherapie, Injektionen, Radiosynoviorthese) kann durch verschiedene Operationsverfahren eine Beschwerdelinderung und Funktionsverbesserung in Abhängigkeit vom Grad der Arthrose erreicht werden:
Cheilektomie (Gelenkstoilette)
Hierbei werden die störenden, schmerzhaften, durch die Arthrose bedingten Knochenwucherungen im Bereich des Fußrückens am Gelenkrand des Großzehengrundgelenkes entfernt. Dies führt zu einer verbesserten Beweglichkeit des Großzehengrundgelenkes und einer Reduktion der Schmerzen.
In Fällen, in denen das Gelenk noch einen guten Knorpelbelag aufweist, sind mit diesem Verfahren oft sehr gute Resultate zu erzielen.
Arthrodese (Gelenkversteifung)
Ist der Verschleiß des Großzehengrundgelenkes bereits weit fortgeschritten, der Knorpel des Gelenkes weitgehend verbraucht und die Beweglichkeit fast aufgehoben, wird im Allgemeinen die Versteifung dieses Gelenkes empfohlen. Dies garantiert eine zuverlässige Schmerzlinderung unter Wahrung eines kosmetisch ansprechenden Fußes. Die Versteifung erfolgt mit Hilfe von speziellen Titanplatten oder Schrauben. Im Anschluss an die Operation ist eine Mobilisation unter Vollbelastung im Vorfußentlastungschuh möglich.
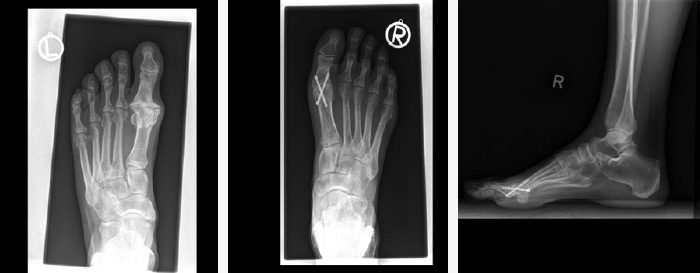
Großzehengrundgelenksprothese
Bei Arthrosen im Großzehengrundgelenk mit noch guter Restbeweglichkeit in diesem Gelenk und intakten, nicht deformierten Knochenflächen kann eine Großzehengrundgelenksprothese (sog. Hemiprothese) eingesetzt werden.
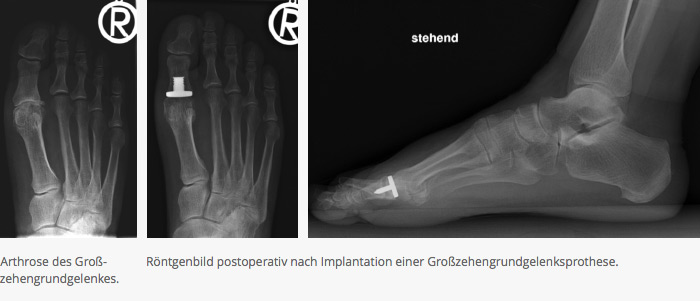
Deformitäten der Kleinzehen
Krallenzehe
Bei der Krallenzehe handelt es sich um eine Beugefehlstellung der Zehen im Mittelgelenk und einer Überstreckung im Zehengrundgelenk, die in ausgeprägten Fällen häufig mit einer Verschwielung über dem Mittelgelenk einher geht (Hühnerauge). Können die Beschwerden durch maßgefertigte Einlagen nicht verbessert werden, kommen operative Maßnahmen zur Anwendung.
Sollten die Fehlstellungen passiv korrigiert werden können, kann eine Korrektur durch Verlagerung der Beugesehnen erreicht werden (Operation nach Girdlestone-Taylor).
Ist es bereits zu knöchernen Veränderungen im Mittelgelenk gekommen, so dass die Zehe in Fehlstellung fixiert ist, muss eine sog. Operation nach Hohmann durchgeführt werden. Hierbei wird das Köpfchen des Grundgliedes entfernt. Diese Eingriffe können in der Regel ambulant durchgeführt werden.
Ist es bereits zu Fehlstellungen im Grundgelenk gekommen oder bestehen zusätzlich Schmerzen mit Schwielenbildung fußsohlenseitig unter dem Mittelfußköpfchen, empfiehlt sich die sogenannte Operation nach Weil (Verkürzungsresektion nach Weil). Hierbei wird das Köpfchen des Mittelfußknochens nach hinten versetzt und mit einer kleinen Schraube fixiert. Hierdurch kommt es zu einer Entlastung der Schmerzhaftigkeit an der Fußsohle einerseits und Korrektur der Zehenstellung andererseits. In Einzelfällen muss zusätzlich eine Verlängerung der Strecksehne oder vorübergehende Stabilisierung mit einem Kirschner-Draht durchgeführt werden.
Hammerzehe
Bei der Hammerzehe ist das Zehenendgelenk dauerhaft gebeugt, das Zehenmittelgelenk kann ebenfalls gebeugt sein.
Schneiderballen/Tailors bunion (Verdickung des Kleinzehenballens an der fünften Zehe)
Ähnlich wie an der Großzehe, kann auch der 5. Mittelfußstrahl zu weit abgespreizt stehen, wodurch sich eine schmerzhafte Schwiele über dem Köpfchen des Kleinzehenballens bildet. Je nach Ausprägung wird eine Knochenabtragung am Köpfchen oder eine komplexe mehrdimensionale Umstellung des 5. Mittelfußköpfchens erforderlich. Die Stabilisierung erfolgt dann mit einer kleinen, versenkbaren Titanschraube, die nicht wieder entfernt werden muss. Die Nachbehandlung erfolgt unter Vollbelastung in einem Vollfußentlastungsschuh.
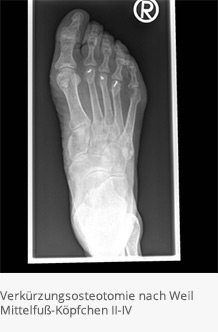
Metatarsalgie
Der Begriff „Metatarsalgie“ beschreibt mehrere Krankheitsbilder. Zum einen wird hierunter die Schmerzhaftigkeit unter einem Köpfchen der Mittelfußknochen, überwiegend des 2. und 3. Mittelfußköpfchens verstanden. Zum anderen findet sich das sogenannte Morton-Neurom.
Die Metatarsalgie im eigentlichen Sinne besteht oftmals bei Spreizfußfehlstellungen mit aufgehobenem Vorfußquergewölbe. Unter den Mittelfußköpfchen sind in diesen Fällen gelegentlich Schwielen zu beobachten. Sollte die Behandlung mit maßgefertigten Einlagen nicht zum erwarteten Erfolg führen, besteht die Indikation zum operativen Vorgehen (Verkürzungsosteotomie nach Weil/Operation nach Weil s.u.). Hierbei wird das Köpfchen der betreffenden Mittelfußknochen Richtung Rückfuß verschoben und mit einer Schraube stabilisiert. Danach ist eine Mobilisation im Vorfußentlastungsschuh für ca. 6 Wochen notwendig.
Morton-Neurom/Morton-Neuralgie
Ebenfalls unter dem Begriff Metatarsalgie findet sich das sog. Morton-Neurom. Hierbei handelt es sich um ein schmerzhaftes Nervenknötchen zwischen den Köpfchen der Mittelfußknochen. Dies kann durch spezielle Untersuchungstechnik u. a. das Anspritzen mit einem örtlichen Betäubungsmittel oder einer Kernspintomographie nachgewiesen werden. Können die Beschwerden durch Verordnung maßgefertigter Einlagen mit Aufrichtung des Fußgewölbes nicht beseitigt werden, empfiehlt sich die Entfernung des Nervenknötchens. Dabei kann es zur Entstehung eines Taubheitsgefühl im entsprechenden Zwischenzehenraum kommen. Der Eingriff kann ambulant erfolgen. Das Tragen eines speziellen Entlastungschuhes ist postoperativ nicht erforderlich.
Wir bieten in Zusammenarbeit mit unserer orthopädischen Werkstatt ein komplexes konservatives und operatives Therapiespektrum für unsere Patient*innen mit Problemen im Rückfußbereich an. Im Vordergrund jeglicher Behandlungsmaßnahmen am Fuß steht die konsequente Einlagenversorgung mit krankengymnastischer Beübung zur Verbesserung der Laufleistung. Sollte diese nicht ausreichen, so stehen operative Korrekturmaßnahmen am Rückfuß zu Verfügung, um den Patient*innen die Beschwerden beim Laufen zu nehmen. In unserer Fußsprechstunde erfahren Sie nach klinischer und radiologischer Untersuchung eine individuelle Beratung.
Häufig sind die Diagnosen nicht einzeln stehend, sondern Veränderungen des gesamten Beines müssen in die statische und funktionelle Betrachtung mit einbezogen werden.
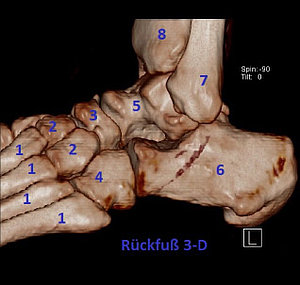
Legende
1 = Mittelfußknochen (Os metatarsale)
2 = Keilbein (Os cuneiforme)
3 = Kahnbein (Os naviculare)
4 = Würfelbein (Os cuboideum)
5 = Sprungbein (Talus)
6 = Fersenbein (Calcaneus)
7 = Wadenbein (Fibula)
8 = Schienbein (Tibia)
Fersensporn
Der Fersensporn stellt eine dornartige, knöcherne Ausziehung am Fersenbein dar. Man unterscheidet den hinteren (dorsalen) vom unteren (plantaren) Fersensporn.
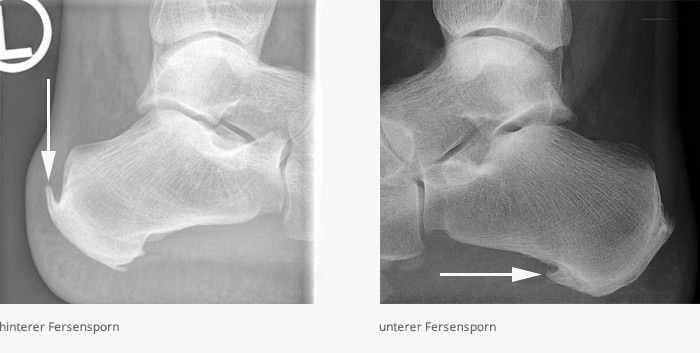
Der plantare (untere) Fersensporn bildet sich durch Überbeanspruchung einer aus bindegewebigen Fasern bestehenden Platte der Fußsohle, die am Fersenbein ansetzt. Diese Platte, auch Plantarfaszie genannt, stabilisiert das Fußgewölbe. Im Ansatzbereich dieser Sehnenplatte (Plantaraponeurose) lagert der Körperknochen Material ein. Oft bestehen diese Fersensporne über sehr lange Zeit, ohne wesentliche Beschwerden zu verursachen. Wenn es dann zu einem Reizzustand des umgebenen Gewebes kommt, entstehen Schmerzen, die einen normalen Abrollvorgang beim Gehen nicht mehr möglich machen. Nicht das Vorhandensein des Fersenspornes, sondern die entzündliche Umgebungsreizung ist die Ursache der Schmerzen.
Die Therapie ist zunächst konservativ und besteht in der Verordnung orthopädischer Einlagen, die durch eine Aussparung an der druckempfindlichen Stelle zu einer Druckentlastung und somit Schmerlinderung sorgen. Zudem muss mit diesen Einlagen das Fußlängsgewölbe abgestützt werden um die bindegewebige Platte zu entlasten. Auch Cortisoninjektionen vermischt mit einem örtlichen Betäubungsmittel, Iontophorese, Röntgenreizbestrahlung, Stoßwellentherapie und Physiotherapie können die entzündlichen Veränderungen beseitigen. Die konservative Therapiedauer beträgt oftmals 1-1,5 Jahre und verlangt viel Geduld vom Patienten.
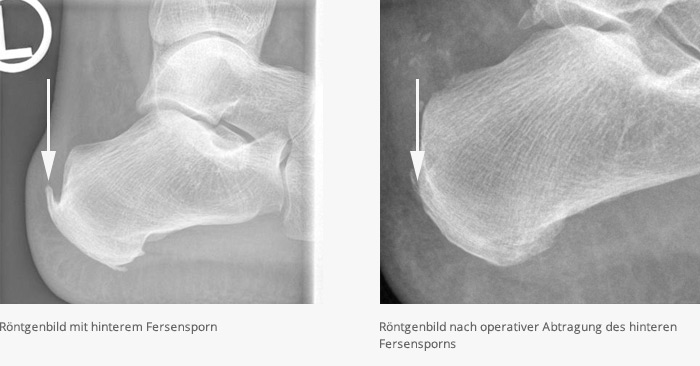
Persistieren die Beschwerden trotz Ausschöpfung der konservativen Maßnahmen, besteht die Indikation zur Operation. Hierbei wird die Sehnenplatte (Plantaraponeurose) an ihrem Ansatz zum Teil gespalten oder eingekerbt und der knöcherne Fersenporn an der Fußsohle entfernt.
Der hintere Fersensporn (dorsaler Fersensporn) ist ein knöcherner Sporn am Ansatz der Achillessehne am hinteren Fersenbein. Dieser Sporn kann durch eine chronische Überlastung, eine Verkürzung der Sehne bzw. durch ein direktes chronisches Trauma (Schuhwerk) oder ein akutes Trauma entstehen.
Es zeigt sich oft eine sichtbare und tastbare Schwellung im hinteren Fersenbereich direkt am Ansatz der Achillessehne mit auslösbarem Druckschmerz in diesem Bereich.
Die Therapie ist zunächst konservativ mit Weichbettung der Ferse, Polsterung der Fersenkappe, Iontophorese, Ultraschall oder auch lokale Injektionen. Zusätzlich können Antiphlogistika systemisch oder lokal gegeben werden. Sollte es hierunter zu keiner Besserung der Beschwerden kommen, muss eine operative Therapie in Erwägung gezogen werden. Dabei wird der hintere Fersensporn unter Schonung des Achillessehnenansatzes abgetragen.
Das untere Sprunggelenk
Das untere Sprunggelenk ist Teil des Rückfußes und lässt sich in einen vorderen und einen hinteren Teil unterteilen. Das untere Sprunggelenk hat eine vergleichsweise geringe Beweglichkeit und ist insbesondere für die Auswärts- und Einwärtskantung des Fußes (Pronation und Supination) verantwortlich.
Eine angeborene Fehlstellung des Fußes als Unfallfolge oder in Folge von Lähmungen kann zur Veränderung des unteren Sprunggelenkes führen. Ebenso können entzündliche Erkrankungen oder Stoffwechselerkrankungen zu einer Arthrose führen. Die Folge sind belastungsabhängige Schmerzen. Sollten spezielle Einlagen- und Schuhversorgungen die Beschwerden nicht ausreichend bessern können, kommen operative Verfahren zur Anwendung. Hierbei können gleichzeitig Achsfehlstellungen beseitigt werden.
Bei passiv korrigierbaren Veränderungen (Kinder und Jugendliche) können spezielle Rekonstruktionen mit Versetzungen von Sehnen oder Einbringen von speziellen Schrauben (Operation nach Pisani) die Fehlstellung beseitigen.
Bei Erwachsenen können Rückfußfehlstellungen durch Korrektur der Fersenbeinstellung (Korrekturosteotomie) beseitigt werden.
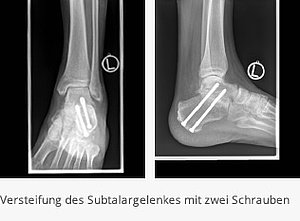
Ist bereits eine fortgeschrittene Arthrose des unteren Sprunggelenkes eingetreten, kommt die Versteifung des unteren Sprunggelenkes (Subtalargelenk) ggf. in Kombination mit einer Achskorrektur in Betracht.
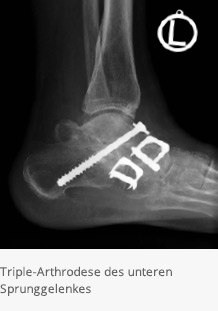
In Fällen, in denen auch das körpernahe Mittelfußgelenk (Chopartgelenk) von der Arthrose und/oder Fehlstellung betroffen ist, muss hier gleichzeitig eine Versteifung oder Korrektur erfolgen. In diesen Fällen spricht man von einer Triple-Arthrodese. In der Regel sind hierzu Knochenverpflanzungen vom Beckenkamm erforderlich. Die Stabilisierung erfolgt situationsabhängig in Kombination von Schrauben, Titan-Platten oder sogenannten Blount-Klammern. Hierbei handelt es sich um sehr komplexe Behandlungen mit erhöhtem Risiko einer Wundheilungsstörung, so dass in der Regel postoperativ eine mehrtägige stationäre Überwachung erforderlich ist. Bis zur knöchernen Heilung ist eine Ruhigstellung im Kunststoffgips erforderlich. Die Mobilisation erfolgt in diesen Fällen für 6-8 Wochen im Liegegips ohne Belastung. Daran schließt sich oftmals ein Belastungsaufbau im Gehgips an.
Das obere Sprunggelenk (OSG)
Das obere Sprunggelenk stellt eine Verbindung zwischen Schienbein, Wadenbein und Sprungbein dar. Annäherungsweise entspricht dies einem Scharniergelenk, es ist besonders für das Heben und Senken des Fußes verantwortlich. Auf Grund der speziellen Gelenkform sind jedoch auch gewisse Einwärts- und Auswärtsdrehungen möglich. Das obere Sprunggelenk gehört zu den am häufigsten von Unfällen betroffenen Gelenken (Brüche, Bänderrisse).
Die Verletzung der Außenbänder des oberen Sprunggelenks (fibulare Bänder) wird heute fast ausschließlich funktionell mit entsprechenden Schienenapparaten/Orthesen durchgeführt. Wird die Behandlung nicht konsequent durchgeführt oder kommt es bei wiederholten Bänderzerreißungen zu einer bleibenden Instabilität (chronische Instabilität der Außenbänder) kann es zur Entwicklung einer Sprunggelenksarthrose (Gelenkverschleiß) kommen.
Chronische Bandinstabilität des oberen Sprunggelenkes (fibulare Bandistabilität)
Kommt es nach einer Zerreißung der Außenbänder des oberen Sprunggelenkes nicht zu einer Ausheilung, entsteht eine Instabilität. Der*die Patient*in empfindet Unsicherheit beim Gehen auf unebenen Boden und berichtet über wiederholtes Umknicken. Häufig kann die Diagnose bereits durch eine klinische Untersuchung gestellt werden.
Für die operative Stabilisierung stehen unterschiedliche Verfahren zur Verfügung, die abhängig vom Alter des*der Patient*in und den bei der Operation noch vorzufindenden Geweben zur Anwendung kommen:
- Rekonstruktion der Bandreste, Bröstrom-Prozedur: Je nach Qualität der vorhandenen Bandreste kommt eine raffenden Naht oder raffende Vernähung der Bandreste mit dem Knochen, ggf. unter Anwendung eines Nahtankers in Betracht.
- Periostlappenplastik: Sind die vorhandenen Bandreste nicht ausreichend, und ist die Knochenhaut der*des Patientin*n noch kräftig ausgebildet, kann aus der Knochenhaut des Wadenbeines ein Bandersatz hergestellt und mit dem Sprungbein verschraubt werden.
- Peronealsehnenplastik: Sind weder die Bandreste noch die Knochenhaut als Rekonstruktionsmaterial geeignet, muss ein Teil der Peronealsehne aus Außenbandersatz verwendet werden. Hier sind die Variationsmöglichkeiten groß und es können mehrere Anteile des Außenbandapparates rekonstruiert werden. Hierbei handelt es sich um ein sehr stabiles Verfahren. Der Nachteil ist jedoch, dass häufig Bewegungseinschränkungen im oberen Sprunggelenk die Folge sind.
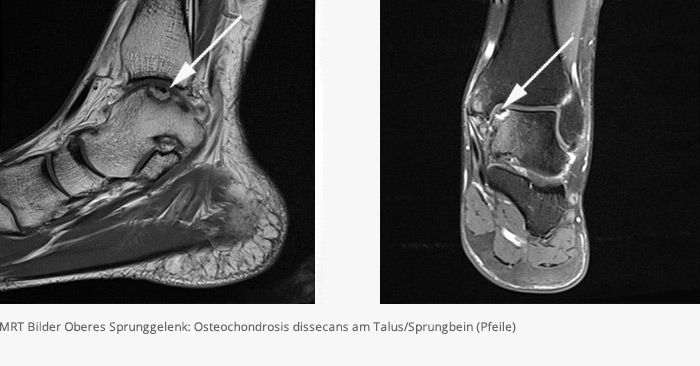
Osteochondrosis dissecans (OD)
Bei der Osteochondrosis dissecans handelt es sich um ein Absterben des Knochens unterhalb der Knorpelschicht. Bezüglich der Ursache sind viele Möglichkeiten diskutiert worden. Heute ist man der Meinung, dass es sich um die Folge wiederholter Minimalverletzungen handelt (repetitive Mikrotraumata). Hierunter versteht man das gehäufte Verdrehen oder Stauchen des Gelenkes wie es bei intensiven sportlichen Betätigungen vorkommt. Nach Übereinkunft der internationalen Knorpelforschungsgesellschaft (ICRS) von 2003 werden die Veränderungen in 4 Grade eingeteilt, wobei die Grade 1 und 2 in der Regel durch eine Gelenkspiegelung mit Anbohrung des Herdes behandelt werden können (siehe Sprunggelenksarthroskopie). Die Grade 3 und 4 bedürfen einer offenen operativen Behandlung (siehe Knorpelknochentransplantation).
Arthroskopie des oberen Sprunggelenk (OSG)
Die Arthroskopie (Gelenkspiegelung) wird nach entsprechender klinischer Diagnostik, Röntgenuntersuchung und ggf. Kernspintomographie (MRT) oder Computertomographie (CT) bei folgenden Erkrankungen erfolgreich eingesetzt:
- Begrenzten Knorpelschäden nach Unfällen am oberen Sprunggelenk (OSG)
- Osteochondrosis dissecans (OD)
- Weichteilimpingement (Einklemmung von Weichteilen)
- Knöchernen Anbauten im vorderen Gelenkanteil des OSG
Während der Arthroskopie kann der Knorpelüberzug des Gelenkes inspiziert und behandelt werden. Je nach Ausdehnung und Größe des Defektes wird der Knorpel geglättet, instabile Knorpelanteile entfernt oder eine Mikrofrakturierung durchgeführt. Bei der Mikrofrakturierung wird bei Knorpeldefekten der Randbereich zum Knorpel mit speziellen Instrumenten scharf abgesetzt und mit speziellen Meißeln die knöcherne Begrenzung im Knochenmark durchbrochen. Hierdurch kommt es zum Austreten von Stammzellen, die in dem Knorpeldefekt einen sog. Superclott bilden. Hieraus kann Faserersatzknorpel entstehen.
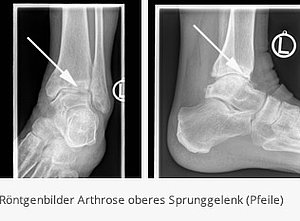
Arthrose des oberen Sprunggelenkes
Die Arthrose des oberen Sprunggelenkes hat unterschiedliche Ursachen. Neben der primären Arthrose, deren Ursache nicht bekannt ist, stehen sekundäre Arthrosen, wie Arthrosen als Folge von Stoffwechselerkrankungen (Hämochromatose, Chondrokalzinose), Arthrose als Folge eines Unfalls oder entzündliche Erkrankungen (Rheumatoide Arthritis).
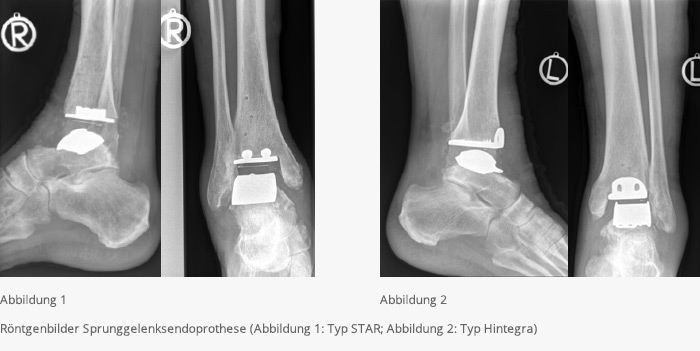
Sprunggelenksprothesen
Die Therapie der Arthrose des oberen Sprunggelenkes erfolgt vorzugsweise gelenkerhaltend mittels einer Sprunggelenksendoprothese. Als Referenzzentrum für Sprunggelenksprothetik sind wir mit dieser Operationsmethode bestens vertraut. Die wichtigste Voraussetzung für die Implantation einer Sprunggelenksprothese ist ein ausreichendes Knochenlager. Eine Knochentransplantation ist in begrenztem Umfang möglich. Auch die Achsverhältnisse im Bereich des Rückfußes, sowie die Stabilität der Sprunggelenksbänder und letztlich die Knochenqualität (Osteoporose) spielen eine wichtige Rolle bei der Indikationsstellung. Des Weiteren sollte noch eine ausreichende Beweglichkeit im oberen Sprunggelenk vorhanden sein. Eine sehr wichtige Voraussetzung für die Implantation einer Sprunggelenksprothese sind reizfreie Hautverhältnisse und insbesondere ungestörte Durchblutungsverhältnisse. Die von uns verwendete Prothese ist eine zementfreie Prothese, die am Knochen festwächst. Die Sprunggelenksprothesen bestehen aus 3 Komponenten:
- einer gerundeten Kappe für die Sprungbeinrolle (Talus)
- einer Platte für die Schienbeingelenkfläche (Tibia)
- sowie einem freibeweglichen Polyethylen-Gleitkern, wodurch die Hebe- und Scherkräfte zwischen den metallischen Komponenten vermindert und somit die Haltbarkeit der Prothese verbessert wird.
Auch bei seltenen Lockerungen von Komponenten der von uns bevorzugten Prothese, muss nicht zwangsläufig eine Versteifung des Gelenkes erfolgen, da gute Revisionskomponenten zur Verfügung stehen.
Nachbehandlung
Wegen des hohen Risikos einer Wundheilungsstörung stellen wir das Sprunggelenk in den ersten 14 Tagen nach der Operation ruhig. Nach Entfernung der Hautnaht wird der Patient in unserer Klinik mit einem Spezialschuh ausgestattet, der die volle Belastung des operierten Beines ermöglicht. Bei röntgenologisch unveränderter Implantatlage wird mit aktiven und passiven Bewegungsübungen begonnen. Wir empfehlen 6 Wochen nach Operation eine Anschlussbehandlung unter stationären Bedingungen für intensive therapeutische Maßnahmen.
Gleichzeitig können maßangefertigte Einlagen durch unsere orthopädische Werkstatt angefertigt werden, um den Rückfuß in einer neutralen Stellung zu stabilisieren. Regelmäßige Nachkontrollen (alle 3 Monate) sind erforderlich um die Stellung der Prothese und das klinische Erscheinungsbild zu prüfen.
Versteifung des oberen Sprunggelenk (Arthrodese des oberen Sprunggelenkes)
Eine Versteifung des oberen Sprunggelenkes ist Fällen eines Sprunggelenkverschleißes vorbehalten, bei denen die Implantation einer Prothese nicht in Frage kommt.
Dies sind in erster Linie Fälle mit schlechter Knochenqualität, ausgeprägter Fehlstellung, starken Bandinstabilitäten oder Patienten mit erheblichem Übergewicht. Die Versteifung des oberen Sprunggelenkes stellt ein bewährtes Verfahren zur Schmerzreduktion dar. Insbesondere beim Treppensteigen macht sich die Versteifung des Gelenkes jedoch nachteilig bemerkbar. Darüber hinaus besteht längerfristig das Risiko einer sog. der Anschlussarthrose der benachbarten Fußgelenke durch Überlastung. Die Versteifung erfolgt mittel spezieller Schrauben, in Einzelfällen auch mit speziellen Platten und macht in der Regel die Verpflanzung von Knochen aus dem körpereigenen Beckenkamm erforderlich. In Fällen, in denen auch das untere Sprunggelenk verschlissen ist, verwenden wir zur Stabilisierung einen Nagel, der in den Markraum eingebracht wird. Hiermit ist eine besonders stabile Situation herzustellen.
Die Nachbehandlung nach Versteifungsoperationen besteht in einer Gipsruhigstellung, die abhängig von der Knochenqualität bis zu 12 Wochen betragen kann.
Sportorthopädie
Die Arthroskopie (Gelenkspiegelung) hat in der Beurteilung intraartikulärer Schäden einen festen Platz. Sie ermöglicht eine detaillierte Sicherung des klinischen Befundes. Die guten Erfahrungen am Kniegelenk haben zum Einsatz der arthroskopischen Technik an allen größeren Gelenken, wie Hüftgelenk, Sprunggelenk und Ellenbogengelenk geführt.
Zu den Instrumentarien der Optik und Kamera gehören eine Vielfalt von Arbeitsgeräten (u. a. Tasthaken, Schneidegeräte, Elektroinstrumente). Zur Dokumentation werden digitale Photoaufnahmen und Videos angefertigt. Die arthroskopischen Eingriffe werden unter Anwendung von steriler Spülflüssigkeit durchgeführt. Die minimalinvasive Technik ermöglicht die Glättung von Knorpelschäden und die Entfernung von gelösten Knorpelanteilen oder freien Gelenkkörpern, sowie die Resektion von Bindegewebswucherungen, die Ausschneidung oder Naht von Meniskusrissen unter Erhalt der gesunden Strukturen.
Arthroskopisch assistiert werden Kreuzbandplastiken durchgeführt. Auch die Anbohrung von durchblutungsgestörten Knochenarealen (Osteochondrosis dissecans) bei intakter Knorpeloberfläche im Gelenk wird arthroskopisch assistiert und unter Verwendung des Röntgengerätes durchgeführt.
Durch die Arthroskopie kann die Schädigung umgebender Strukturen vermieden werden und dadurch wird eine sehr schnelle Wiederherstellung der Funktion der Gelenke und damit Rehabilitation der Patienten ermöglicht. Es ist daher nicht verwunderlich, dass diese arthroskopischen Techniken besonders im Rahmen der Sporttraumatologie einen festen Platz im therapeutischen Konzept haben. Die vielfältigen Verletzungen der Sportler fordern eine schnelle Wiederherstellung der vollen Leistungsfähigkeit unter Vermeidung eines Aktivitätsdefizits.
Knorpelchirurgie
Häufige Ursache für Gelenkbeschwerden stellt der Knorpelschaden dar. Insbesondere das Kniegelenk ist hierbei betroffen. Die Ursachen für das Auftreten eines Knorpelschadens im Kniegelenk sind vielfältig: (Sport)Unfälle, Achsfehlstellungen, Verletzungen des Kapselbandapparates oder Nekrosen im Rahmen einer Osteochondrosis dissecans.
Aufgrund der geringen Regenerationsfähigkeit des hyalinen Gelenkknorpels sind in der Vergangenheit die Therapiemöglichkeiten begrenzt gewesen.
Das heutige moderne Therapiemanagement basiert auf drei Säulen:
- Die konservative Therapie, z.B. mit Krankengymnastik, Ultraschall, Lymphdrainage und Magnetfeldtherapie
- Die medikamentöse Therapie mit der oralen Gabe von Chondroitin und Glucosamin, sowie der Infiltration von Hyaluronsäurederivaten
- Die operative Therapie
Nach Versagen der ersten beiden Therapiekonzepte und in Abhängigkeit von der Genese und des Ausmaßes der Knorpelläsion stellt die operative Versorgung das Mittel der Wahl dar. Zunächst muss das betroffene Gelenk einer eingehenden Diagnostik unterzogen werden. Nach eingehender Anamneseerhebung erfolgt die weitere bildgebende Diagnostik mittels Röntgen-Standardaufnahmen des Gelenkes in 2 Ebenen und oftmals eine kernspintomographische (MRT, NMR) Untersuchung. Mit dieser kann man den Grad und das Ausmaß des Knorpelschadens abschätzen. Im gemeinsamen Gespräch mit dem Patienten wird die weitere Therapie festgelegt.
Für die operative Versorgung einer Knorpelläsion stehen, je nach Ausmaß der Läsion verschieden Techniken zur Verfügung. Diese unterscheiden sich hinsichtlich ihrer Invasivität und ihrer Wirkmechanismen.
1. Abtragen störender Knorpelanteile
Dieses Verfahren ist arthroskopisch durchführbar, wobei kleine Fasszangen oder kleine rotierende Fräsen (Shaver) die Oberfläche des Knorpels glätten.
2. Induktion von Faserknorpel (= Ersatzknorpel)
Auch dieses Verfahren zählt zu der Gruppe der arthroskopischen Gelenkeingriffe. Hierbei wird nach Glättung der Läsionsränder entweder mittels eines feinen Drahtes der Restknorpel bis zum subchondralen Knochen aufgebohrt (Pridie-Bohrung) oder die Skleroseschicht mit Hilfe eines feinen Meißels durchbrochen (Microfrakturierung). Hierdurch entsteht aus den freigesetzten Stammzellen sog. Ersatz-oder Faserknorpel. Die Knorpeldefekte sollten hierbei eine Größe von 1–3 cm² nicht überschreiten.
Defekte mit einem Durchmesser von mehr als 15 mm erfordern Techniken, die eine Transplantation von knorpelbildenden Zellen ermöglichen. Hierzu zählen die OCT (osteochondrale autologe Transplantation) und die ACT (autologe Chondrozytentransplantation), sowie die MACT (matrixassoziierte autologe Chondrozytentransplantation). Die Auswahl der Verfahren richtet sich nach dem Durchmesser und der Lokalisation des Defekts. Wir führen in unserem Haus die ACT und die MACT offen chirurgisch durch.
- Bei der OCT werden Knochen-Knorpelzylinder aus einer minder belasteten Region des Kniegelenks entnommen und danach im Press- Fit Verfahren in den Knorpeldefekt angepasst.
- Die MACT hat das Ziel einen tiefen Knorpeldefekt vollständig mit qualitativ gleichwertigem Gewebe aufzufüllen. Der unter dem Knorpeldefekt gelegene sogenannte subchondrale Knochen muss dafür intakt sein. Diese Methode ist für Knorpeldefekte von 2–9 cm² geeignet. In offener Technik wird der Knorpeldefekt vorbereitet,. Dann wird das benötigte Transplantat aus dem matrixassoziierten Knorpeltransplantat mit einer Formstanze ausgeschnitten und die Matrix mit den Knorpelzellen in den vorbereiteten Defekt eingeklebt.
- Im Rahmen der ACT (auch AMIC genannt), die häufig bei Knorpeldefekten mit auch darunterliegenden Knochendefekten durchgeführt wird, erfolgt eine Glättung der Ränder der Knorpelläsion und eine Anbohrung des darunterliegenden Knochens, um dann den Defekt mit autologer Spongiosa (Schwammknochen) aufzufüllen und mittels einer Kollagen II/III-Membran zu decken.
Alle Eingriffe am Knorpel eines Gelenks bedürfen jeweils eines speziellen postoperativen Managements. Hierzu zählen gesonderte krankengymnastische Techniken, Kyrotherapie, Muskelstimulation, Ultraschall, Lymphdrainage und die Limitierung der Belastung und des Bewegungsausmaßes mit Hilfe orthopädischer Orthesen.
Zusammenfassend muss man konstatieren, dass in der heutigen Zeit genügende Therapieregime beim Vorliegen einer Knorpelläsion zur Verfügung stehen. Der wichtigste Faktor ist die rechtzeitige Diagnosestellung, um die entsprechende Therapie einleiten zu können.
Kniegelenkersatz
Wann ein Kunstgelenk implantiert wird
Arthrose, sprich Gelenkverschleiß, betrifft besonders häufig die Kniegelenke. Die Ursachen können in angeborenen Gelenkfehlstellungen, unfallbedingten Gelenkschädigungen, starkem Übergewicht oder entzündlichen Gelenkerkrankungen, wie etwa Rheuma, liegen. Häufig tritt ein Gelenkverschleiß aber auch ohne erkennbare Ursache auf. Ist ein Gelenk so stark geschädigt, dass nichtoperative Behandlungsmethoden keine hinreichende Beschwerdelinderung mehr bewirken können, erfolgt in den allermeisten Fällen der Einsatz eines Kunstgelenkes.
Besonderheiten des künstlichen Kniegelenksersatzes
Das Kniegelenk weist aufgrund der Form seiner Oberflächen und seiner ausgefeilten Bandführung eine einzigartige Biomechanik auf. Ziel der Operation ist neben der Schmerzminimierung die bestmögliche Wiederherstellung der ursprünglichen Gelenkfunktion. Dabei ist eine balancierte Kapsel-Bandführung ebenso bedeutsam wie die Rekonstruktion der Beinachse. In Abhängigkeit von der Lokalisation und dem Ausmaß des Gelenkverschleißes bieten wir unseren Patienten alle endoprothetischen Versorgungsmöglichkeiten, vom Teilgelenkersatz bis zur Vollprothese an. Für die Versorgung von schweren Achsfehlstellungen, Bandinstabilitäten und Knochendefekten stehen spezielle Prothesensysteme zur Verfügung, die von unseren erfahrenen Haupt- und Senioroperateuren eingesetzt werden.
Im Vordergrund steht der Patient
Bei der Planung eines künstlichen Kniegelenks sind patientenindividuelle Faktoren zu berücksichtigen. Diese haben insbesondere Einfluss auf das Operationsverfahren und die Implantatwahl. Anhand der Röntgenbilder des verschlissenen Gelenkes führen unsere Operateure vor jeder Operation mit einem speziellen Planungsprogramm am Computer die Prothesenplanung durch. Als EndoProthetikZentrum der Maximalversorgung steht uns eine umfassende Palette verschiedener Implantatetypen zur Verfügung. Damit können wir unseren Patienten eine optimale patientenspezifische Prothesenauswahl anbieten. Moderne Operationsverfahren gewährleisten ein geringes Weichteiltrauma sowie einen bestmöglichen Knochenerhalt.