Erkrankungen und Behandlungen
Ihr Arzt oder Ihre Ärztin hat bei Ihnen die Diagnose Brustkrebs gestellt. Nun stellen sich für Sie viele Fragen: Wie geht es weiter? Welche Therapiemöglichkeiten gibt es für mich? Wie kann ich die bestmögliche Behandlung für mich erhalten? Einen Überblick über Diagnostik, Therapie, Pflege und Nachsorge am Brustzentrum des Johannes Wesling Klinikums finden Sie im Folgenden.
1. Ultraschall der Brust
Die Ultraschalluntersuchung der Brust (Mamma-Sonographie) hat in den letzten Jahren große technische Fortschritte gemacht. Auch kleinere, noch nicht tastbare Befunde kann man damit heute erkennen. Die Sonographie ist auch eine bewährte Methode, um Zysten und Tumore zu unterscheiden. Man kann heute Knoten in drei Ebenen darstellen. Solche Geräte setzen wir im Brustzentrum ein. Die Ultraschall- untersuchung der Brust wird im Rahmen der Vorstellung in der Brustsprechstunde durchgeführt.
2. Mammographie
Die Mammographie ist noch immer die zuverlässigste Methode in der Früherkennung von Brustkrebs. Hierbei wird die Brust in zwei Ebenen geröntgt. Auch sehr kleine, nicht tastbare Knoten können so erkannt werden. Es ist ferner das einzige Verfahren, mit dem Mikroverkalkungen sicher nachgewiesen werden können. Dies ist insofern wichtig, da Verkalkungen in den Milchgängen auf Krebsvorstufen oder sogar auf fortgeschrittene Krebsformen hinweisen können.
Bei einer Mammographie, die im Institut für Radiologie und Nuklearmedizin des Johannes-Wesling-Klinikum durchgeführt wird, erfolgt in jedem Fall eine Doppelbefundung durch Ober- und Chefarzt. Ebenso werden auswärtig bereits erfolgte Aufnahmen mitbeurteilt und ggf. durch Vergrößerungs- und Spezialaufnahmen ergänzt. Anschließend bespricht der Radiologe die Untersuchungsergebnisse mit dem behandelnden Gynäkologen.
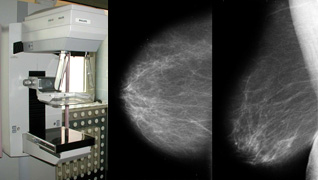
Mammographiegerät und Mammographie (re. Brust)
3. MR-Mammographie
In schwierigen Fällen, in denen Mammographie und Sonographie nicht zur Klärung des Brustkrebsverdachtes ausreichen, steht die Kernspinmammographie (auch MR-Mammographie genannt) zur Verfügung. Diese Untersuchung kann wertvolle Informationen zur Bewertung eines Knotens liefern. Sie spielt ferner eine wichtige Rolle bei sehr röntgendichtem Brustgewebe und nach Implantation einer Brustprothese.
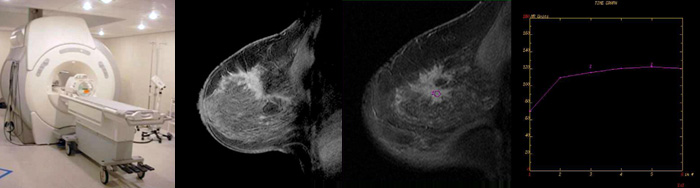
Kernspintomographie und MR-Mammographie
4. Entnahme einer Gewebeprobe (Biopsie)
Die Gut- oder Bösartigkeit eines Gewebes kann erst durch die feingewebliche Untersuchung (Histologie) beurteilt werden. Dafür muss in schonender Weise Gewebe entnommen werden. Prinzipiell stehen drei verschiedene Methoden zur Verfügung. In allen Fällen untersucht der Pathologe anschließend das Gewebe unter dem Mikroskop.
4.1 Stanzbiopsie
Ein Gewebsknoten wird unter Bildkontrolle (meist per Ultraschall) lokalisiert. Nach örtlicher Betäubung werden mit einer Hohlnadel mehrere Gewebeproben aus dem Knoten gewonnen (=Hochgeschwindigkeitsstanzbiopsie). Liegt eine Gewebeprobe bei der Vorstellung in der Brustsprechstunde noch nicht vor, so wird die Stanzbiopsie im Rahmen der Brustsprechstunde durchgeführt. Der Befund liegt innerhalb von 24 bis 48 Stunden vor. Die Patientinnen, sowie der einweisende Arzt (Hausarzt/ Frauenarzt) , werden telefonisch über den Befund informiert.
4.2. Vacuumbiopsie
Wenn krebsverdächtige Verkalkungen oder Verdichtungen vorliegen, können diese Herde digital lokalisiert und weiter geklärt werden. Es steht eine spezielle Liege zur Verfügung, die Zielaufnahmen der Brust in Bauchlage erlaubt. Aus dem auffälligen Gewebe kann nach einer örtlichen Betäubung eine gezielte Probe entnommen werden (=Vacuumbiopsie).

Digitale Biopsieeinheit und Vacuumbiopsie
4.3. Offene PE (Probeentnahme)
Nicht immer ist die Stanz- oder Vacuumbiopsie geeignet. Dann muss der auffällige Bezirk durch eine Operation entfernt werden. Je nach Befund können größere Gewebeareale mit einem kleinen Draht markiert werden, der die sichere Entfernung des Gewebes im Rahmen einer kleinen Operation ermöglicht.
Im Institut für Pathologie im Johannes-Wesling-Klinikum Minden werden die Gewebeproben durch spezialisierte Pathologen untersucht und beurteilt. In dringenden Fällen geben diese den Befund unmittelbar telefonisch weiter an den behandelnden Arzt. Bei der Untersuchung des Gewebes auf Gut- oder Bösartigkeit werden zusätzlich prognostisch wichtige Gewebemerkmale wie Hormonrezeptoren und Her-2neu-Rezeptoren bestimmt.
Staging-Untersuchung (Metastasensuche)
Vor oder direkt nach der Operation werden folgende Untersuchungen immer durchgeführt:
- Ultraschall der Leber
- Gynäkologischer Ultraschall
- Knochenszintigramm
- Röntgen der Lunge (=Rö-Thorax)
Dies ist wichtig für die Festlegung der weiteren Therapie nach der Operation, d.h. es wird mit Hilfe der o.g. Untersuchungen kontrolliert, ob sich in anderen Organen (Leber, Lunge, Knochen, Eierstöcke) bereits Metastasen angesiedelt haben. Sind die Befunde nicht eindeutig, werden eventuell weitere Untersuchungen (CT, MRT) durchgeführt.
Bei besonderen Fragestellungen kann zur Metastasensuche seit 2008 im Johannes Wesling-Klinikum auch ein PET-CT durchgeführt werden.
1. PET-/ CT
Das PET-/CT steht für die Kombination der Verfahren Positronen Emissions Tomographie (PET) und Computertomographie (CT). Die PET ist ein nuklearmedizinisches Verfahren, bei dem die Verteilung von radioaktiv markierten Biomolekülen im menschlichen Körper aufgezeichnet wird. Dazu werden dem Patienten winzigste Mengen der radioaktiven Substanz über eine Vene gespritzt. Bei den radioaktiv markierten Substanzen handelt es sich fast ausschließlich um Moleküle, die auch natürlich im Körper vorkommen und daher normalen Stoffwechselvorgängen folgen. Die PET-Kamera ermöglicht eine Aufzeichnung dieser Stoffwechselaktivitäten. Krebszellen wiederum weisen ein schnelleres Wachstumsverhalten auf als normale Zellen, so dass ihre Stoffwechselaktivitäten deutlich erhöht sind und sich damit in den PET-Aufnahmen vom gesunden Gewebe unterscheiden.
Wichtig: Die gesetzlichen Krankenkassen zahlen die Untersuchung bisher nur für Lungenkrebs und in verhandelten Einzelfällen.
Anmeldung und Kontakt unter:
Institut für Radiologie und Nuklearmedizin im Johannes Wesling-Klinikum
Telefon: 0571 790-4647
Anmeldung zur Brustsprechstunde:
Spezialambulanz der Frauenklinik in der Zeit von:
Montags – Donnerstags von 08.00 – 16.00 Uhr
Freitags von 08.00 – 14.30 Uhr
Telefon: 0571 790-4150
1. Den Krebstyp festlegen
Ist das untersuchte Gewebe bösartig, so muss eine vollständige histologische Diagnose folgende Merkmale enthalten:
Nichtinvasive Karzinome
Bei diesen besonderen Typen von Brustkrebs, auch „in situ“ Karzinome genannt, zeigen die einzelnen Zellen unter dem Mikroskop zwar die Eigenschaften von Krebszellen, aber mit einem Unterschied: sie sind noch auf ihren Ursprungsort begrenzt und noch nicht in die Nachbarschaft eingedrungenen (= nicht-invasiv).
Zu den nicht-invasiven Karzinomen gehört das DCIS (duktales Carcinoma in situ). Hier sind die Krebszellen streng auf die Milchgänge begrenzt. Das DCIS breitet sich jedoch nicht immer gleichmäßig aus. Es überspringt beim Wachsen kleinere Strecken in den Milchgängen. Diese Lücken können bis zu einem Zentimeter betragen. Da ein DCIS in der Regel keine Metastasen ausbildet, ist diese Form von Brustkrebs durch eine Operation und einer anschließenden Strahlentherapie heilbar. Voraussetzung ist aber, dass bei der Entdeckung und Behandlung auf das heimtückische Wachstumsverhalten des Karzinoms geachtet wird. Deshalb muss bei der Entfernung solcher Krebsvorstufen der Sicherheitsabstand von 1 cm zwischen dem veränderten und gesunden Brustgewebe eingehalten werden. Wenn dies nicht gelingt, oder ein DCIS sich über sehr lange Strecken in den Milchgängen ausgebreitet hat, können dies die Gründe für eine Brustamputation sein. Eine anschließende Strahlentherapie ist hier dann nicht notwendig.
Invasive Karzinome
Die Bezeichnung „invasives Karzinom“ fasst alle Formen von Krebs zusammen, die bereits in das benachbarte Gewebe eingedrungen sind. Damit besteht die Gefahr, das Krebszellen in den Körper gestreut wurden, was letztlich zu Tochtergeschwülsten (=Metastasen) führen kann. Deshalb sind die verschiedenen Arten von invasivem Brustkrebs systemische Erkrankungen, die nicht mehr nur auf die Brust allein beschränkt sind, sondern das gesamte Organsystem betreffen können. Zu den invasiven Tumoren gehören:
- invasiv duktales Karzinom
- invasiv lobuläres Karzinom
- muzinöses, tubuläres oder papilläres Karzinom
- inflammatorisches Karzinom
2. Die Beschreibung nach der so genannten TNM-Klassifikation
Krebsmediziner haben sich seit langem auf eine international weitgehend einheitliche Beschreibung bösartiger Tumoren nach ihrer Größe und ihrer Ausbreitung geeinigt. Diese TNM-Klassifikation ist auf einem einfachen Buchstabensystem aufgebaut, das sich von den englischen Fachausdrücken ableitet. Die TNM-Klassifikation dient bereits der Planung vor der Operation und wird zur Beschreibung des Tumors und seiner Ausdehnung auch vom Radiologen und Operateur verwendet.
Folgende Buchstaben stehen für:
T=Tumor: Nach dem Buchstaben steht eine Zahl für die Größeneinteilung des Tumors. Sie beschreibt aber nicht die tatsächliche Tumorgröße in cm, sondern eine Zuordnung zu einer bestimmten Gruppe:
T1: Tumore bis 2 cm
T2: Tumore zwischen 2 – 5 cm
T3: Tumore, die größer als 5 cm sind
T4: hier hat sich der Tumor auf die Haut oder die Brustmuskulatur ausgedehnt, ohne Berücksichtigung der eigentlichen Tumorgröße
N=node (= englischer Fachausdruck für Lymphknoten):
Zu den regionären Lymphknoten einer Brust zählen die Achsel-Lymphknoten derselben Seite und die Lymphknoten, die unter dem Brustbein liegen.
N0: wird auch nodal-negativ genannt und bedeutet, dass keine Lymphknoten befallen sind.
N1: beschreibt befallene, aberbewegliche Lymphknotenmetastasen in der Achselhöhle
N2: besagt, dass diese Lymphknotenmetastasen miteinander verbacken und nicht mehr beweglich sind
N3: bedeutet, das die Lymphknoten hinter dem Brustbein befallen sind
M=Metastasen (genauer Fernmetastasen):
Fernmetastasen sind alle bösartigen Töchtergeschwülste, die in anderen Organen, aber auch in Lymphknoten entstehen, die nicht unter die N-Gruppe fallen (z. B. Lymphknoten unterhalb des Schlüsselbeins).
M0: keine Metastasen gefunden
M1: Fernmetastasen vorhanden
G=Grading
Das Grading wird mit „G“ abgekürzt und bedeutet den Grad der Differenzeirung oder auch das „Maß an Bösartigkeit“. Das Grading kennt 3 Stufen: G1, G2 und G3. Je höher die Stufe ist, umso mehr weicht das Tumorgewebe vom normalen Brustdrüsengewebe ab.
L=Lymphatic invasion (=Einbrüche in Lymphgefäße):
L0: die Lymphgefäße in der Tumorumgebung sind frei von Krebszellen
L1: der Tumor hat die umgebenden Lymphgefäße befallen (=Lymphangiosis)
V: Venous invasion (=Einbrüche in Venen):
V0: negativer Befund, keine Krebszellen
V1: positiver Befund mit Nachweis von Tumorzellen in der Wand der Blutgefäße
R=Residual Tumor (=Resttumor):
Die R-Klassifikation bezieht sich ausschließlich auf den Rand des Operationspräparates.
R0: steht für tumorfreie Resektionsränder.
R1: mikroskopisch erkennbar reichen Krebszellen unmittelbar an den Resektionsrand heran (kein Sicherheitssaum)
R2: mit bloßem Auge sind Tumorreste erkennbar
Die Austestung auf Hormonrezeptoren
Hormonrezeptorbestimmung
Dieses Gewebemerkmal der Tumorzellen wird bei etwa 70 bis 80 Prozent der Frauen gefunden, jedoch in unterschiedlich starker Ausprägung. Der Hormonrezeptorstatus ist als Prognosefaktor unbestritten. Je mehr hormonsensible Zellen der Tumor hat, desto günstiger ist der Krankheitsverlauf. Positiver Hormonrezeptoren sind die Voraussetzung für eine adjuvante Anti-Hormonelle Therapie, das heißt eine Anti-Hormontherapie nach der Operation. Ob und wie viele Hormonrezeptoren auf den Krebszellen sind, prüft ein Test bei der pathologischen Untersuchung des Tumors.
Man unterscheidet
- Östrogenrezeptor (ER)
- Prognoserezeptor (PR)
HER-2-neu-Bestimmung
Wenn dieser Wachstumsfaktor vermehrt in den Tumorzellen vorhanden ist, wird die Tumorzelle zur gesteigerten Bildung von HER-2-neu – „Antennen“ (= Rezeptoren) auf der Zelloberfläche angeregt. Über diese sogenannten HER-2-neu-Rezeptoren binden die Krebszellen Stoffe aus dem Körper an sich, die das Zellwachstum fördern.
DAKO 0 und DAKO 1+: negativ
DAKO 2+: ein zusätzlicher Test (FISH-Test) ist erforderlich, um konkret zu Bestimmen, ob der Rezeptorstatus positiv oder negativ ist
DAKO 3+: positiv
Wichtig! Aufbewahrung des Tumormaterials
Im Institut für Pathologie am Johannes Wesling Klinikum Minden werden die Gewebeproben für 10 Jahre aufgehoben und konserviert, um evtl. später weitere Untersuchungen durchführen zu können.
Kontakt
Institut für Pathologie im Johannes Wesling Klinikum
Telefon: 0571 / 7 90-47 01
E-Mail: pathologie[at]klinikum-minden[dot]de
Wenn die Diagnose Brustkrebs durch die Biopsie gesichert ist, wird gemeinsam besprochen, ob erst eine Operation mit einer anschließenden adjuvanten Therapie durchgeführt wird oder eine neoadjuvante Therapie, in der vor der Operation eine Hormon- oder Chemotherapie durchgeführt wird. Die Entscheidung hierüber ist von unterschiedlichen Faktoren abhängig, zum Beispiel von der Tumorgröße.
1. Vor der Operation
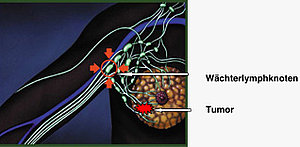
Liegt ein Mammakarzinom (Brustkrebs) vor, ist es für die Einschätzung der Prognose und die richtige Behandlung wichtig zu wissen, ob Lymphknotenmetastasen vorliegen. Hierzu wird zunächst ein Ultraschall der Achselhöhle durchgeführt. Sind hier noch keine Auffälligkeiten zu sehen, wird eine Szintigraphie zur Erfassung des Wächterlymphknotens (Sentinel Lymph Node oder SNE) in der Achselhöhle durchgeführt.
Der Wächterlymphknoten wird vor der Operation mit einer radioaktiven Substanz markiert, die im Bereich des Tumors unter die Haut gespritzt wird und von dort aus über die Lymphwege zu den Lymphknoten gelangt. Bei der Operation kann die gespeicherte Substanz dann mit einem geeignetem Detektor aufgespürt werden. Dies geschieht zu Beginn der Operation, das heißt der erste Lymphknoten nach dem Tumor (Wächter) wird entfernt und in der Pathologie histologisch untersucht (Schnellschnitt). Während der weitren Operation an der Brust wird der Befund an den Operateur übermittelt (bereits nach etwa 15 bis 20 Minuten). Ist der Wächterlymphknoten nicht befallen, müssen keine weiteren Lymphknoten aus der Achselhöhle entfernt werden. Ist der Befund jedoch positiv, das heißt der Wächter ist bereits befallen, dann müssen alle Lymphknoten aus der Achselhöhle entfernt werden.
2. Operative Therapie
2.1. Brusterhaltende Therapie (BET)
Das Brustzentrum Klinikum Minden versucht dort, wo es medizinisch vertretbar ist, brusterhaltend zu operieren. Der Tumor wird mit angrenzendem, noch gesundem Gewebe entfernt. In der Brust sollen keine Tumorreste bleiben.
2.2. Abnahme der Brust (Abaltio oder Mastektomie)
In bestimmten Fällen, je nach Tumorart (z. B. DCIS) und der Größe des Tumors ist es auch heute noch unumgänglich, die Brust abzunehmen. Jede Patientin, die eine Ablatio erhalten hat, bekommt noch während des Klinikaufenthaltes eine brustprothetische Versorgung, die aus einem weichen BH und einer leichten Brustprothese besteht. Ist die Operationswunde komplett abgeheilt verschreibt der weiterbehandelnde Frauenarzt später die „richtige“ Brustprothese. Welche Brustprothesen es gibt und welche Prothese später für eine Frau geeignet ist, darüber werden unsere Patientinnen bereits vor ihrer Entlassung durch die Mitarbeiterin der Orthopädie-Technik im Johannes-Wesling-Klinikum informiert und beraten.
Wir empfehlen bzw. bieten Ihnen an:
Zur Anpassung der Brustprothese nach der OP (Erstversorgung) und der darin integrierten Beratung hat es sich bewährt, wenn Sie Ihren Ehemann/Partner, oder Ihre beste Freundin dazu bitten. Mit einem lieben Menschen an Ihrer Seite ist das bewusste „Sehen“ der OP-Wunde und des Spiegelbildes leichter.
2.3. Wiederherstellung der Brust (Brustrekonstruktion)
Im Brustzentrum Klinikum Minden wird sowohl ein onkoplastischer Brustaufbau mit Expanderprothesen und späteren Implantaten angeboten, wie auch Haut- und Muskellappenplastiken zur sofortigen oder späteren Rekonstruktion der Brust mit körpereigenem Gewebe vom Rücken (Latissimus dorsi-Lappenplastik) oder von der Bauchdecke (TRAM-Lappenplastik). Eine angleichende Operation der gegenseitigen Brust, um ein symmetrisches Erscheinungsbild zu erreichen, wird ebenfalls im Brustzentrum angeboten. Ebenfalls ist eine Brustwarzen-Rekonstruktion möglich (operativ und durch Tätowierung).
Einholen einer zweiten Meinung
Jede Patientin hat zu jederzeit die Möglichkeit, eine zweite Meinung bzgl. der von uns empfohlenen Operation/Therapie in einem anderen Brustzentrum oder einem spezialisierten Krankenhaus einzuholen. Bei der Kontaktaufnahme sind wir gerne behilflich.
2.3. Schmerztherapie nach der Operation
In Absprache mit den Anästhesisten wird direkt nach der Operation und in den darauf folgenden Tagen eine umfassende Schmerztherapie durchgeführt.
Anmeldung unter:
Spezialambulanz der Frauenklinik
Montags – Donnerstags, 8 – 16 Uhr
Freitags, 8 – 14.30 Uhr
Telefon: 0571 / 790-4150
3. Medikamentöse Therapie
Zusätzlich zur operativen Entfernung des Tumors bleiben mehrere Methoden der medikamentösen Behandlung. Sie ist jeweils abhängig von der Tumorformel und dem Hormonrezeptorstatus.
3.1 Chemotherapie
Bei der Chemotherapie werden Medikamente gegeben, die das Wachstum von Krebszellen verhindern (Zytostatika). Man kann damit auch Krebszellen erreichen, die sich an anderen Stellen im Körper angesiedelt haben und noch gar nicht zu sichtbaren Veränderungen geführt haben. Nachteilig sind die Nebenwirkungen wie Übelkeit und Erbrechen, die heute aber gut kontrolliert werden können (Tipps hierzu finden Sie im Anhang). Die Chemotherapie wird meist als Infusion gegeben. Das kann in der Regel ohne Klinikaufenthalt in unserer Onko-Tagesklinik geschehen (Kontakt siehe Anhang).
Im Rahmen der Information und Aufklärung zur Chemotherapie, also noch vor Beginn der eigentlichen Therapie, erhalten alle Patientinnen eine Verordnung für eine Perücke.
Wichtig bei Kinderwunsch
Bei Patientinnen mit bestehendem Kinderwunsch und notwendiger Chemotherapie sollte vor Beginn der Therapie eine Beratung zusammen mit einem Fertilitätsmediziner erfolgen. Unsere Bitte: Bitte sprechen Sie uns an!
Wichtig während der Chemotherapie!
Bitte kommen Sie nicht mit Ihrem eigenem PKW zur Chemotherapie, auf Grund der Therapie und der weiteren verabreichten Medikamente sind Sie im Anschluss an die Behandlung fahruntüchtig. Können Sie durch Angehörige nicht gebracht und abgeholt werden, bekommen Sie von uns den Antrag für die Kostenerstattung für Ihre Krankenkasse sowie einen Taxischein.
3.2 Antihormontherapie
Wird das Wachstum der Brustzellen hormonell beeinflusst (Hormonrezeptor positiv), so kann man dies therapeutisch nutzen. Es werden Medikamente gegeben, die das Östrogen hemmen. Die Therapie ist in der Regel gut verträglich.
3.3 Antikörpertherapie
Einige Brustkrebszellen weisen besondere Andockstellen (Rezeptoren) an der Oberfläche auf. Über diese so genannten HER-2-neu-Rezeptoren binden die Krebszellen Stoffe aus dem Körper an sich, die das Zellwachstum fördern. Bei der Antikörpertherapie werden spezielle Antikörper gegeben, die genau diese Andockstellen besetzen. Es wird verhindert, dass die wachstumsfördernden Stoffe wirksam werden. Die Antikörpertherapie erfolgt als Infusion.
Was benötige ich, um mich in der Onko Tagesklinik vorzustellen?
Sie benötigen entweder eine Einweisung Ihres Frauenarztes oder Hausarztes oder eine Überweisung von Ihrem Hämatolo-/Onkologen.
Anmeldung unter:
Onkologische Tagesklinik
Montags – Donnerstags, 18 – 16 Uhr
Freitags, 8 – 14.30 Uhr
Telefon: 0571 790-1650
Während des Klinikaufenthaltes strömen viele Eindrücke und Informationen auf Sie ein. Unsere Pflegkräfte auf der Station A 10 sind für Sie da, wenn Sie Fragen haben oder über Ihre Ängste und Sorgen sprechen möchten.
Die individuelle, persönliche Betreuung ist uns ein besonderes Anliegen. Wir möchten, dass Sie sich in dieser besonderen Situation gut aufgehoben fühlen. So unterstützen wir Sie selbstverständlich pflegerisch vor und nach der Operation, z. B. bei der Körperpflege, möchten Sie aber auf der anderen Seite auch auf eventuelle behandlungs- oder krankheitsbedingte Veränderungen gut vorbereiten. Wir beraten Sie, damit Sie selbst mit Ihrer neuen Situation fertig werden. Ihre Angehörigen beziehen wir auf Wunsch gerne mit ein.
In der Regel wird die Chemotherapie ambulant in unserer onkologischen Tagesklinik durchgeführt, unter besonderen Gegebenheiten wird die Chemotherapiegabe aber auch stationär auf den Stationen C18 und C19 durchgeführt. In unserer Tagesklinik sowie auf den beiden onkologischen Stationen ist uns die individuelle und persönliche Betreuung der Patientinnen und deren Angehörige ebenfalls ein großes Anliegen. Bei Fragen und möglichen Problemen, z. B. bezogen auf die Chemotherapie, sprechen Sie uns bitte an.
Unsere Pflegeteams bestehen aus fachkundigen Kranken- und Fachkrankenschwestern mit einer erweiterten Fortbildung über die Behandlung und die spezielle Pflege von Brustkrebspatientinnen und -Patienten.
Kontakt
Station A 10
Frauenklinik
Stationsleitung Frau Antje Pietzonka
Telefon: 0571 / 7 90-11 00
Station C 18
Onkologie
Stationsleitung Herr Brümmer
Telefon: 0571 / 7 90-11 80
Station C 19
Onkologie/Palliativstation
Stationsleitung Herr Brümmer
Telefon: 0571 / 7 90-11 80
Während einer Chemotherapie können verschiedene Nebenwirkungen auftreten. Im Folgenden möchten wir Ihnen einige Tipps und Ratschläge zur besseren Bewältigung dieser geben.
Appetitlosigkeit
Infolge der notwendigen Chemotherapie verlieren viele Patienten die „Lust“ am Essen. Wir empfehlen daher: nehmen Sie mehrfach am Tag kleine Mahlzeiten zu sich und essen Sie ggf. zu festen Zeiten nach einem Essensplan. Essen Sie in Gesellschaft, bereiten sie sich selbst oder lassen Sie sich Ihre Lieblingsgerichte zubereiten. Versuchen Sie, ihren täglichen Kalorienbedarf mit hochkalorischen Getränken zu decken (Cola, Malzbier o. Ä.). Vermischen Sie ihre Speisen mit hochkalorischer Zusatznahrung (Maltodextrin 19 – erhältlich in Apotheken und Reformhäusern) und nehmen Sie ggf. hochkalorische Eiweißkonzentrate zu sich.
Geschmacksveränderungen
Auch Geschmacksveränderungen sind therapiebedingt und kaum zu beeinflussen. Nach Beendigung der Therapie bilden sie sich in der Regel nach einiger Zeit von selbst zurück. Zwingen Sie sich nicht, bestimmte Speisen zu essen und verzichten Sie auf das, was Ihnen nicht schmeckt. Regelmäßige Mundpflege kann den Geschmack verbessern.
Übelkeit und Erbrechen
Sollte es zu Erbrechen kommen, warten Sie 1 – 2 Stunden, bevor sie erneut Nahrung zu sich nehmen. Nehmen Sie dann salzige Kekse, Tee, Zwieback und fettarme Suppen zu sich. Vertragen Sie die genannten Nahrungsmittel, empfehlen wir Ihnen leicht verdauliches Gemüse, mageres Fleisch, Nudeln, Kartoffelbrei, Reis oder Haferflocken. Wir empfehlen Ihnen Salzstangen, Tee und Cola zwischen den Mahlzeiten. Versuchen Sie, ausreichend Flüssigkeit (2 Liter pro Tag) zu sich zu nehmen. Bei stärkerer Übelkeit empfiehlt es sich, die von Ihrem Arzt verordneten Medikamente in der angegebenen Maximaldosierung einzunehmen (z. B. 3 x 2 Tabletten Vergentan statt 3 x 1).
Ist eine Tabletteneinnahme nicht möglich, helfen häufig Vomex A-Zäpfchen, die Sie rezeptfrei in der Apotheke erhalten. Sollte mit all diesen Maßnahmen keine Besserung zu erzielen sein, wenden Sie sich bitte an ihren Hausarzt oder an den behandelnden Onkologen.
Entzündungen der Schleimhaut im Mund und Rachenbereich
Die Art der Speisen: Verzichten Sie auf saure, harte oder feste Speisen (Äpfel, Orangen, kurzgebratenes Fleisch, Graubrot) und Obstsäfte. Empfehlenswert sind neutrale und weiche Speisen wie Brei, Püree, Suppe, Obst (z. B. Melonen oder Bananen), ggf. ist auch Babykost eine gute Alternative.
Schmerzlinderung: Zur Schmerzlinderung spülen Sie mehrfach täglich den Mund mit Salbei- oder Kamillentee. Verwenden Sie mehrfach die von uns mitgegebene oder rezeptierte Mundspüllösung mit Panthenol, ggf. ist bei offenen Stellen ein Einpinseln mit sog. Gerbstoffen hilfreich, wie z. B. Tannin-Gel.
Durchfall
Treten mehr als drei wässrige Stühle pro Tag auf, sprechen wir von Durchfall. Nehmen Sie reichlich Flüssigkeit zu sich (mindestens 2 Liter pro Tag) in Form von Tee, Wasser oder milden kohlensäurefreien Säften.
Geben sie ggf. Maltodextrin 19 oder Oralpädon zu den Getränken, um den Kalorien- und Elektrolytverlust zu ersetzen. Beide Medikamente erhalten Sie rezeptfrei in der Apotheke. Nehmen Sie ggf. Loperamid (ebenfalls rezeptfrei) bis max. 8 Kapseln pro Tag zu sich. Beim 1. Mal 2 Kapseln, dann nach jedem weiterem dünnflüssigem Stuhlgang 1 Kapsel.
Ab dem 2. Tag sind Schleimsuppen, Zwieback, Karottensuppe, Kartoffelbrei, Banane oder geriebener Apfel zu empfehlen. Milchprodukte werden oft zunächst nicht vertragen.
Fieber und Schüttelfrost
Beim Auftreten von Fieber über 38,5° C empfehlen wir die Einnahme von 1g Paracetamol als Tablette oder Zäpfchen oder 20 Tropfen Novalgin. Auch hier ist wieder eine ausreichende Flüssigkeitszufuhr wichtig. Sollte das Fieber erneut auftreten oder ein starkes Krankheitsgefühl bestehen, z. B. mit starkem Husten und gelblichen oder grünlichem Auswurf, Luftnot oder Kreislaufschwäche, sollten Sie sich spätestens (!) am Folgetag mit ihrem Hausarzt oder der Klinik unter den angegebenen Rufnummern im Anhang in Verbindung setzen.
Brennen beim Wasserlassen
Infolge der Chemotherapie: In der Regel tritt das Brennen beim Wasserlassen kurzfristig und im unmittelbaren Zusammenhang mit der Chemotherapie auf. Wichtig ist eine ausreichende Flüssigkeitszufuhr (mindestens zwei Liter pro Tag).
Infolge eines Infektes: Hierbei bestehen in der Regel weitere Krankheitssymptome wie Fieber, Schüttelfrost und häufiger Harndrang. Sie sollten in einem solchen Fall ihren Hausarzt oder die Klinik aufsuchen. Dort wird eine Urinuntersuchung auf Bakterien durchgeführt und Sie erhalten ggf. ein Antibiotikum. Wichtig ist auch hier eine ausreichende Flüssigkeitszufuhr. Hilfreich sind sog. Nieren- und Blasentees.
Schmerzen
Schmerzen infolge der Chemotherapie sind eher ungewöhnlich, können jedoch im Falle einer Behandlung mit Taxanen in Form von Glieder- und Gelenkbeschwerden auftreten. Sie sind nur von kurzer Dauer und sprechen häufig gut auf Wärme und Schmerzmedikamente an (z. B. Novalgin-Tropfen oder Voltaren resinat).
Sie sollten aber in jedem Fall beim erstmaligen Auftreten von Schmerzen ihren Hausarzt oder den behandelnden Onkologen in Kenntnis setzen.
Allergische Reaktionen
Auch Allergische Reaktionen sind in der Regel vorübergehend und nur leichter Natur. Typisch sind: Fieber, Juckreiz, Quaddeln (juckender Hautausschlag). Sie können insbesondere bei der Behandlung mit einer sogenannten Immuntherapie (Antikörperbehandlung, Rezeptorblockern) oder Taxanen auftreten, da diese Substanzen in ihrer zubereiteten Form Fremdeiweiße von Pflanzen oder Tieren enthalten.
Eine Besserung tritt in der Regel innerhalb von 12 Stunden ein. Sollte dies nicht der Fall sein oder ein schweres Krankheitsgefühl mit einer Kreislaufreaktion oder Atemnot besteht, verständigen Sie bitte umgehend ihren Hausarzt, den ärztlichen Notdienst oder die Klinik.
In der Regel ist bereits die ambulante Behandlung mit einem so genannten Antihistaminikum oder Cortison ausreichend.
Anmeldung unter:
Onkologische Tagesklinik
Montags – donnerstags, 8 – 16 Uhr
Freitags, 8 – 14.30 Uhr
Telefon: 0571 / 790-1650
Entlassung und persönlicher Befundordner
Der Stationsarzt*in führt mit jeder Patientin zum Abschluss des Klinikaufenthaltes ein Entlassungsgespräch. Hierbei schaut er sich noch einmal die Operationswunde an und bespricht mit ihr die weitere Therapie. Neben dem Entlassungsbrief für den niedergelassenen Frauenarzt*in oder Hausarzt*in, bekommt jede Patientin einen Patientenordner ausgehändigt.
Der Ordner enthält folgende Befunde:
- Endgültiger histologischer Befund
- Operationsbericht
- Befundbericht der Physiotherapie
- Befunde der Staginguntersuchungen, sofern diese im BZKM durchgeführt wurden
Der persönliche Patientenordner bietet der Patientin eine optimale Dokumentationshilfe. Alle wichtigen Unterlagen wie Labor- und Untersuchungsbefunde sowie sonstige Schriftwechsel (z. B. mit den Krankenkassen) können hier abgeheftet werden. Weitere Arztbriefe und neue Befunde werden nach Rücksprache mit dem behandelnden niedergelassenen Frauenarzt oder Hausarzt ergänzt.
Diese Befundunterlagen der Patientin können somit bei einem notwendigen Arztbesuch jederzeit vorgelegt werden.
Nachsorge
Die Nachsorge umfasst die strukturierten Untersuchungen zum Rezidiv der operierten Brust und zum Mammakarzinom der Gegenseite. Die Untersuchung erfolgt weiterhin auf Fernmetastasen und beinhaltet die ärztliche Begleitung bei Langzeittherapien.
Die Nachsorge zum Mammakarzinom beginnt mit der abgeschlossenen lokalen Erstbehandlung (z. B. nach der OP, der Chemotherapie und/oder der Bestrahlung). Sie besteht aus der Anamnese, der körperlichen Untersuchung sowie der ärztlichen Beratung, Betreuung und Begleitung. Die Patientin benötigt evtl. zusätzlich im Rahmen der Nachsorge eine intensive interdisziplinäre Betreuung und Begleitung (z. B. Physiotherapeut, Psychoonkologe).
Ein wiederholtes Auftreten von Tumoren in der operierten Brust bei vorangegangener brusterhaltender Therapie (lokales Rezidiv) ist in der Mehrzahl kurativ (heilend) behandelbar. Sie sollten deshalb so früh wie möglich diagnostiziert werden. Inhalt der Nachsorge ist deshalb die zumindest jährliche Durchführung einer Mammographie der betroffenen Brust. Ferner sind jährliche Mammographiekontrollen der kontralateralen Brust (Gegenseite) durchzuführen. Die drei häufigsten Metastasierungsorte bei Brustkrebs sind die Lunge, die Leber und die Knochen. Bei Verdacht, anamnestisch oder bei bestimmten Symptomen, werden spezielle Labor- und apparative Untersuchungen durchgeführt.
Die Nachsorge obliegt dem niedergelassenen behandelnden Frauenarzt.
Während und nach einer Therapie im Brustzentrum Minden-Herford stehen Ihnen verschiedene Angebote und Ansprechpartner zur Verfügung. Zum einen berät Sie der Sozialdienst mögliche Anschlussbehandlungen, zum anderen unterstützt die Physiotherapie den Heilungsprozess. Darüber hinaus besteht die Möglichkeit der Teilnahme an klinischen Studien.
Das Brustzentrum Klinikum Minden bietet, ebenso wie andere Krebszentren, zur Entwicklung neuer Therapieverfahren oder neuer Medikamente klinische Studien an, an denen Krebspatienten, wenn sie die Studienvoraussetzungen (Einschlusskriterien) erfüllen, teilnehmen können. Die Studien werden nach internationalen Qualitätsstandards geplant und von erfahrenen und qualifizierten Ärzten durchgeführt. Die Arbeit wird durch unabhängige Gremien kontinuierlich überprüft.
Wenn eine Brustkrebspatientin an einer solchen Studie teilnehmen möchte, erhält sie eine Therapie, die für ihre Erkrankung eine bessere Wirksamkeit verspricht, als die zugelassene Standardtherapie. Darüber hinaus wird sie besonders intensiv betreut, regelmäßig untersucht, engmaschig überwacht und nach Methoden behandelt, die alle Anforderungen der Qualitätssicherung erfüllen.
Jede Studie und damit jede Teilnehmerin einer Studie trägt dazu bei, dass immer neue, innovative Therapiemöglichkeiten entwickelt oder vorhandene Behandlungsmethoden verbessert werden. Die Teilnahme an klinischen Studien ist kostenlos.
Das Brustzentrum Klinikum Minden nimmt zzt. an folgenden Studien bei Brustkrebs teil:
- EC – Doc: Rekrutierung ist abgeschlossen, noch laufende Therapiepatientinnen
- ARA 03: Rekrutierung ist abgeschlossen, noch laufende Therapiepatientinnen
- HERA – Studie: Rekrutierung ist abgeschlossen, noch laufende Therapiepatientinnen
- ICE: Rekrutierung ist abgeschlossen, noch laufende Therapiepatientinnen
- GAIN: Rekrutierung ist abgeschlossen, noch laufende Therapiepatientinnen
- NNBC3
- ALLTO
- GeparQuinto-Studie
Brustprothetische Versorgung und Kostenübernahme
Die Kosten für Brustprothesen werden, wenn ein Rezept vorliegt, von der Krankenkasse bezahlt. Brustamputierte Frauen benötigen zur Halterung für die Brustprothese spezielle BHs und Badeanzüge. Auch diese werden vom niedergelassenen Frauenarzt*in/Hausarzt*in verordnet.
Als Anhaltspunkte können folgende Leistungen der Krankenkasse gelten:
- Erstversorgung nach der Brustamputation (noch während des Klinikaufenthaltes):
- Eine Erstversorgungsprothese (Stoffprothese mit Wattefüllung)
- Zuschuss zu einem Erstversorgungsbüstenhalter
- Erstausstattung (nach dem Abheilen der OP-Wunde)
- Brustprothese
- Spezial-BHs
- Badeanzug mit Prothesentasche
- Achtung: die Schwimmprothese muss von der Patientin selbst bezahlt werden (Kosten etwa 50 Euro)
- regelmäßig
- jährlich einen Zuschuss zu zwei prothesegerechten Spezialbüstenhaltern
- Alle zwei Jahre eine neue Brustprothese
- Alle 2 bis 3 Jahre Zuschuss zu einem Sozialbadeanzug
Für die o. g. Leistungen benötigt die betroffene Frau ein Rezept ihres behandelnden Arztes. Die Abwicklung des Verfahrens sowie die eigentliche Kostenübernahme ist bei jeder Krankenkasse und noch einmal in jedem Bundesland anders. Es ist ratsam, bei der Krankenkasse nachzufragen.
Kontaktadressen
Sanitätshaus im Johannes Wesling Klinikum
Hans-Nolte Straße 1, 32429 Minden
Telefon 05 71 / 7 90-5 28 85
Sanitätshaus Hardt
Königstraße 108, 32427 Minden
Telefon 05 71 / 388-388-0
Flurweg 13, 32457 Porta Westfalica
Telefon 05 71 / 388-388-16
Sanitätshaus Westerholt
Osnabrücker Straße 8, 32312 Lübbecke
Telefon 0 57 41 / 4 03-05
Versorgung von Perücken bei Haarverlust durch Chemotherapie
Ablauf
Im Rahmen der Information und Aufklärung zur Chemotherapie, also noch vor Beginn der eigentlichen Therapie, erhalten alle Patientinnen eine Verordnung für eine Perücke. Es ist sinnvoll, noch vor der Chemotherapie den Friseur oder das Perückenstudio aufzusuchen. Die dort beratenden Mitarbeiter haben dann die Möglichkeit, die Perücke nach Ihrem aktuellem Schnitt und der aktuellen Farbe gemeinsame mit Ihnen eine Perücke auszusuchen und ggf. zu ändern, sodass Sie bereits bei dem ersten Haarausfall die Perücke tragen können. Für Außenstehende ist der Unterschied zwischen Perücke und dem eigenem Haar in der Regel nicht zu erkennen.
Kostenübernahme
Bei krankheitsbedingtem Haarausfall (zum Beispiel bei Chemotherapie) übernehmen die Krankenkassen die Kosten für die notwendige Perücke oder zahlen zumindest, je nach Qualität der Perücke, einen Zuschuss. Voraussetzung ist das Vorliegen eines Arztrezeptes. Die Höhe der Zuschüsse ist bei den verschiedenen Krankenkassen sowie von Bundesland zu Bundesland unterschiedlich. Vor der Anfertigung der Perücke sollte bei der Krankenkasse nachgefragt werden, bis zu welcher Höhe die Kosten übernommen werden können.
Kontaktadressen
Friseur und Perückenstudio im Johannes Wesling Klinikum
Hans-Nolte Straße 1, 32429 Minden
Telefon 05 71 / 7 90-28 46
Hair & Beauty Center Wittkötter
Herforder Straße 124 – 128, 32257 Bünde
Telefon 0 52 23 / 80 62
Die vom Gesetzgeber in Deutschland eingeführten Disease Management Programme (DMP) sind strukturierte Behandlungsprogramme speziell für chronisch erkrankte Menschen. Nach der gesicherten Diagnosestellung „Brustkrebs“ werden die Patientinnen von ihrer Krankenkasse über das DMP informiert.
Die Einschreibung in das Behandlungsprogramm ist freiwillig und auf fünf Jahre ausgerichtet. Das Programm kann jederzeit ohne Angaben von Gründen verlassen werden. Die Patientenorientierung ist ein wesentliches Merkmal dieser Versorgungsform. Die Patientin soll in alle Entscheidungen und Behandlungsschritte einbezogen und durch den Medizinbetrieb begleitet werden. Von der Diagnose über die Therapie bis hin zur Nachsorge kann sie eine kompetente und umfassende Betreuung erwarten. Bei Bedarf wird der Kontakt zu unterstützenden Maßnahmen (Psychoonkologie) und zu Selbsthilfegruppen vermittelt.
Einschreibung
Der koordinierende Vertragsarzt, d. h. der niedergelassene Frauenarzt, der am DMP-Programm teilnimmt und einen Vertrag mit der jeweiligen Krankenkasse abgeschlossen hat, wählt die für das Programm geeigneten Patientinnen nach folgenden Einschreibekriterien aus:
Einschreibekriterien für Patientinnen mit Brustkrebs:
- Der histologische Nachweis eines Mammakarzinoms oder Rezidiv. Die Diagnose wird in der Regel vor dem therapeutischen Eingriff gestellt.
- Die Diagnosesicherung liegt nicht länger als 5 1⁄2 Jahre zurück.
- Das Vorliegen von Fernmetastasen bei bekanntem Brustkrebs, unabhängig vom Zeitpunkt der Erstdiagnose.
Die Patientin
- hat die Bereitschaft und die Möglichkeit, aktiv am Programm teilzunehmen;
- erhält ein Merkblatt, auf dem das Ziel, die Inhalte und der Ablauf des DMP dargestellt sind;
- erhält eine Datenschutzinformation, in der detailliert der Datenfluss erläutert wird;
- unterschreibt eine Teilnahme-/Einwilligungserklärung (TE/EWE), in der sie u. a. bestätigt, dass sie die Programm- und Versorgungsziele kennt, den koordinierenden Arzt ausgewählt hat und die Nutzung ihrer Daten autorisiert;
- füllt gemeinsam mit dem Arzt die Erstdokumentation aus.
Weitere Informationen erhalten Sie bei Ihrer Krankenkasse.
Entstehung und Vermeidung eines Lymphödems
1. Was ist die Lymphe?
Die Lymphe umspült physiologisch die Zellen des Körpers, hier findet der Transport wichtiger Nährstoffe zu den Zellen und auch im Körp erinneren statt. In der Lymphe „patrouillieren“ Lymphozyten („weiße Blutkörperchen“) als Zellen des Immunsystems. Eine Steigerung der Lymphe kann durch körperliche (z. B. intensive Gartenarbeit) und mechanische Belastungen und bei Entzündungen (z. B. Sonnenbrand) entstehen. Die Lymphe fließt in den Lymphbahnen und den Lymphknoten. Lymphknoten sind Filter und regionale Aufnahmestation und liegen in Abständen entlang der Lymphbahnen. Größere Lymphknotenstationen liegen z. B. im Bereich des Armes: in der Ellenbogenbeuge und der Achselhöhle.
2. Wie entsteht jetzt ein Lymphödem?
Lymphödeme können direkt durch eine Krebserkrankung oder durch deren Behandlung entstehen. Eine Unterbrechung der Lymphabflusswege durch die operative Entfernung der Lymphknoten in der Achselhöhle kann so zu einer Ansammlung von eiweißreicher Flüssigkeit im Gewebe führen, es kommt zu einer lymphödematösen Schwellung, dem Lymphödem. Langfristig können von einem Rückstau der Lymphe auch weitere Strukturen und Organe betroffenen sein. Bei 90 Prozent der Patientinnen greifen erfolgreich Kompensationsmechanismen des Körpers, wodurch ein Lymphödem vermieden werden kann. Lediglich bei 5 bis 10 Prozent der Patientinnen bildet sich meist im ersten Jahr nach der OP eine Armlymphödem heraus.
3. Woran können Sie ein Lymphödem erkennen?
Das Lymphödem beginnt zentral im Bereich der zerstörten Lymphabflussregion (z. B. Achselhöhle) und breitet sich nach peripher (zur Hand) aus. Zu Beginn ist ein Lymphödem selten schmerzhaft. Wird es nicht therapiert, verhärtet das Gewebe und ist äußerst schmerzhaft.
4. Kann ein Lymphödem chronisch werden?
Bleibt eine lymphödematöse Schwellung bestehen, wandern in das ödematöse Gewebe, wie auch bei einer „einfachen“ Entzündung, vermehrt Zellen ein. Das Ergebnis: es kommt zu einer Vermehrung des Bindegewebes (Fibrosklerose) sowie zu einer Verfettung des Gewebes. Dadurch wird der Lymphabfluss noch weiter verschlechtert.
5. Geschichtlicher Rückblick
In den letzten 25 Jahren konnte ein Rückgang der Häufigkeit von Armlymphödemen verzeichnet werden. Der Grund hierfür ist die deutl iche Verbesserung der Operations-methoden (z. B. Wächterlymphknotentechnik) sowie der Bestrahlungsmethoden.
6. Wie können Sie selbst die Entstehung eines Lymphödems vermeiden?
Vermeiden Sie nach Möglichkeit:
- mechanische Stauung (z. B. einschnürende Kleidungsstücke, Stauung bei der Blutentnahme, Blutdruckmessungen)
- ungünstige Belastung des gefährdeten Körperteils (z. B. Gartenarbeit, Überbelastung des betroffenen Armes)
- Sonne, Hitze, Sauna, aber auch große Kälte
- Übergewicht
- Blutentnahmen, Impfen und Insektenstiche am betroffenen Arm
Um aktive entstauende Bewegungsübungen zur Vorbeugung und Therapie eines Lymphödems an Armen und Händen durchzuführen, nutzen Sie bitte das Übungsprogramm im Anhang.
7. Was ist zu tun bei einem neu aufgetretenem Lymphödem?
- Fühlt sich Ihr Arm an der operierten Seite schwer an und hat der Armumfang zugenommen, suchen Sie bitte umgehend Ihren behandelnden Arzt auf.
- Eine Lymphdrainage mit anschließender Kompression ist wichtig, d. h. direkt nach der Behandlung (vor Ort) wird der Arm gewickelt oder der Armstrumpf angezogen
- Soll ein Armstrumpf angepasst werden, so wird der Arm von einem Orthopädiemechaniker direkt nach der Lymphdrainage (vor Ort) vermessen.
- Der Armstrumpf muss täglich lebenslang getragen werden. Die Kosten werden von der Krankenkasse übernommen. Jedes halbe Jahr steht der Patientin ein neuer Armstrumpf zu.
- Die Lymphdrainagen werden vom behandelnden Arzt verordnet.
- Bei einem neu entstandenem Lymphödem steht der Patientin eine Rehabilitationsmaßnahme zu.
Müdigkeit und Erschöpfung
Das Wort „Fatique“ bedeutet wörtlich übersetzt: „Müdigkeit/Erschöpfung“. Nun fühlt sich jeder einmal müde und erschöpft, doch diese Art von Müdigkeit und Erschöpfung unterscheidet sich vom normalen Maß deutlich und beinhaltet meistens ein überhöhtes Ruhebedürfnis. Zu den Symptomen gehören zum Beispiel Lustlosigkeit, Müdigkeit, Schwäche, Verlust der körperlichen Belastbarkeit und Schlaflosigkeit. Die extreme Erschöpfung, über die viele Krebspatienten leiden, hat viele Auslöser, die oft gleichzeitig einwirken, wie:
- die Tumorerkrankung selbst
- Folgen der Behandlung (Operation, Chemotherapie, Strahlentherapie)
- Mangel an körperlichem Training
- Chronische Infekte
- Mangelernährung
- Schlafstörungen
- Begleiterkrankungen
- Psychische Folgen der Krebserkrankung (zum Beispiel Angst)
Wenn Sie die oben beschriebenen Symptome im überhöhten Maß verspüren, so besprechen Sie diese bitte mit dem behandelnden Arzt. Unterstützend können Sie folgende Angebote in Anspruch nehmen:
- Psychoedukation durch Psychoonkologen (zum Beispiel Erlernen von Entspannungstechniken, Erlernen von Coping-Strategien)
- Qi Gong
Literaturempfehlung
Fatique: Chronische Müdigkeit bei Krebs
Deutsche Krebshilfe e.V. Die blauen Ratgeber Heft 51
Information zum familiären Brust- und Eierstockkrebs sowie zur genetischen Untersuchung
1. Wer ist betroffen und wie häufig kommt der erbliche Brust und Eierstockkrebs vor?
- Etwa 5 bis 10 Prozent aller Patientinnen mit Brustkrebs oder Eierstockkrebs sind auf erbliche Faktoren zurückzuführen. Wesentliche Kennzeichen des erblichbedingten Brust- und Eierstockkrebses sind:
- eine Häufung von Erkrankten in der Familie,
- ein frühes Erkrankungsalter sowie
- Zweittumoren sowohl der Brust als auch der Eierstöcke.
2. Wie wird das Gen vererbt?
- Bisher sind zwei Gene bekannt, deren Mutationen eine Veränderung des Erbgutes eines Organismus) für die Entstehung des familiären Brust- und Eierstockkrebs verantwortlich sind. Diese Gene nennt man BRCA1 und BRCA2.
- Der erbliche Brustkrebs wird autosomal-dominant vererbt. Dieser Vererbungsmodus lässt sich wie folgt erklären: Der menschliche Chromosomensatz besteht aus 22 sogenannten Autosomen, die paarweise vorliegen, und den beiden Geschlechtschromosomen X und Y. Bei einem autosomal-dominanten Erbgang besteht das Erkrankungsrisiko bereits dann, wenn nur eine der beiden paarig angelegten Erbanlagen „ungünstig“ verändert ist. Daman nur eine der beiden Erbanlagen an seine Kinder weiter gibt, beträgt das Risiko für einen erstgradig verwandten Nachkommen 50 Prozent, die Mutation zu erhalten. Beim autosomal-dominanten Erbgang spielt das Geschlecht keine Rolle. Dies bedeutet, dass sowohl Männer als auch Frauen die Mutation erben bzw. diese an ihre Nachkommen weitergeben können.¹
3. Wie wird eine genetische Untersuchung durchgeführt?
- Es ist grundsätzlich möglich, mit molekulargenetischen Untersuchungsmethoden nach Mutationen in diesen Erbanlagen zu suchen. Gelingt die Aufdeckung einer Mutation in diesen Genen, kann eine eindeutige Diagnose gestellt werden. Dazu ist zunächst die Blutuntersuchung einer Erkrankten erforderlich.
- Anschließend kann bei jedem Familienangehörigen nach dem Vorliegen dieser Mutation gesucht werden und damit zum Beispiel für Töchter oder Schwestern von Patientinnen vorausgesagt werden, ob sie Anlageträgerin für die Krebserkrankung sind oder nicht. Diese molekulargenetischen Untersuchungen sind aufwendig und dauern erfahrungsgemäß mehrere Monate.
- Wird in der Familie eine eindeutig krankheitsauslösende (pathogene) Mutation bei einer erkrankten Person identifiziert, dann wird eine prädiktive genetische Analyse bei gesunden Anverwandten nur nach umfassender gynäkologischer, humangenetischer und ggf. psychotherapeutischer Beratung in den 10 Zentren für familiären Brust- und Eierstockkrebs durchgeführt.
- Wird keine Veränderung in einem der bisher bekannten Gene (BRCA1/2) gefunden, kann leider nicht mit letzter Sicherheit das Vorliegen einer „ungünstig“ veränderten Erbanlage für Brust- und Eierstockkrebs ausgeschlossen werden, da die Erbanlagen BRCA1/2 nur für etwa 50 Prozent der erblichen Erkrankungen verantwortlich und darüber hinaus sind bisher keine weiteren Risikogene bekannt sind.
4. Wer kann sich untersuchen lassen?
- Eine genetische Testung der Gene BRCA1 und BRCA2 ist indiziert, wenn:
- mindestens drei Frauen an Brustkrebs erkrankt sind
- mindestens zwei an Brustkrebs erkrankten Frauen, davon eine mit einem Ersterkrankungsalter unter 51 Jahren
- mindestens eine an beidseitigem Brustkrebs erkrankten Frau unter 51 Jahren
- mindestens eine an einseitigem Brustkrebs erkrankten Frau unter 36 Jahren
- mindestens eine an Brustkrebs und eine weiteren an Eierstockskrebs erkrankten Frau
- mindestens eine an Brust- und Eierstockskrebs erkrankte Frau
- mindestens zwei an Eierstockskrebs erkrankten Frauen unabhängig vom Alter
- mindestens eine an Brustkrebs erkranktem Mann und zusätzlich eine1 Frau an Brust- oder Eierstockskrebs erkrankt ist
- Entschließt sich die Frau zu einer genetischen Untersuchung, so müssen sämtliche Krankenunterlagen (Histologischer Befund, OP-Bericht, etc.) der bereits erkrankten Familienmitglieder gesammelt und in den Zentren für familiären Brust- und Eierstockkrebs vorgelegt werden.
Achtung! Da die genetische Untersuchung mit hohen Kosten verbunden ist, bezahlt die Krankenkasse die genetische Untersuchung nur, wenn eine der o.g. Einschlusskriterien auf die Frau zutreffen. Sollte dies nicht der Fall sein, so muss die Frau die Kosten selbst tragen. Bei vorliegenden Kriterien ist eine Bewilligung vorab durch die Krankenkasse ratsam.
5. Wenn eine genetische Veranlagung festgestellt wurde, welche Maßnahmen sollte eine Frau dann zur Vorbeugung und Früherkennung durchführen lassen?
- Da eine Frau mit einer BRCA1 oder BRCA2 Mutation im Laufe ihres Lebens mit einer Wahrscheinlichkeit von 70 bis 80 Proent an Brustkrebs und mit einer Wahrscheinlichkeit von 20 bis 50 Prozent an Eierstockkrebs erkrankt, sind präventive Maßnahmen ganz wesentlich und werden an spezialisierten Zentren durchgeführt. Die Präventionsmaßnahmen betreffen sowohl die prophylaktische Mastektomie (operative Entfernung der Brust) und Ovarektomie (Entfernung der Eierstöcke) als auch die diagnostischen Möglichkeiten zum Nachweis heilbarer Frühkarzinome. Zu den Früherkennungsprogrammen gehören in der Regel folgende Untersuchungen:
- regelmäßige Selbstuntersuchung der Brust nach ärztl icher Einweisung (ab dem 25. LJ)
- Untersuchungen in 6-monatigem Abstand: ärztliche Tastuntersuchung der Brust (ab dem 25. LJ) Ultraschalluntersuchung der Brust (mind. 7,5 MHz, ab dem 25. LJ))
- Untersuchungen in 1- jährlichem Abstand: Kernspintomographie (MRT) der Brust (25. bis 50. LJ) Mammographie der Brust (ab dem 30. LJ jährlich)
- Die sonstigen normalen gynäkologisch-ärztlichen Krebsvorsorgeuntersuchungen („PAP“ etc.) sollten weiterhin von der Frau bei ihrem Gynäkologen durchführen lassen.
Achtung! Diese oben genannten Untersuchungen müssen in einem der 10 zugelassenen Zentren für familiären Brust- und Eierstockkrebs durchgeführt werden, wobei jede Krankenkasse in der Regel einen Kooperationsvertrag mit einem Zentrum abgeschlossen hat.
6. Kurzinformation zur psychologischen Beratung und Betreuung
Die genetischen Untersuchungen geben die Möglichkeit zur Einschätzung des Risikos einer Frau, an Brustkrebs zu erkranken. Die Art und Weise, wie Menschen mit der Mitteilung, ein erhöhtes Krebsrisiko zu haben, umgehen, ist von Mensch zu Mensch unterschiedlich. Deshalb ist es wichtig, dass sich die Frau frühzeitig damit auseinandersetzt, welche Vor- und Nachteile ihre Entscheidung zur genetischen Untersuchung haben kann. Aus diesen Gründen wird neben der genetischen und gynäkologischen Beratung in der Regel in den Zetren für familiären Brust- und Eierstockkrebs auch eine psychotherapeutische Beratung angeboten.
Wie soll eine psychotherapeutische Beratung / Betreuung die Frauen unterstützen?
Ziele der psychotherapeutischen Beratung und Betreuung sind:
- Hilfestellung bei der Entscheidung für oder gegen die genetische Untersuchung,
- Hilfe bei der Bewältigung der eventuell durch die Diagnose verursachten seelischen Belastungen,
- Hilfe, neue und zukunftsorientierte Wege auch mit der Gewissheit der Diagnose zu finden,
- Hilfe, um generell einen besseren Umgang mit belastenden Lebenssituationen zu finden
Auf diese Weise können chronische seelische Belastungen wesentlich verringert und die Lebensqualität der betroffenen Frau erhalten bzw. verbessert werden.²
7. Wie kann das Brustzentrum Klinikum Minden betroffene Familien unterstützen?
Sollte sich eine bereits erkrankte Frau um ihre Familienmitglieder (Tochter oder Schwester) sorgen, oder stellt sich für ein noch nicht erkrankte Frau die Frage der genetischen Veranlagung auf Grund einer aufgetretenen Krankheitshäufung von Brustkrebs oder Eierstockkrebs in der Familie, so steht der Leiter des Brustzentrum, Dr. M. Brinkmann jederzeit für eine Beratung/Einzelgespräch zur Verfügung. Dieses Gespräch sollte vor der Kontaktaufnahme mit einem Zentrum für familiären Brust- und Eierstockkrebs erfolgen.
Kontakt
Terminvereinbarung zum Beratungsgespräch über die Gynäkologische Spezialambulanz
Montags – Donnerstags von 8 – 16 Uhr
Freitags von 8 – 14.30 Uhr
Telefon 05 71 / 7 90-41 50
1, 2: www.medizin.uni-koeln.de
Sozialdienst
Im Rahmen des stationären Aufenthaltes, d.h. im Anschluss an Ihre Operation, bietet der Sozialdienst des Johannes- Wesling- Klinikum jeder Patientin mit Brustkrebs oder deren Angehörigen eine Sozialberatung an. Es wird die Möglichkeit geboten, persönliche und soziale Probleme aufzugreifen, die im Zusammenhang mit der Erkrankung und deren Folgen stehen. Themenschwerpunkte sind:
- Stationäre und teilstationäre Rehabilitation
- Beantragung von Schwerbehindertenausweisen
- Berufliche und finanzielle Fragestellungen
- Pflegeversicherung und Versorgung mit Pflegehilfsmitteln
Auch während der weiteren Therapie in der onkologischen Ambulanz oder in der Praxis für Strahlentherapie steht den Betroffenen der Sozialdienst auf Anfrage zur Verfügung.
Kontakt
Grit Thielemann (für die Klinik für Frauenheilkunde und Geburtshilfe)
Telefon 0571 / 7 90 12 05
Friederike Weihe (für die Klinik für Hämatologie und Onkologie)
Telefon 0571 / 7 90 11 85
Physiotherapie
Unsere Physiotherapeutinnen unterstützen den persönlichen Heilungs- und Genesungsprozess der Patientinnen direkt am ersten Tag nach der Operation. Mit Bewegungsübungen und Lagerungshilfen wird möglichen Bewegungseinschränkungen im Arm und im Schulterbereich vorgebeugt. Diese Bewegungsübungen sollte jede betroffene Patientin auch nach dem Klinikaufenthalt zu Hause durchführen.
Kontakt
Physiotherapie / Physikalische Therapie am Johannes Wesling Klinikum
Telefon 0571 / 7 90–5 38 50
Psychoonkologische Hilfe
Die Diagnose Krebs erschüttert in vielen Fällen die bisherige Lebenseinstellung. Oft kann es dann hilfreich sein, wenn Erkrankte und/oder deren Angehörige Unterstützung und Entlastung durch psychoonkologisch-therapeutische Fachkräfte suchen. Gemeinsam lassen sich auch in solchen Lebenskrisen Lösungsmöglichkeiten und Ressourcen (Kraftquellen) entdecken. Aus diesem Grund bitten wir die erkrankten Frauen während ihres stationären Aufenthaltes, während der ambulanten Chemotherapie sowie während der Strahlentherapie einen Fragebogen auszufüllen. Hier wird die Patientin konkret zu unterschiedlichen Kriterien befragt, z. B. ob sie Angst vor dem Leben nach der Erkrankung hat, oder ob sie sich weniger leistungsfähig fühlt als vor der Erkrankung. Der jeweilige behandelnde Arzt wertet diesen Bogen aus und bietet der Patientin bei einem vorliegenden Unterstützungsbedarf Hilfen an. Während des stationären Aufenthaltes und der Behandlung in der onkologischen Ambulanz steht den Betroffenen bei einem Unterstützungsbedarf unsere Psychoonkologin, Frau Susanne Wagner, zur Verfügung.
Kontakt
Psychoonkologin Susanne Wagner
Telefon 05 71 / 7 90-5 10 06
E-Mail: susanne.wagner(at)muehlenkreiskliniken.de
Seelsorge im Johannes Wesling Klinikum
Die Seelsorgerinnen und Seelsorger begleiten die Menschen im Johannes Wesling Klinikum in schwierigen Situationen. Die Krankenhausseelsorger im Johannes Wesling Klinikum bieten allen Patientinnen deshalb die Möglichkeit zu einem Gespräch.
Die Kernleistungserbringer des kooperativen Brustzentrums am Johannes Wesling Klinikum Minden sind:
- Universitätsklinik für Frauenheilkunde und Geburtshilfe
- Universitätsklinik für Hämatologie, Onkologie, Hämostaseologie und Palliativmedizin
- Institut für Pathologie
- Universitätsinstitut für Radiologie, Neuroradiologie und Nuklearmedizin
- Praxis für Strahlentherapie Minden-Schaumburg (Standort Minden)
Darüber hinaus kooperiert das Brustzentrum mit:
Medizinische Hochschule Hannover (MHH) – Institut für Zell- und Molekularpathologie
OE 5120, Gebäude I6, Ebene 01
Carl-Neuberg-Straße 1
D-30625 Hannover
Telefon 05 11 / 5 32-45 22
Radiologische Diagnostik - Überörtliche Gemeinschaftspraxis
Dr. B. Paesch
Marienstraße 28
32427 Minden
Telefon 05 71 / 8 37 77 10
www.radiologieteam-minden.de
Brustkrebshilfe OWL e.V. – Gemeinsam gegen Brustkrebs
Ulrike Weber-Krumwiede
Amrumweg 19
32427 Minden
Telefon 01 51 / 42 53 71 87
www.brustkrebshilfe-owl.de
Gesprächskreis Bad Oeynhausen
Brigitte Gramstat
Bonneberger Straße 52
32602 Vlotho
Telefon 0 57 33 / 68 49
Klinik Bad Oexen
Oexen 27
32549 Bad Oeynhausen
Telefon 0 57 31 / 5 37-0
E-Mail: info(at)badoexen.de
www.badoexen.de
Klinik Porta Westfalica
Steinstraße 65
32547 Bad Oeynhausen
Telefon 0 57 31 / 1 85-0
E-Mail: info(at)kpw.eu
www.kpw.eu
Konsiliararztvertrag Dr. U. Knaack
Gemeinschaftspraxis
Tagesklinik für ambulante Operationen
Eidingsen 2
32549 Bad Oeynhausen
Telefon 0 57 31 / 2 03 11
E-Mail: info(at)dr-knaack.de
www.eidingsen2.de